Отрубевидный лишай клинические рекомендации

Версия: Клинические рекомендации РФ (Россия) 2013-2017
Категории МКБ:
Разноцветный лишай (B36.0)
Разделы медицины:
Дерматовенерология
Общая информация
Краткое описание
РОССИЙСКОЕ ОБЩЕСТВО ДЕРМАТОВЕНЕРОЛОГОВ И КОСМЕТОЛОГОВ
ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ БОЛЬНЫХ РАЗНОЦВЕТНЫМ ЛИШАЕМ
Москва – 2015
Шифр по Международной классификации болезней МКБ-10
В36.0
Определение
Разноцветный лишай (pityriasis versicolor, tinea versicolor) – поверхностное грибковое заболевание кожи, относящееся к группе кератомикозов.
Мобильное приложение “MedElement”
– Профессиональные медицинские справочники. Стандарты лечения
– Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение “MedElement”
– Профессиональные медицинские справочники
– Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
Этиология и патогенез
Заболевание распространено повсеместно, однако наиболее часто встречается в регионах с жарким и влажным климатом. Болеют в основном лица молодого и среднего возраста, крайне редко – дети и пожилые люди.
Возбудителями разноцветного лишая являются диморфные липофильные дрожжи рода Malassezia – представители типичной кожной микрофлоры. Наиболее часто обнаруживаются Malassezia globosa, M.sympodialis и M.furfur, реже – M.slooffiae, M.restricta и M.obtusa. Установлено, что около 90% здоровых людей являются носителями сапрофитной формы гриба. Под влиянием предрасполагающих факторов эндогенной и/или экзогенной природы, возбудитель трансформируется из непатогенной формы почкующейся бластоспоры в патогенную мицелиальную.
Контагиозность заболевания невысокая. Предрасполагающими факторами могут являться повышенная потливость, изменение химического состава пота, уменьшение физиологического шелушения эпидермиса. Разноцветный лишай чаще развивается у людей с сопутствующими заболеваниями: эндокринной патологией, хроническими болезнями легких и желудочнокишечного тракта, вегетативнососудистыми нарушениями, иммунодефицитами различной природы и др. Способствуют развитию заболевания алиментарная недостаточность, прием оральных контрацептивов, системных глюкокортикостероидных препаратов и иммунодепрессантов. Возможно, имеется генетическая (мультифакториальная) предрасположенность к развитию болезни. В патогенезе могут принимать участие иммунные факторы, однако их сложно интерпретировать. Больные разноцветным лишаем не имеют клеточноопосредованного иммунодефицита к мицелиальным антигенам Malassezia spp.
Клиническая картина
Cимптомы, течение
Высыпания чаще всего локализуются на коже туловища и верхних конечностей, может поражаться кожа волосистой части головы и полового члена. К атипичной локализации разноцветного лишая можно отнести: лицо, ушные раковины, заушные складки, кисти, голени, паховую и подмышечную области, сосок и периареолярную область. У детей заболевание нередко начинается с кожи волосистой части головы, но волосы не поражаются. Разноцветный лишай не наблюдается на ладонях, подошвах и слизистых оболочках. Отмечается тропизм возбудителя к участкам кожного покрова, имеющим большое количество сальных желез.
Заболевание первоначально характеризуется появлением мелких пятен без воспалительных явлений, нерезко очерченных, сначала розового, затем желтоваторозового, позже коричневого или красно-коричневого цвета; на их поверхности наблюдается мелкопластинчатое шелушение, похожее на отруби (отрубевидный лишай), легко определяемое при поскабливании. Пятна часто бывают множественными, могут сливаться, образуя крупные очаги с полициклическими очертаниями, размеры пятен варьируют от нескольких миллиметров до нескольких сантиметров. Иногда при осмотре крупных очагов в их центре можно определить легкую атрофию. В результате центральной инволюции очаги могут принимать кольцевидную форму. Субъективных ощущений обычно не бывает, но иногда может появляться легкий зуд. После загара в результате усиления шелушения в очагах поражения остаются депигментированные участки кожи.
Выделяют особую форму заболевания – tinea versicolor alba, или белый отрубевидный лишай. При этом может иметь место полная депигментация при отсутствии какого-либо шелушения. Депигментация в данном случае не связана напрямую с экранирующими свойствами колоний гриба и может возникать на участках кожного покрова, не подвергавшихся солнечному излучению.
Диагностика
Диагноз в большинстве случаев устанавливается на основании типичной клинической картины: характерных высыпаний на участках кожного покрова туловища и верхних конечностей.
При стертых формах и/или атипичной локализации диагноз устанавливается на основании результатов осмотра в лучах люминесцентной лампы Вуда по характерному желтому или золотисто-бурому свечению. Свечение в лучах лампы Вуда наблюдается в основном в тех случаях, когда этиологическим агентом выступает M. furfur (около 1/3 заболевших).
При микроскопическом исследовании чешуек, обработанных 10-20% раствором едкого калия (КОН) с 20-тиминутной экспозицией, обнаруживают элементы гриба (короткие изогнутые нити мицелия (гифы) от 2 до 4 мкм в диаметре и крупные круглые и овальные споры с двухконтурной оболочкой в виде скоплений, напоминающих гроздья винограда).
При постановке диагноза может быть использована проба Бальцера (йодная проба): при смазывании участков 5% настойкой йода пятна разноцветного лишая окрашиваются йодом более интенсивно за счет пропитывания отрубевидных чешуек.
При гистологическом исследовании пораженных участков кожи с помощью ШИК-реакции можно обнаружить мицелий и округлые споры гриба в роговом слое эпидермиса.
Дифференциальный диагноз
Дифференцировать заболевание в острой стадии следует с розовым лишаем Жибера, сифилитическими розеолами, себорейным дерматитом, экзематидами, эритразмой; при длительном течении – с пигментацией, наблюдающейся после разрешения различных дерматозов, невусом Беккера. При наличии депигментированных пятен – с сифилитической лейкодермой, сухой стрептодермией, витилиго, депигментированными экзематидами.
Лечение
Цели лечения
– клиническое излечение;
– отрицательные результаты микроскопического исследования.
Общие замечания по терапии
Лечение отрубевидного лишая основано на применении противогрибковых препаратов местного и системного действия, а также кератолитических средств.
Показания к госпитализации
Отсутствуют.
Схемы терапии
Наружная терапия
При ограниченных формах заболевания:
– бифоназол, 1% крем или 1% раствор (В) 1 раз в сутки до разрешения клинических проявлений (в течение 2-3 недель) [1, 2]
или
– кетоконазол, крем (В) 1 раз в сутки до разрешения клинических проявлений (в течение 2-3 недель) [4]
или
– клотримазол, крем или раствор (B) 1-2 раза в сутки до разрешения клинических проявлений (в течение 1-3 недель) [5-6]
или
– миконазол, крем (А) 2 раза в сутки до разрешения клинических проявлений (в течение 3 недель) [7-8]
или
– тербинафин, крем и раствор (А) 1- 2 раза в сутки до разрешения клинических проявлений (в течение 3 недель) [3, 9-10]
или
– оксиконазол, крем (С) 1-2 раза в сутки до разрешения клинических проявлений (в течение 2 недель) [11].
При поражении кожи волосистой части головы:
– кетоконазол, шампунь (В) 1 раз в сутки (нанести на 5 минут, затем смыть) ежедневно в течение 5 дней [12].
Системная терапия
При распространенных и атипичных формах разноцветного лишая, а также неэффективности местной терапии при ограниченном поражении назначают системные антимикотические препараты:
– кетоконазол (А) 200 мг перорально 1 раз в сутки ежедневно в течение 3-5 недель [13-15]
или
– итраконазол (А) 200 мг перорально 1 раз в сутки ежедневно в течение 1 недели или 100 мг перорально 1 раз в сутки ежедневно после еды в течение 15 дней (при сохранении единичных высыпаний после 2-х недельного перерыва рекомендуют проведение повторного курса лечения в той же дозе) [16-17]
или
– флуконазол (А) 300 мг перорально 1 раз в неделю в течение 2 недель или 150 мг 1 раз в неделю перорально в течение 4 недель [14-18].
Требования к результатам лечения
– полное разрешение клинических проявлений;
– отрицательные результаты микроскопического исследования.
Тактика при отсутствии эффекта от лечения
– корригирующая патогенетическая терапия (иммуномодуляторы, средства, нормализующие эндокринную патологию и др.);
– замена антимикотического средства.
Профилактика
Во время лечения необходимо проводить дезинфекцию одежды больного, головных уборов, нательного и постельного белья кипячением в 1% мыльно-содовом растворе и 5-кратным проглаживанием горячим утюгом во влажном виде с двух сторон. Следует также рекомендовать лечение членам семьи, если у них выявлено заболевание.
В целях профилактики разноцветного лишая у лиц, предрасположенных к рецидивам заболевания, целесообразен прием кетоконазола в дозе 400 мг в месяц или 200 мг три дня подряд в течение месяца (В) [19] или итраконазола 400 мг один раз в месяц в течение 6 месяцев (В) [20].
Информация
Источники и литература
- Клинические рекомендации Российского общества дерматовенерологов и косметологов
- 1. Soyinka F. Bifonazole in the treatment of fungal skin infections in the tropics: a clinical and mycological study. Curr Med Res Opin 1987;10:390-6.
2. Hernandez-Perez E. A comparison between one and two weeks’ treatment with bifonazole in pityriasis versicolor. J Am Acad Dermatol 1986;14:561-4.
3. Aste N, Pau M, Pinna AL, Colombo MD, Biggio P. Clinical efficacy and tolerability of ter-binafine in patients with pityriasis versicolor. Mycoses 1991;34: 353–7.
4. Savin RC, Horwitz SN. Double-blind comparison of 2% ketoconazole cream and placebo in the treatment of tinea versicolor. J Am Acad Dermatol 1986;15: 500–3.
5. Alchorne MMA, Paschoalick RC, Foraz MH. Comparative study of tioconazole and clotri-mazole in the treatment of tinea versicolor. Clin Ther 1987;9:360–7.
6. Gip L. The topical therapy of pityriasis versicolor with clotrimazole. Postgrad Med 1974;50(Suppl 1):59–60.
7. Tanenbaum L, Anderson C, Rosenberg MJ, Akers W. 1% sulconazole cream versus 2% mi-conazole cream in the treatment of tinea versicolor: a double-blind, multicenter study. Arch Dermatol 1984; 120:216–9.
8. Fredriksson T. Treatment of dermatomycoses with topical tioconazole and miconazole. Der-matologica 1983;166:14–9.
9. Faergemann J, Hersle K, Nordin P. Pityriasis versicolor: clinical experience with Lamisil cream and Lamisil DermGel. Dermatology 1997;194(suppl 1): 19–21.
10. Vermeer BJ, Staats CCG. The efficacy of a topical application of terbinafine 1% solution in subjects with pityriasis versicolor: a placebo-controlled study. Dermatology 1997;194(suppl 1):22– 4.
11. Jegasothy BV, Pakes GE. Oxiconazole nitrate: pharmacology, efficacy, and safety of a new imidazole antifungal agent. Clin Ther 1991; 13: 126-41
12. Lange DS, Richards HM, Guarnieri J et al. Ketoconazole 2% shampoo in the treatment of tinea versicolor: A multicenter, randomized, double-blind, placebo-controlled trial. JAAD 1998; 39: 6, 944-50.
13. Hay RJ, Adriaans B, Midgley G, English JS, Zachary CB. A single application of bifonazole 1% lotion in pityriasis versicolor [letter]. Clin Exp Dermatol 1987; 12:315.
14. Farshchian M, Yaghoobi R, Samadi K. Fluconazole versus ketoconazole in the treatment of tinea versicolor. J Dermatol Treat 2002;13:73–6.
15. Savin RC. Systemic ketoconazole in tinea versicolor: a double-blind evaluation and 1-year follow-up. J Am Acad Dermatol 1984;10:824– 30.
16. Faergemann J. Treatment of pityriasis versicolor with itraconazole: a double-blind, placebo-controlled study. Mycoses 1988;31:377–9.
17. Hickman JG. A double-blind, randomized, placebocontrolled evaluation of short-term treat-ment with oral itraconazole in patients with tinea versicolor. J Am Acad Dermatol 1996;34:785– 7.
18. Amer MA, et al. Fluconazole in the treatment of tinea versicolor. Int J Dermatol 1997;36:938–46.
19. Faergemann J, Djarv L. Tinea versicolor: treatment and prophylaxis with ketoconazole. Cutis 1982; 30: 542-50.
20. Faergemann J, Gupta A K, Al Mofadi A et al. Efficacy of Itraconazole in the Prophylactic Treatment of Pityriasis (Tinea) Versicolor Arch Dermatol. 2002;138(1):69-73.
- 1. Soyinka F. Bifonazole in the treatment of fungal skin infections in the tropics: a clinical and mycological study. Curr Med Res Opin 1987;10:390-6.
Информация
Персональный состав рабочей группы по подготовке федеральных клинических рекомендаций по профилю “Дерматовенерология”, раздел «Разноцветный лишай»:
Утц Сергей Рудольфович – заведующий кафедрой кожных и венерических болезней ГБОУ ВПО «Саратовский государственный медицинский университет им. В.И. Разумовского» Минздрава России, профессор, доктор медицинских наук, г. Саратов
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
| Сила | Описание |
| А | По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++ , напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов или группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов |
| В | Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных как 1++ или 1+ |
| С | Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов; или экстраполированные доказательства из исследований, оцененных как 2++ |
| D | Доказательства уровня 3 или 4; или экстраполированные доказательства из исследований, оцененных как 2+ |
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не были внесены, то зарегистрированы причины отказа от внесения изменений.
Консультация и экспертная оценка:
Предварительная версия была выставлена для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта”, не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта” являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
Разноцветный лишай – Клинические рекомендации
| А | Б | В | Г | Д | И | К | Л | М | Н | О | П | Р | С | Т | У | Ф | Х | Ц | Ч | Ш | Э | Я |
Этиология и эпидемиология
Заболевание распространено повсеместно,однако наиболее часто встречается в регионах с жарким и влажным климатом. Распространенность от 2% в умеренном климате до 40% в тропическом и субтропическом.Болеют в основном лица молодого и среднего возраста,крайне редко – дети и пожилые люди.
Возбудителями разноцветного лишая являются диморфные липофильные дрожжи рода Malassezia – представители типичной кожной микрофлоры. Наиболее часто обнаруживаются Malassezia globosa,M.sympodialis и M.furfur,реже – M.slooffiae,M.restricta и M.obtusa. Установлено,что около 90% здоровых людей являются носителями сапрофитной формы гриба. Под влиянием предрасполагающих факторов эндогенной и/или экзогенной природы,возбудитель трансформируется из непатогенной формы почкующейся бластоспоры
в патогенную мицелиальную.
Контагиозность заболевания невысокая. Предрасполагающими факторами могут являться повышенная потливость,изменение химического состава пота,уменьшение физиологического шелушения эпидермиса. Разноцветный лишай чаще развивается у людей с сопутствующими заболеваниями: эндокринной патологией,хроническими болезнями легких и желудочнокишечного тракта,вегетативно-сосудистыми нарушениями,иммунодефицитами различной природы и др. Способствуют развитию заболевания алиментарная недостаточность,
прием оральных
контрацептивов,системных глюкокортикостероидных препаратов и иммунодепрессантов. Возможно,имеется генетическая (мультифакториальная) предрасположенность к развитию болезни. В патогенезе могут принимать участие иммунные факторы,однако их сложно интерпретировать. Больные разноцветным лишаем не имеют клеточноопосредованного иммунодефицита к мицелиальным антигенам Malassezia spp.
Клиническая картина
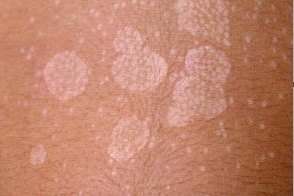
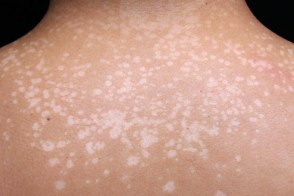
Папуло-сквамозная форма
 Высыпания чаще всего локализуются на коже туловища и верхних конечностей,может поражаться кожа волосистой части головы и полового члена. К атипичной локализации разноцветного лишая можно отнести: лицо,ушные раковины, кисти,голени,сосок и периареолярную область. У детей заболевание нередко начинается с кожи волосистой части головы,но волосы не поражаются. Разноцветный
Высыпания чаще всего локализуются на коже туловища и верхних конечностей,может поражаться кожа волосистой части головы и полового члена. К атипичной локализации разноцветного лишая можно отнести: лицо,ушные раковины, кисти,голени,сосок и периареолярную область. У детей заболевание нередко начинается с кожи волосистой части головы,но волосы не поражаются. Разноцветный
лишай не наблюдается на ладонях,подошвах и
слизистых оболочках. Отмечается тропизм возбудителя
к участкам кожного покрова,имеющим большое количество сальных желез.
Заболевание первоначально характеризуется появлением мелких пятен без воспалительных явлений,нерезко очерченных,сначала розового,затем желтоваторозового,позже коричневого или красно-коричневого цвета; на их поверхности наблюдается мелкопластинчатое шелушение,похожее на отруби (отрубевидный лишай),легко определяемое при поскабливании. Пятна часто бывают множественными,могут сливаться,образуя крупные очаги с полициклическими очертаниями,размеры пятен варьируют
от нескольких миллиметров до
нескольких сантиметров. Иногда при осмотре крупных очагов в их центре можно определить легкую атрофию. В результате центральной инволюции очаги могут принимать кольцевидную форму.
Субъективных ощущений обычно не бывает,но иногда может появляться легкий зуд. После загара в результате усиления шелушения в очагах поражения остаются депигментированные участки кожи.
Инверсная форма
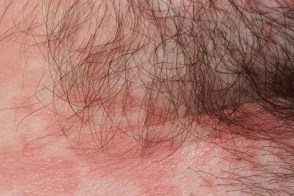 Инверсный отрубевидный лишай локализуется в складках тела,чаще всего в паховой и подмышечной областях,заушных складках.Проявляется в виде четко ограниченных сливающихся эритематозных пятен,которые имеют сходство с псориазом,кандидозным интертриго,дерматомикозами и себорейным дерматитом.
Инверсный отрубевидный лишай локализуется в складках тела,чаще всего в паховой и подмышечной областях,заушных складках.Проявляется в виде четко ограниченных сливающихся эритематозных пятен,которые имеют сходство с псориазом,кандидозным интертриго,дерматомикозами и себорейным дерматитом.
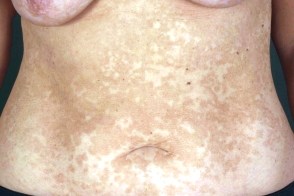
Белый отрубевидный лишай
 Выделяют особую форму заболевания – tinea versicolor alba,или белый отрубевидный лишай. При этом может иметь место полная депигментация при отсутствии какого-либо шелушения. Депигментация в данном случае не связана напрямую с экранирующими свойствами колоний гриба и может возникать на участках кожного покрова,не подвергавшихся солнечному излучению.Полагают,что гипопигментные
Выделяют особую форму заболевания – tinea versicolor alba,или белый отрубевидный лишай. При этом может иметь место полная депигментация при отсутствии какого-либо шелушения. Депигментация в данном случае не связана напрямую с экранирующими свойствами колоний гриба и может возникать на участках кожного покрова,не подвергавшихся солнечному излучению.Полагают,что гипопигментные
пятна на коже формируются вследствие того,что инфектант блокирует транспорт меланина из меланосом в кератиноциты. Другой предположительный механизм патогенеза – продукция грибом азелаиновой кислоты,блокирующей меланогенез.
Атрофическая форма
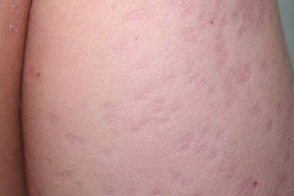 Характеризуется высыпанием множества эритематозных шелушащихся вдавленных бляшек,изолированных или сливающихся друг с другом.Механизм неясен.Считается,что чаще всего это форма возникает при длительном применении местных кортикостероидов при ошибочном диагнозе.
Характеризуется высыпанием множества эритематозных шелушащихся вдавленных бляшек,изолированных или сливающихся друг с другом.Механизм неясен.Считается,что чаще всего это форма возникает при длительном применении местных кортикостероидов при ошибочном диагнозе.
Однако сообщается о случаях без применения стероидной терапии.Предлагаемые теории патогенеза – реакция гиперчувствительности замедленного типа,прямое воздействия Malassezia на передачу сигналов NF-κB,стимуляция гистиоцитов воспалительными реакциями,ведущая к высвобождают эластазы,что приводит к эластолизу.
Кроме того,Malassezia в роговом слое усиливает синтез провоспалительных
цитокинов,таких как IL-1β и TNF-α,что приводит к эпидермальной атрофии в результате апоптоза и нарушения пролиферации кератиноцитов.
Диагностика
Диагноз в большинстве случаев устанавливается на основании типичной клинической картины: характерных высыпаний на участках кожного покрова туловища и верхних конечностей.
Проба Бальцера
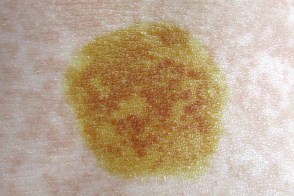 При постановке диагноза может быть использована проба Бальцера (йодная проба): при смазывании участков 5% настойкой йода или анилиновыми красителями пятна разноцветного лишая окрашиваются более интенсивно за счет пропитывания отрубевидных чешуек.
При постановке диагноза может быть использована проба Бальцера (йодная проба): при смазывании участков 5% настойкой йода или анилиновыми красителями пятна разноцветного лишая окрашиваются более интенсивно за счет пропитывания отрубевидных чешуек.
Симптом Бенье (феномен «стружки»)
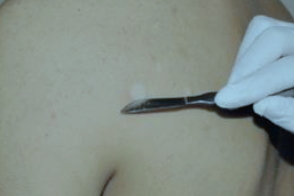 Отслаивание разрыхленного рогового слоя при поскабливании очагов отрубевидного лишая (роговые массы снимаются в виде стружки)
Отслаивание разрыхленного рогового слоя при поскабливании очагов отрубевидного лишая (роговые массы снимаются в виде стружки)
Осмотр лампой Вуда
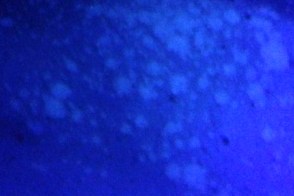 При стертых формах и/или атипичной локализации диагноз устанавливается на основании результатов осмотра в лучах люминесцентной лампы Вуда по характерному желтому или золотисто-бурому свечению. Свечение в лучах лампы Вуда наблюдается в основном в тех случаях,когда этиологическим агентом выступает M. furfur (около 1/3 заболевших).
При стертых формах и/или атипичной локализации диагноз устанавливается на основании результатов осмотра в лучах люминесцентной лампы Вуда по характерному желтому или золотисто-бурому свечению. Свечение в лучах лампы Вуда наблюдается в основном в тех случаях,когда этиологическим агентом выступает M. furfur (около 1/3 заболевших).
Тест с КОН
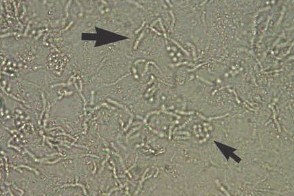 При микроскопическом исследовании чешуек,обработанных 10-20% раствором едкого калия (КОН) с 20-ти минутной экспозицией,обнаруживают элементы гриба (короткие изогнутые нити мицелия – гифы) в виде “фрикаделек” от 2 до 4 мкм в диаметре (большая стрелка) и крупные круглые и овальные споры с двухконтурной оболочкой в виде скоплений,напоминающих гроздья винограда
При микроскопическом исследовании чешуек,обработанных 10-20% раствором едкого калия (КОН) с 20-ти минутной экспозицией,обнаруживают элементы гриба (короткие изогнутые нити мицелия – гифы) в виде “фрикаделек” от 2 до 4 мкм в диаметре (большая стрелка) и крупные круглые и овальные споры с двухконтурной оболочкой в виде скоплений,напоминающих гроздья винограда
(маленькая стрелка).
Гистологическое исследование
При отрубевидном лишае в роговом слое эпидермиса обнаруживают большое количество элементов гриба в виде нежных базофильных структур,которые хорошо видны даже при окраске препаратов гематоксилин-эозином. Грибы представлены как нитями,так и спорами. Вокруг фолликулов отмечают воспалительный инфильтрат. При PAS-реакции сферические или овальные споры гриба размером 2-4 мкм в диаметре обнаруживают внутри устья волосяных фолликулов,а иногда в перифолликулярном инфильтрате. Мицелий никогда не выявляется.
Дифференциальная диагностика
- Розовый лишай
- пятна приподняты над поверхностью кожи,имеют воспалительный характер
- длинные оси пятен параллельны линиям Лангера,указывающим направление максимальной растяжимости кожи
- Сифилитическая розеола (положительные серореакции на сифилис)
- Себорейный дерматит (жирные желтые корки)
- Микоз гладкой кожи
- Эритразма имеет выраженное клиническое сходство с отрубевидным лишаем,но для нее не характерны отсевы и часто выявляется характерное красноватое шелушение в лучах Вуда.
- Мелазма (нет шелушения)
Депигментированные пятна
- Сифилитическая лейкодерма (положительные серореакции на сифилис)
- Белый лишай (пятна без четких границ)
- Витилиго
- элементы лишены пигмента,поэтому выглядят белыми
- при осмотре под лампой Вуда депигментация становитс более заметной
- Гипопигментный грибовидный микоз
Лечение
Общие замечания по терапии
Лечение отрубевидного лишая основано на применении противогрибковых препаратов местного и системного действия,а также кератолитических средств.
Наружная терапия
При ограниченных формах заболевания:
- бифоназол,1% крем или 1% раствор 1 раз в сутки до разрешения клинических проявлений (в течение 2-3 недель) или
- кетоконазол,крем 1 раз в сутки до разрешения клинических проявлений (в течение 2-3 недель) или
- клотримазол,крем или раствор 1-2 раза в сутки до разрешения клинических проявлений (в течение 1-3 недель) или
- миконазол,крем 2 раза в сутки до разрешения клинических проявлений (в течение 3 недель) или
- тербинафин,крем и раствор 1- 2 раза в сутки до разрешения клинических проявлений (в течение 3 недель) или
- оксиконазол,крем 1-2 раза в сутки до разрешения клинических проявлений (в течение 2 недель) .
При поражении кожи волосистой части головы:
кетоконазол,шампунь 1 раз в сутки (нанести на 5 минут,затем смыть) ежедневно в течение 5 дней.
Системная терапия
При распространенных и атипичных формах разноцветного лишая,а также неэффективности местной терапии при ограниченном поражении назначают системные антимикотические препараты:
- кетоконазол 200 мг перорально 1 раз в сутки ежедневно в течение 3-5 недель или
- итраконазол 200 мг перорально 1 раз в сутки ежедневно в течение 1 недели или 100 мг перорально 1 раз в сутки ежедневно после еды в течение 15 дней (при сохранении единичных высыпаний после 2-х недельного перерыва рекомендуют проведение повторного курса лечения в той же дозе) или
- флуконазол 300 мг перорально 1 раз в неделю в течение 2 недель или 150 мг 1 раз в неделю перорально в течение 4 недель .
Тактика при отсутствии эффекта от лечения
- корригирующая патогенетическая терапия (иммуномодуляторы,средства,нормализующие эндокринную патологию и др.);
- замена антимикотического средства.
Профилактика
Во время лечения необходимо проводить дезинфекцию одежды больного,головных уборов,нательного и постельного белья кипячением в 1% мыльно-содовом растворе и 5-кратным проглаживанием горячим утюгом во влажном виде с двух сторон. Следует также рекомендовать лечение членам семьи,если у них выявлено заболевание.
В целях профилактики разноцветного лишая у лиц,предрасположенных к рецидивам заболевания,целесообразен прием кетоконазола в дозе 400 мг в месяц или 200 мг три дня подряд в течение месяца или итраконазола 400 мг один раз в месяц в течение 6 месяцев .
Цитируемая литература
Дополнительно по этой теме на сайте
Витилиго-лишай белый-разноцветный лишай : дифференциальный диагноз
Источник
