Красный волосяной лишай девержи у детей
 Болезнь Девержи, или же красный волосяной лишай Девержи, питириаз красный волосяной отрубевидный — редкое воспалительное заболевание кожи. Может проявляться как у детей, так и у взрослых, при этом проявлять себя болезнь будет по-разному — у взрослых обычно гораздо тяжелее. Длиться заболевание может десятилетиями, а может пройти за несколько лет — зависит от типа.
Болезнь Девержи, или же красный волосяной лишай Девержи, питириаз красный волосяной отрубевидный — редкое воспалительное заболевание кожи. Может проявляться как у детей, так и у взрослых, при этом проявлять себя болезнь будет по-разному — у взрослых обычно гораздо тяжелее. Длиться заболевание может десятилетиями, а может пройти за несколько лет — зависит от типа.
Содержание статьи:
- Разновидности
- Причины возникновения
- Симптомы
- Фото: как выглядит?
- Диагностика
- Лечение
- Профилактика
- Осложнения
- Заразен ли?
- У детей
- При беременности
- Видео
Разновидности и атипичные формы
В рамках стандартной классификации выделяется шесть типов болезни:
- Классический взрослый — наиболее широко распространён (более половины от всех случаев). Характеризуется быстрым развитием: за считанные недели высыпания становятся многочисленными. Иногда может развиваться эритродермия. Хотя заболевание протекает тяжело, из-за чего больные иногда даже оказываются временно нетрудоспособными, однако и проходит быстрее относительно хронической формы — в абсолютном большинстве случаев ремиссия наступает не более чем через три года.
- Атипичный взрослый — присущ примерно 5% больных данным недугом. По проявлениям похож на вульгарный ихтиоз, протекает медленно. Лечение сложное, при его отсутствии не проходит десятилетиями.
- Классический ювенильный — в отличие от типа I болезнь начинается у детей. Переносится легче, чем тип I (хотя бывают и тяжёлые случаи), а ремиссия чаще всего наступает через год.
- Ограниченный ювенильный — развивается у детей начиная с трёх лет. Отличается чёткой локализацией поражённых участков, в классический тип не переходит. Протекать заболевание может по-разному: примерно в трети случаев проходит спустя три года после начала, в остальных приобретает затяжной характер; может себя почти никак не проявлять или иметь выраженные периоды.
- Атипичный ювенильный — наблюдается у новорожденных, является наследственным. Течение заболевания хроническое.
- ВИЧ-ассоциированный — может возникнуть в любом возрасте, по симптомам и течению похож на тип I, но имеет неблагоприятный прогноз. Может стать первым признаком, указывающим на ВИЧ-инфекцию. Иногда возникает ВИЧ-ассоциированный фолликулярный синдром.
Это принятая Российским обществом дерматовенерологов и косметологов классификация, но существуют и иные.
Согласно принятой в Европе классификации выделяются лишь три формы:
- Классическая — в неё объединяют типы I и III из предыдущей классификации.
- Ограниченная ювенильная — объединяет типы II и V.
- ВИЧ-ассоциированная.
Помимо этого, не исключается существование промежуточных вариантов, из-за которого точный тип болезни определить не удаётся.
Причины возникновения
Считается, что заболевание может быть как наследственным, так и приобретённым, однако второе не установлено достоверно. И даже если в организме есть дефективный ген, переданный от родителей и приводящий к развитию болезни Девержи, всё равно это не означает, что она обязательно разовьётся.
На риск развития воздействуют и внешние факторы, такие как:
- дефицит витамина А либо его слабое усвоение организмом;
- нарушение в работе нервной или эндокринной системы;
- хронические болезни печени;
- снижение иммунитета;
- нездоровый образ жизни;
- инфекционные заболевания — впрочем, их влияние не доказано.
Симптомы
Выделяют несколько этапов течения болезни, в ходе которых её симптомы проявляются всё более ярко:
- Сначала на некоторых фолликулах появляются узелки с игольчатой верхушкой.
- Затем их число растёт, появляется сыпь оттенков красного цвета — от розового до бордового. Если содрать узелок, то на его месте останется ямка.
- Образуется всё больше папул.
- Они растут в размерах и соединяются с соседними, в результате чего образуются чешуйчатые бляшки цвета от жёлтого до красного. На поверхности можно заметить белые чешуйки.
- На бляшках появляются глубокие борозды.
Начинает проявляться болезнь обычно с локтей и колен, иногда сразу же может быть поражена волосистая часть головы, спина, живот, лицо, шея. Кожа в поражённых областях становится сухой, по ней проходят трещины. При проведении рукой по такому участку у больного появляется неприятное ощущение. Чаще всего сыпь появляется на руках с тыльной стороны пальцев, но и другие места также могут быть ей подвержены.
Другой симптом, позволяющий выделить болезнь Девержи среди заболеваний со сходной симптоматикой — среди инфицированной кожи всегда сохраняется здоровая, на которой обычно можно заметить роговые шипы. В волосистой части головы отмечаются скопления чешуек, кожа лица становится красной и шелушится.
Волосы истончаются. Кожа на ладонях и подошвах ног почти всегда утолщается, в ней появляются глубокие борозды, из-за чего приходится держать кисти в полусогнутом состоянии.
Если наблюдается обширное поражение кожи, возможна лимфаденопатия. Некоторые дерматологи предполагают, что в заболевание вовлекаются и другие системы организма — у больных иногда наблюдаются изменения мышц, такие как дистрофия и миопатия.
Редко, но всё же случается и поражение слизистой: тогда на твёрдом нёбе выступают мелкие острые узелки и белёсые пятна. Могут возникнуть поражения глаз и края века.
Высыпания на разных частях тела проявляют себя по-разному: если на туловище и конечностях преобладают фолликулярные узелки, то на ладонях и подошвах наблюдается кератодермия, по ним идут глубокие борозды, кожа трескается.
Специфические проявления заболевания, по которым его можно отличить от других дерматологических недугов:
- у папул форма конуса, а при их пальпировании пациент чувствует, будто его кожу трут на тёрке;
- на поражённых участках всегда остаётся здоровая кожа;
- кожа на ладонях и подошвах ног грубеет, становится шершавой и красно-коричневой;
- ногти темнеют, приобретают цвет, сходный с окраской йода, при этом на них остаются светлые пятна;
- на сгибах — под коленями, локтями и т.д., появляются трещины.
Ещё один важный признак: если течение хроническое, общее состояние пациента остаётся нормальным, хотя могут случаться и периоды обострений, когда поднимается температура и наблюдается общая слабость. Обычно они недолгие и сменяются ремиссиями, во время которых высыпания быстро исчезают.
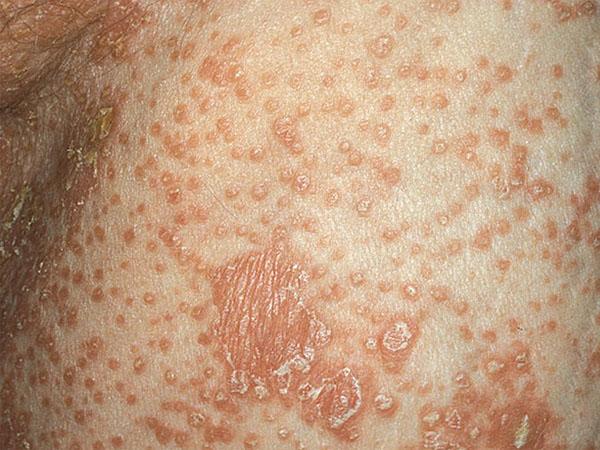
Фото болезни Девержи: как выглядит
Изображения иллюстрируют развитие болезни Девержи: поражение рук, коленей и спины. В зависимости от стадии заболевания поражение кожи может быть как относительно лёгким, так и очень тяжёлым.




Диагностика
Клиническая картина красного волосяного лишая сходна со значительным числом других дерматологических заболеваний, что осложняет диагностику. В особенности сложно поставить диагноз если течение скрытое, и патология, находясь в организме, не даёт специфических симптомов. Проявления напоминают красный плоский лишай, псориаз и другие заболевания, а потому поставить точный диагноз может лишь опытный специалист.
На начальной стадии диагностика будет особенно сложной, поскольку клиническая картина заболевания формируется долго. Из-за этого многие пациенты поначалу получают диагноз «псориаз» (около 65%).
Чаще всего диагностика состоит из трёх элементов:
- Осмотр под люминесцентной лампой Вуда. Проводится на чистой коже, за двое суток до исследования на неё нужно перестать наносить лекарства. Сам процесс быстр и безвреден — излучение может повредить лишь глазам, и потому их закрывают повязкой или очками. По цвету, в который лампа Вуда окрасит кожу, можно будет определить заболевание.
- Гистологическое исследование.
- Соскоб с поверхности кожи.
Проведение всех трёх процедур позволит точно убедиться, что пациент страдает именно этим заболеванием, а не сходным с ним по симптомам. Выполнение диагностики в полном объёме и в срок очень важно, ведь оно позволит оперативно назначить лечение, и относительно быстро добиться стойкой ремиссии, а затем и выздоровления.
Лечение болезни Девержи
Вылечить болезнь Девержи обычно непросто — хотя иногда она и вовсе проходит сама собой. Но если этого не случилось, то понадобится от нескольких месяцев до двух лет чтобы избавиться от неё. И даже после выздоровления необходимо будет каждый год пропивать назначенный врачом витаминно-минеральный комплекс для исключения рецидива.
Терапевтический эффект даёт ультрафиолетовое излучение в малых дозах — но нужно опасаться его чрезмерного воздействия, потому что из-за него болезнь может обостриться.
Поверхность кожи необходимо обрабатывать противомикробными и антисептическими препаратами. Это хлоргексидин, фукорцин, раствор бриллиантовый зелёный.
Помимо лечения медикаментами, может использоваться и физиотерапия. Например, через день проводится фонофорез с глюкокортикостероидами и аевитом. Как показали исследования, сочетание фотохимиотерапии с приёмом ретиноидов очень эффективно.
Мази
Очаги поражения обязательно следует обрабатывать салициловой мазью 2% — она снимает воспаление, расширяет капилляры и устраняет красноту.
После того, как салицилосодержащие препараты подсушат кожу, применяются дегтярные мази с заживляющим эффектом. Полезны будут любые кремы со смягчающим и питательным эффектом, пимекролимус 1%, кальципотриол.
При масштабных воспалениях применяются мази, содержащие глюкокортикостероиды (преднизолон, гидрокортизон, фторокорт и т.д.).
Таблетки
Курсы ретиноидов, таких как изотреноин, неотигазон, оксорален, необходимы чтобы кожа быстрее восстанавливалась. Состояние должно улучшиться уже спустя месяц после начала приёма, если же этого не произошло, обычно врачом повышается дозировка — но важно, чтобы это делал именно врач, поскольку самостоятельные действия могут привести к нежелательным побочным эффектам. Из-за потенциально негативного воздействия ретиноидов их с осторожностью назначают детям (они обычно принимают ацитретин или изотретиноин), а во время лечения больным предписывается регулярно посещать врача.
Помимо ретиноидов, принимается и сам витамин А, но при назначении следует учитывать риск развития гипервитаминоза А. Если проблема в плохом усвоении витамина, могут быть назначены андрогены для повышения его усвояемости.
Чтобы из-за лечения не произошло нарушений в работе организма, могут использоваться витамины группы В, гепатопротекторы, ниацин, ферменты поджелудочной железы, также назначается витамин Е — выбор препаратов для каждого больного осуществляет врач, учитывая особенности его организма.
Если болезнь протекает остро, могут быть назначены такие препараты, как инфликсимаб, этанерцептили адалимумаб.
Лечебные ванны
Ретиноиды сушат кожу, бороться с этим помогут ванны с эфирными маслами. Также полезными будут и травяные ванны — для них применяется ромашка, череда, шалфей, девясил. Эффективны эти травы будут как по отдельности, так и в сборе. Две столовые ложки травы нужно залить двумя литрами кипятка, настоять в течение часа, после чего добавить процеженный отвар в ванну. После приёма такой ванны тело смазывается ранозаживляющими мазями (солкосерил, левомеколь), салициловой мазью, а если оно зудит, то применяются мази с глюкокортикостероидами.
Диета
Питание должно быть высококалорийным, с обилием белков и витаминов. Подойдёт печень, как говяжья или свиная, так и рыбья, сливочное масло, яйца, молоко, морковь, помидоры, тыква, шиповник. Чтобы витамин А лучше усваивался, в пище должны присутствовать жиры.
Лечение народными средствами, в домашних условиях
Народные средства могут помочь, но это не значит, что ими нужно ограничиваться — стоит применять их лишь как дополнение к лечению медикаментами.
Приведём наиболее эффективные средства:
- отвар девясила — заварить горячей водой из расчёта 10 гр. девясила на 100 мл., принимать трижды в день по столовой ложке;
- растирание поражённых участков кишмишем или изюмом — ягоды нужно залить кипятком (2 столовые ложки на 100 гр.), настоять, затем слить воду и размять;
- примочки из настойки календулы — её можно купить в аптеке;
- настойки с ромашкой и корой дуба — берётся 100 гр. основы и заливается кипятком, после чего настаивается в течение часа и добавляется в ванну;
- берёзовый дёготь в разных вариациях — повязки из дёгтя и сливочного масла, концентрированный дёготь в сочетании с салициловой кислотой, дегтярное мыло.
У многих из этих средств имеются собственные противопоказания, и потому не стоит бездумно применять все сразу, лучше проконсультироваться по этому поводу с врачом. Также при применении мазей следует сначала наносить их на небольшой участок кожи для проверки, не возникнет ли аллергия.
Рекомендации
Облегчает состояние нахождение поблизости от моря, проведение лечения в условиях санатория. Особых рекомендаций при болезни нет, если течение хроническое, человек полностью работоспособен.
Профилактика
Лучшей профилактикой станет своевременное лечение других болезней, в первую очередь поражений эндокринной системы. Также рекомендуется избегать вредных химических веществ, правильно питаться, включая в рацион важнейшие витамины (первую очередь важен витамин А). Все эти меры помогут и в укреплении состояния организма в целом.
Осложнения и последствия
Если не лечиться в течение длительного времени, могут появиться осложнения:
- поражённые участки кожи подвергаются риску инфицирования с последующим осложнением дерматоза;
- возможно возникновение злокачественных новообразований;
- если очаг локализуется на веке, то возникает риск экторпиона — отставания века от глазного яблока;
- развивается эритродермия.
Из-за редкости заболевания его осложнения не до конца изучены, но даже приведённый список ясно показывает, что не следует запускать его, а немедленное лечение убережёт от дополнительного риска.
Заразна ли и как передается
Передаётся наследственным путём. В случае, если больны оба родителя, заболевание у ребёнка будет протекать сложнее. Контактным путём не передаётся.
Особенности у детей
Заболевание может быть врождённым — тогда оно проявляется сразу при рождении или на первых же неделях жизни. Если оно развивается в раннем возрасте, то протекает, как правило, легче, чем у взрослых, и длится куда меньший срок — спустя два года в большинстве случаев проходит. Но также может принять хронический характер и обостряться время от времени. Из-за гормональных изменений может само по себе проходить в подростковом возрасте. Лечение проводят осторожнее, в частности, назначение ретиноидов для детей сильно ограничено.
При беременности
В связи с беременностью можно выделить пару нюансов: течение болезни из-за неё может обостриться (также это возможно при менструации); применение некоторых препаратов для лечения противопоказано, в частности ретиноидов. Относительно полного списка запретов необходимо проконсультироваться с врачом.
Видео о лишае
К сожалению, тематических видео, посвящённых исключительно болезни Девержи, на русском языке нет — это связано с её малой распространённостью. Предлагаем вашему вниманию обзорное видео, содержащее советы по лечению кожных болезней в целом.
Прогноз
Применение комплексной терапии приводит к значительным улучшениям или выздоровлению у большей части больных. Однако терапия может длиться годами — вплоть до пяти лет. Не исключено ухудшение состояния или рецидив. Острые формы болезни легче поддаются лечению, чем хронические.
Источник
Красный волосяной отрубевидный лишай, известный как болезнь Девержи, — это воспалительный процесс, обусловленный нарушением образования рогового вещества (защитного слоя) в эпителиальной ткани. Встречается редко. Отличительные черты: развитие фолликулярного гиперкератоза (разрастания защитного слоя), поражение подошв ног и ладошек рук, образование бляшек желто-оранжевого цвета.
По статистике, на него приходится 0,03% всех патологий кожи. Название принадлежит французскому дерматологу Альфонсу Девержи, описавшему заболевание в 1865 году, однако первый зарегистрированный случай 1828 года принадлежит Клаудиусу Тарралу. Этому недугу подвержены как мужчины, так и женщины всех рас и возрастов.
Причины
Точные причины происхождения неизвестны. Основной теорией считается наследственная предрасположенность. Один из вероятных факторов — нарушение обмена витамина А. Предположительно, присутствует связь с болезнями аутоиммунного характера (нарушением работы иммунной системы).
Развитие недуга в некоторых случаях ассоциируется с инфекционными патологиями и злокачественными опухолями.
Симптомы
Для данного заболевания характерны такие симптомы, как:
- наличие покраснений с образованием желто-оранжевых чешуек на коже головы;
- появление красных высыпаний, постепенно распространяющихся по телу;
- наличие зуда и жжения после прикосновения к пораженным участкам;
- изменение цвета ладоней, подошв ног на желто-коричневый оттенок.
Течение болезни разделяется на несколько этапов:
- На начальном этапе появляются фолликулярные высыпания. Пораженные участки покрываются ороговевшей кожей. В зависимости от типа заболевания, в центре папул (отдельных элементов сыпи) могут образовываться роговые пробки с шипом.
- Вскоре высыпания начинают распространяться по телу, папулы сливаются, образовывая бляшки желто-оранжевого цвета.
- На последнем этапе появляется утолщение наружного слоя кожи, на котором образуется большое количество складок.
Внимание! Воспалительный процесс негативно сказывается на состоянии волос, ногтей и слизистых оболочек. Ногтевые пластины могут утолщаться, быть болезненными. Возможно разрежение (выпадение) волос. Если поражение достигло ротовой полости, не исключено образование на небе конусообразных узелков.
Из-за сходства перечисленных симптомов с проявлениями других болезней, правильнее всего будет обратиться к врачу дерматологу. Он сможет точно установить причину их возникновения.
Типы
Учитывая возраст, развитие и последующий прогноз, заболевание делится на 6 типов.
Классический взрослый
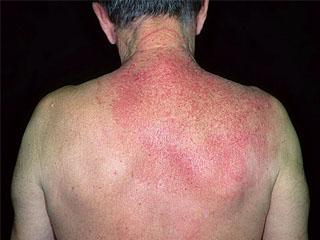 Развитие, как правило, начинается с появления высыпаний на верхней половине тела, лице, а также на волосяной части головы. За 2–3 недели или такое же количество месяцев высыпания распространяются на нижнюю половину тела.
Развитие, как правило, начинается с появления высыпаний на верхней половине тела, лице, а также на волосяной части головы. За 2–3 недели или такое же количество месяцев высыпания распространяются на нижнюю половину тела.
Образуется фолликулярная сыпь, образуются бляшки желто-оранжевого цвета. В пределах пораженных областей присутствуют островки визуально незатронутой кожи.
При неблагоприятных обстоятельствах возникает эритродермия. Через несколько недель на ладонях и подошвах ног развивается избыточное ороговение с поражением ногтей. При данном типе, даже если отмечается нарушение трудоспособности, выздоровление наступает у 8 больных из 10 в течение 3 лет. Частота возникновения составляет 55%.
Атипичный взрослый
Продолжительность развития недуга в данном случае может достигать 20 лет (или больше). Визуальные изменения не обнаруживаются. Присутствует обильное отшелушивание с отделением светло-серых частичек. Поражение подошв и ладоней выражается пластинчатым шелушением. Иногда появляется разрежение волос. Частота возникновения составляет 5%.
Классический ювенильный
Симптоматика и развитие схожи с классическим взрослым типом, но имеются некоторые особенности и отличия. Данный тип отмечается у детей от 5 до 10 лет. Распространение сыпи начитается с нижней половины тела. Течение болезни благоприятное. Высыпания проходят самостоятельно в течение 1 года.
Частота возникновения составляет 10%.
Ограниченный ювенильный
Наблюдается у детей от 3 до 10 лет. Зоны поражения фолликулярного гиперкератоза и эритемных бляшек четко ограничены на протяжении всего заболевания. Высыпания возникают в основном на локтях и коленях. Обычно присутствует поражение подошв ног и ладоней. Выздоровление наступает у 30–32% заболевших в течение 3 лет. Частота возникновения составляет 25%.
Атипичный ювенильный
Отмечается у детей до 4 лет. Течение заболевания — хроническое. Присутствует фолликулярный гиперкератоз, а также отшелушивание с отделением светло-серых частичек. Основная часть семейных случаев приходится именно на этот тип. Частота возникновения составляет 5%.
ВИЧ — ассоциированный
 Красный волосяной отрубевидный лишай может являться маркером ВИЧ-инфекции. В отличие от классического взрослого, данный тип имеет более неблагоприятный прогноз.
Красный волосяной отрубевидный лишай может являться маркером ВИЧ-инфекции. В отличие от классического взрослого, данный тип имеет более неблагоприятный прогноз.
В начале заболевания появляется шелушение вместе с фолликулярными папулами, равномерно распределенными на разгибательных поверхностях конечностей. Появляются конусы Бенье (черные точечные образования), редко встречающиеся при классическом взрослом типе.
Часто развивается эритродермия. Может присутствовать поражение ладоней, подошв и ногтей. Частота возникновения варьируется.
Диагностика
Критериями для постановки диагноза являются:наличие характерных симптомов и результаты проведенной биопсии.
Главными отличиями от других, похожих по симптоматике заболеваний, являются:
- фолликулярные высыпания с образованием кератотических пробок;
- слияние папул с образованием бляшек желто-оранжевого цвета;
- присутствие островков визуально неповрежденной кожи;
- поражение ногтей, ладоней, подошв ног.
Интересно! После проведения анализа клинических данных 23 больных было установлено, что:
- 15 из них изначально имели диагноз «псориаз»;
- 6 из них проходили лечение от токсикодермии;
- только 2 имели правильно поставленный диагноз.
Ввиду большого количества ошибок, важно правильно провести дифференциальную диагностику.
Дифференциальная диагностика
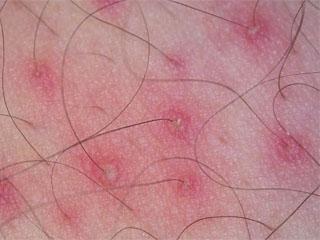 Важными критериями для корректной постановки диагноза являются:
Важными критериями для корректной постановки диагноза являются:
- Наличие хорошего самочувствия, отсутствие общей слабости организма. Такое состояние не характерно при псориазе и токсикодермии.
- Характерный красный или желто-оранжевый цвет пораженных участков.
- Наличие островков здоровой кожи, имеющих четкие границы.
- Отсутствие положительной динамики при проведении обычной терапии.
- Наличие папул, пронизанных в центре волосом.
Способы лечения
Из-за невозможности установить причину появления недуга, лечение направлено на устранение симптомов. Для проведения системной терапии назначается курс витамина А в повышенных дозировках:
- изотретион в расчете 1мг/кг массы тела в день, длительностью от 12 до 26 недель, или метотрексат от 5 до 30 мг в неделю.
В случае непереносимости этих препаратов, применяется один из альтернативных способов лечения:
- ацитретин в дозировке от 25 до 50 мг в день;
- ацитретин по 25мг в сутки, фототерапия UVA-1;
- ацитретин по 50мг в сутки, PUVA-терапия;
- циклоспорин в дозировке 5 мг/кг массы тела в день, понижая дозировку до 2–3 мг;
- азитиоприн от 150 до 200 мг в сутки.
Для уменьшения побочных эффектов, дополнительно проводится местная терапия. На пораженные участки тела наносятся: мази с салициловой или фруктовой кислотой, глюкокортикостероидные мази, различные косметические кремы.
Из-за длительного процесса выздоровления, подход к выбору лекарственных препаратов должен быть максимально серьезным.
Эффективность проводимой терапии часто не приносит результатов, однако есть данные о развитии спонтанного выздоровления.
 Если эффект после терапии не наблюдается, назначаются биологические препараты, такие как:
Если эффект после терапии не наблюдается, назначаются биологические препараты, такие как:
- инфликсимаб;
- этанерцепт;
- адалимумаб.
При проведении биологической терапии, каждые 3 месяца производится:
- оценка состояния у лечащего врача;
- осмотр у невролога;
- консультация у кардиолога;
- анализ крови;
- анализ мочи.
Важно! Если болезнь является симптомом ВИЧ-инфекции, назначается антиретровирусная терапия у врача-инфекциониста.
Лечение у детей
Родителям стоит обратить внимание на симптомы, возникающие при классическом ювенильном, ограниченном ювенильном, атипичном ювенильном, ВИЧ-ассоциированном типах. В случае наличия их у ребенка, следует отвести его к врачу дерматологу.
Для лечения детей назначается прием ацитретина в дозировке 0,5 мг/кг массы, а также ультрафиолетовая терапия.
Профилактика
Ввиду отсутствия ясного понимания механизмов возникновения, профилактика отсутствует.
Болезнь Девержи — серьезный недуг, требующий квалифицированной помощи специалиста. Отсутствие лечение обычно не вызывает каких-то серьезных проблем, кроме дискомфорта. Тем не менее известны случаи перерождения высыпаний в раковые преобразования. Поэтому не стоит самостоятельно ставить себе диагноз и заниматься самолечением.
Только врач сможет корректно определить причину появления симптомов и назначить правильное лечение. Наблюдаться у дерматолога после выздоровления необходимо еще как минимум год.
Полезные видео
Розовый лишай Жибера.
Грибковые инфекции — школа доктора Комаровского.
Источник
