Кортикостероиды для лечение псориаза
Псориаз — это эритематозно-сквамозный дерматоз мультифакториальной природы с доминирующим значением генетических факторов. Характеризуется гиперпролиферацией эпидермальных клеток, нарушением кератинизации, воспалительной реакцией в дерме, изменениями в органах и системах.
Поиски наиболее оптимальной терапии псориаза всегда остаются актуальной задачей дерматологии. Большую роль в лечении псориаза играет назначение топических препаратов, так как прежде всего больных беспокоит внешнее состояние кожных покровов. Местной терапии придается большое значение, особенно в период регресса и ремиссии, когда не проводится активная системная терапия.
Решение о назначении наружных препаратов принимается в зависимости от стадии псориаза, распространенности и локализации процесса.
В прогрессирующей стадии назначают средства, обладающие противовоспалительным, антипролиферативным и умеренным кератолитическим действием, чаще всего кортикостероидные препараты.
Успешное использование топических кортикостероидов основано на их противовоспалительном, антиаллергическом и местноанестезирующем действиях.
В основе противовоспалительного эффекта кортикостероидов лежит механизм взаимодействия гормонорецепторного комплекса, который, проникая в ядро клетки-мишени кожи (кератиноциты, фибробласты, лейкоциты), увеличивает экспрессию генов, кодирующих пептиды, называемых липокортинами. Последние ингибируют активность фосфолипазы и тем самым снижают образование медиаторов воспаления (простагландинов, лейкотриенов) из фосфолипидов. Глюкокортикостероиды тормозят синтез глюкозаминоглюкинов, коллагена и эластина, вызывают исчезновение в эпидермисе клеток Лангерганса, в дерме — тучных клеток, а также уменьшают сосудистую проницаемость.
Антипролиферативное действие местных кортикостероидов связано с торможением синтеза нуклеиновых кислот (прежде всего ДНК) в клетках базального слоя эпидермиса, фибробластов дермы с торможением пролиферации Т-лимфоцитов. В прогрессирующей стадии псориаза глюкокортикостероиды средней и сильной силы действия назначают в течение 7—10 дней, по 1—2 аппликации в день, в виде лосьонов и кремов. Не рекомендуется длительное назначение кортикостероидных препаратов, поскольку оно приводит к сокращению сроков ремиссий кожного процесса, а также ведет к развитию побочных эффектов и осложнений. Хорошо зарекомендовали себя для наружного лечения прогрессирующих форм псориаза комбинированные препараты, в состав которых входит кортикостероидный препарат и салициловая кислота (Дипросалик, Элоком С и др.).
Дипросалик — выпускается в виде мази и лосьона, в состав которых входит бетаметазон и 3 %-ная салициловая кислота. Наносится препарат тонким слоем 2 раза в день в течение 10—20 дней. При псориазе волосистой части головы данный препарат удобно использовать в виде лосьона.
В состав Элоком С входит нефторированный кортикостероид III поколения мометазона фуроат 0,1 %-ный и 5 %-ная салициловая кислота. Такое сочетание позволяет этому препарату оказывать более выраженный эффект.
Салициловая кислота оказывает кератолитический эффект, воздействуя на роговой слой эпителия, а проникающий в более глубокие слои кожи кортикостероид оказывает двойное действие, влияя на процессы подавления синтеза провоспалительных цитокинов и на поверхностные сосуды дермы, снижая проницаемость сосудистой стенки. Таким образом, препарат оказывает воздействие на несколько звеньев патогенеза псориаза. Элоком С является препаратом выбора среди других топических средств, применяемых в терапии псориаза.
Для волосистой части головы можно применять Дипросалик в виде лосьона, для мытья головы используют шампунь «Фридерм-Цинк», содержащий активированный цинк-пиритион. Активированный цинк-пиритион оказывает антибактериальное и противогрибковое действие; у больных с себорейным псориазом и псориазом волосистой части головы непосредственно влияет на овальный питироспорум, оказывает селективное цитостатическое действие на клетки кожи, находящиеся в состоянии гиперпролиферации, а также проявляет противовоспалительный эффект, стабилизируя клеточные мембраны путем нормализации активности ряда мембраностабилизирующих ферментов.
В настоящее время при терапии псориаза также часто используется и другая комбинация: кортикостероид с кальципотриолом (Дайвобет).
Антипсориатичеcкое действие кальципотриола основано на его взаимодействии со специфическими рецепторами в кератиноцитах. Препарат вызывает дозозависимое торможение пролиферации этих клеток кожи, ускоряет их морфологическую дифференцировку. После первых сообщений о положительном эффекте витамина D3 на псориаз [8, 9] начали разрабатываться новые аналоги для того, чтобы уменьшить гормональные эффекты на кальций-фосфатный гомеостаз и усилить влияние на пролиферацию и дифференциацию кератиноцитов [11]. Вскоре после первых попыток введения в практику лечения псориаза витамина D3 для топической терапии стал применяться кальципотриол (calcipotriol), называемый в некоторых странах кальципотриеном (calcipotriene); препарат широко применяется при лечении бляшечного псориаза [2, 7]. Затем вряде стран стал применяться другой аналог витамина D3 — такальцитол (tacalcitol) [3, 6]. Показано, что активный гормон 1,25-гидроксивитамин D3 (calcitriol) весьма эффективен для лечения псориаза при топическом использовании или для системного лечения [10]. Витамин D3 и его аналоги ингибируют пролиферацию кератиноцитов и индуцируют термальную дифференциацию [11]. Противовоспалительные свойства этих соединений включают ингибирование ядерного фактора транскрипции NF-kB белка в лимфоцитах, приводя к снижению транскрипции интерлейкина (ИЛ) -2 [11]. Кальцитриол и кальципотриол могут ингибировать продукцию ИЛ-6 из цитокинстимулируемых дермальных микроваскулярных эндотелиальных клеток человека [5] и сокращать антигенпрезентирующую функцию Лангергансовских клеток [1].
При клиническом использовании кальципотриол и такальцитол используются для лечения бляшечного типа псориаза 1—2 раза в день. Обработка повреждений на коже лимитируется площадью аппликации и временем из-за возможных эффектов на кальций-фосфатный гомеостаз [4]. Кальципотриол инактивируется салициловой кислотой, следовательно, повреждения на коже не должны обрабатываться предварительно этим соединением.
Сочетание в препарате Дайвобет (дайвонекс + бетаметазон) кальципотриола и кортикостероида значительно повысило его эффективность.
В стационарной стадии псориаза используются средства наружного применения, оказывающие кератинолитический эффект. Данным свойством обладают кремы, мази с 2–5 %-ной салициловой кислотой, 5 %-ной молочной кислотой. Мази, которые содержат салициловую кислоту, размягчают шелушащиеся слои псориатических бляшек, способствуют очищению бляшек и ускоряют их разрешение. Салициловая кислота сама легко проникает в кожу, а также усиливает способность других лекарственных веществ, в частности кортикостероидов, проникать внутрь кожи через измененный, утолщенный роговой слой. Смазывание очагов производится 1–2 раза в день в течение 10–20 дней.
Противопоказаниями к назначению салициловой кислоты являются нарушение функции почек (особенно на большие участки тела в большой концентрации, > 2 %), беременность, не применяется также у детей, при пониженной свертываемости крови, геморрагическом диатезе.
Комбинированные препараты кортикостероидов и салициловой кислоты оказывают более выраженное противопсориатическое действие по сравнению с каждым препаратом в отдельности.
Начиная со стационарной стадии в наружном лечении псориаза можно применять средства с синтетическими аналогами D3 — кальципотриолом, который входит в состав таких препаратов, как Псоркутан, Дайвонекс, а также препараты, содержащие мочевину (Топик 10), и др. Топик 10 благодаря высокой концентрации мочевины является эффективным кератолитиком, быстро восстанавливает уровень гидратации кожи благодаря содержанию двух увлажняющих и смягчающих веществ — мочевины 10 %-ной и молочной кислоты. Кератолитический и увлажняющий эффект сохраняется в течение 12 ч после нанесения на кожу.
В регрессирующей стадии на кожные высыпания наносят кератолитические (рассасывающие) мази, в частности препараты дегтя. Для наружной терапии используют березовый, сосновый, каменноугольный деготь. В нашей стране чаще используют древесный деготь, содержащий фенол, толуол, ксилол, смолы и другие вещества.
Препараты дегтя оказывают антимикотическое, кератопластическое, противовоспалительное, дезинфицирующее, противозудное и в высоких концентрациях местнораздражающее действие. Препараты наносят на пораженные участки 2 раза в день. Лечебное воздействие дегтя на кожу больных псориазом может быть достигнуто также с помощью лечебных дегтярных ванн. После обработки пораженных участков кожи чистым дегтем через 10—15 мин больной принимает общую теплую ванну в течение 30—60 мин.
Лечебный эффект препаратов дегтя можно рассматривать не только как результат местного действия (улучшение кровоснабжения тканей, стимулирование регенерации эпидермиса, усиление процессов, способствующих разрешению инфильтрации), но и в связи с рефлекторными реакциями, возникающими при раздражении рецепторов кожи. На застарелые бляшки, торпидные к ранее проведенной терапии, назначают препараты дегтя в 5—10 %-ных концентрациях. В некоторых случаях для усиления рассасывающего эффекта мази наносят под окклюзионную повязку, а также после аппликации горчичников или после обработки кожных высыпаний 33 %-ным раствором димексида.
Помимо дегтярных мазей, паст в лечении больных псориазом также хорошо зарекомендовали себя шампуни с дегтем («Фридерм-деготь»). Больным псориазом волосистой части головы рекомендуется мытье головы 2—3 раза в неделю. В состав «Фридерм-деготь» входит очищенный каменноугольный деготь, который способствует торможению пролиферации клеток эпидермиса, оказывает противовоспалительное, вяжущее и антимикотическое действие (в том числе и на овальный питироспорум), что предотвращает и уменьшает шелушение кожи головы. Применение шампуня способствует и очищению кожи от жира и перхоти. Однако резкий специфический запах, окрашивание кожи и белья создают неудобства, в ряде случаев препятствующие использованию дегтярных препаратов.
Иногда отмечается развитие контактного дерматита, раздражения в месте аппликации лекарственных средств с дегтем. Деготь является фотосенсибилизатором, поскольку повышает чувствительность кожи к УФ-облучению. Деготь может вызывать развитие фолликулитов, угреподобных высыпаний, редко — рака кожи. Риск развития рака кожи повышается в случаях сочетанного применения препаратов дегтя и фототерапии. Не следует наносить деготь на лицо, в область складок, а также применять при псориазе в прогрессирующей стадии, псориатической эритродермии, генерализованном пустулезном псориазе, лицам, страдающим тяжелыми формами акне, фолликулитами, нарушениями функции почек.
Нафталанская нефть — это природная, сложная смесь углеводородов и смол. При воздействии на кожу она оказывает смягчающее, рассасывающее, противовоспалительное, дезинфицирующее и болеутоляющее действие. При псориазе препараты нафталана используют в виде пасты и мази. Методики назначения схожи с таковыми для препаратов дегтя. Препятствием к более широкому использованию нафталановской нефти и ее производных являются косметические неудобства, в частности специфический запах и эффект окрашивания кожи и белья. Противопоказания к назначению нафталана такие же, как для препаратов дегтя. В стадии регресса у больных псориазом применяются 5—10 %-ные мази с ихтиолом, жидкость Митрошина, 5 %-ная жирная паста АСД.
В качестве смягчающего средства можно применять гомеопатический препарат — мазь Псориатен. Псориатен, созданный на основе растения магонии подуболистной, содержит активные алкалоиды, основным среди которых является берберин. За счет снижения активности ферментов циклооксигеназы и 5-липоксигеназы, нарушения синтеза арахидоновой кислоты, лейкотриенов, простагландинов и др. препарат оказывает противовоспалительное действие. Псориатен оказывает антипролиферативное действие за счет торможения синтеза белков, РНК, ДНК. Входящий в состав препарата в качестве основы ланолин оказывает смягчающее действие. Применение Псориатена в регрессивной стадии, после отмены кортикостероидных и кератолитических топических препаратов, а также в период ремиссии для ухода за кожей в очагах поражения («дежурные бляшки» при псориазе и др.) позволяет увеличить безрецидивный период за счет улучшения состояния кожи, проявляющегося в виде снижения шелушения и сухости, появления мягкости и эластичности в очагах поражения, ускоряет регресс оставшихся после отмены топических стероидов и кератолитиков высыпаний.
Необходимо отметить, что все вышеописанные средства назначают с учетом формы течения псориаза, а в период ремиссии используют средства лечебной косметики, увлажняющие и смягчающие кожу препараты, особенно в местах дежурных бляшек.
Больным псориазом независимо от стадии процесса показано назначение нераздражающих смягчающих средств в виде индифферентных мазей или кремов. Жировые вещества издавна используют для питания и смягчения кожи, поскольку, проникая непосредственно в эпидермис, они придают роговому слою эластичность и мягкость; нанесение жира на кожу вследствие эффекта герметизации прекращает процесс перспирации, вызывает усиление микроциркуляции, благодаря чему интенсифицируется рассасывание инфильтрата, восстанавливается тургор и эластичность. Субъективно у больных уменьшается чувство стягивания кожи, сухости, жжения. Больным псориазом рекомендуется использовать наружно вазелин, вазелиновое масло, кремы с глицерином, мочевиной, молочной кислотой. В качестве базовой наружной терапии смягчающие средства позволяют несколько снизить шелушение, восстановить эластичность пораженных участков кожи. Этапность назначения топических средств обеспечивает необходимый уход за кожей пациента на разных стадиях развития заболевания и значительно увеличить период ремиссии. К применяемым при псориазе препаратам относится Топикрем и др. Топикрем предназначен для ухода за кожей тела. Благодаря оптимальной комбинации веществ, входящих в его состав, увлажняющий эффект крема сохраняется в течение 24 ч. В его состав входят 2 %-ная мочевина, обладающая отшелушивающим, кератолитическим и гидратирующим действием, глицерин, транспортирующий воду в глубокие слои кожи, пчелиный воск, витамины А и Е, релипидирующие жировые тела, восстанавливающие защитную пленку кожи. Легкая водно-масляная эмульсионная основа позволяет всем этим веществам быстро проникнуть через верхний слой кожи, не оставляя жирной пленки.
Таким образом, современная топическая терапия псориаза включает кортикостероидные препараты, кальципотриол, салициловую кислоту, мочевину, растительные препараты, а основным правилом их назначения является учет клинической стадии процесса и этапность в применении.
Литература
- Bagot M. et al. Immunosuppressive effects of 1,25-dihydroxyvitamin D3 and its analogues calcipotriol on epidermal cells// Br. J. Dermatol. 1994; 130.
- Binderup L., Bramm E. Effects of a novel vitamin D analogues MC903 on cell proliferation and differentiation in vitro and on calcium metabolism in vivo// Biochem. Pharmacol. 1988; 37: 889.
- Gerritsen M. J. P. et al. The effect of tacalcitol [1,24(OH) 2D3] on cutaneous inflammation, epidermal proliferation and keratinization in psoriasis: a placebo-controlled, double-blind study// Br. J. Dermatol. 1994; 131: 57.
- Guzzo C. et al. topical calcipotriene has no short-term effect on calcium and bone metabolism of patients with psoriasis// J. Am. Acad. Dermatol. 1996; 34: 429.
- Kato T. et al. Successful treatment of psoriasis with topical application of active vitamin D3 analogue, 1a, 24-dihydroxycholecalciferaol// Br. J. Dermatol. 1986; 115: 431.
- Kragballe K. et al. Long-term efficacy and tolerability of topical calcipotriol in psoriasis// Acta Derm. Venerol. (Stockh). 1991; 71: 475.
- Morimoto S., Kumahara Y. A patient with psoriasis cured by 1 alpha-hydroxyvitamin D3// Med. J. Osaka U. 1985; 35: 51.
- Morimoto S. et al. An open study of vitamin D3 treatment in psoriasis vulgaris // Br. J. Dermatol. 1986; 115: 421.
- Perez A. et al. Efficacy and safety of topical calcitriol (1,25-dihydroxyvitamin D3) for the treatment of psoriasis// Br. J. Dermatol. 1996; 134: 238.
- Yu X-P. et al. Down-regulation of NF-kappa B protein levels in activated human lymphocytes by 1,25-dihydroxyvitamin D3 // Proc. Natl. Acad. Sci. USA. 1995; 92: 10990.
Л. Т. Тогоева, кандидат медицинских наук
С. Е. Зеленцова
П. А. Ахмедова
И. М. Корсунская, доктор медицинских наук, профессор
ЦТП ФХФ РАН, ГКБ № 14 им. В. Г. Короленко, Москва
Источник
Псориаз является распространенным кожным заболеванием, которое предусматривает назначения различных групп лекарственных препаратов. Среди которых включают кортикостероиды.
Для чего используют кортикостероиды?
Среди основных показаний, при которых применяются кортикостероиды, выделяют следующие патологии:
- заболевания надпочечников, в том числе острая и хроническая недостаточность надпочечников, гиперпластические процессы в корковом слое, а также другие формы недостаточного функционирования данных желез внутренней секреции;
- аутоиммунные заболевания, такие как ревматизм или саркоидоз;
- нарушения функциональной активности мочевыводящей системы, которые вызываются различными причинами, в том числе инфекциями;
- заболевания дыхательной системы, которые носят аллергический характер воспаления;
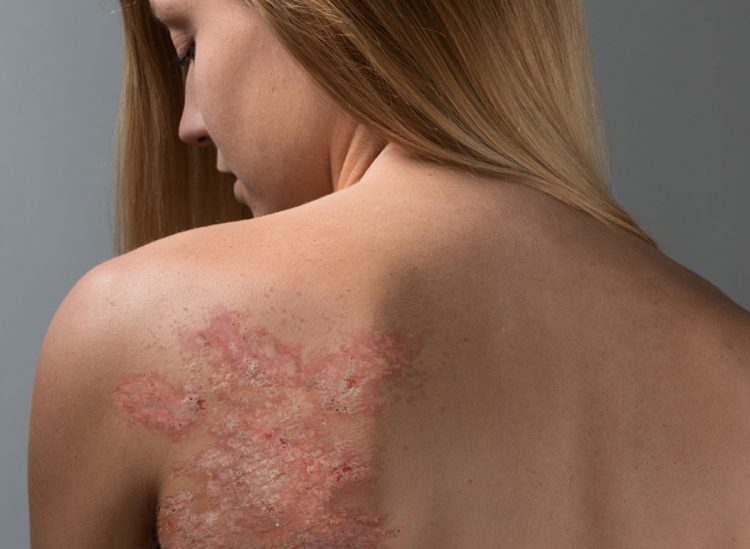
- заболевания кожи и ее придатков. В частности, это псориаз, аллергия в кожной форме, а также другие воспалительные процессы.
Кортикостероиды необходимы при остро возникших шоковых состояниях, например травматическом шоке.
Как действуют кортикостероиды
Кортикостероиды при псориазе применяются в основном для снятия воспалительного эффекта. Данное действие достигается за счет замещения недостаточности гормонов, вырабатывающихся в коре надпочечников.
Результат при лечении кортикостероидами
Во время терапии псориаза развивается сразу несколько эффектов, которые влияют на заболевание. Среди них:
- противовоспалительный;
- иммуносупрессивный;
- антипролиферативный;
- сосудосуживающий.
Противовоспалительное действие достигается посредством ингибирования выработки фосфолипазы А2. Данный фермент необходим для выработки различных медиаторов воспаления. Так же происходит угнетение транскрипторных процессов, которые отвечают за процессы фагоцитоза. Уменьшается выработка лейкоцитов, тормозится выход гуморальных факторов. Происходит торможение синтезирования естественного вазодилататора, который воздействует на область поверхностных сосудов.
Врач должен осуществлять подбор формы препарата в зависимости от стадии течения процесса. Кортикостероидные мази при псориазе применяются на фоне легких и средней степени тяжести проявления заболевания. Терапия псориаза в тяжелой форме предусматривает назначение системных средств.
В результате местного и системного действия кортикостероидов происходит уменьшение выраженности покраснений, шелушений.
Зуд полностью исчезает, это способствует не только снятию отеков и снижению расчесов – вместе с улучшением эстетического состояния пациентов улучшается качество их жизни. Пациент легче переносит обострение процессов, так как происходит нормализация сна и переносимости любых факторов окружающей среды.
5 основных препаратов на основе кортикостероидов
Среди наиболее популярных эффективных мазей и кремов, которые используются для лечения псориаза выделяют следующие.
«Адвантан»
В качестве основного компонента, на основе которого изготовлен «Адвантан», выделяют метилпреднизолон. Механизм действия препарата заключается в подавлении аллергической и воспалительной реакции со стороны кожных покровов. В результате применения мази происходит снижение болевого синдрома, уменьшение выраженности зуда и раздражения. Постепенно яркость эритемы и отечность тканей снижается.

Отличительной особенностью является низкая степень системного воздействия. Его развитие происходит только после многократных нанесений на большие по площади кожные покровы. На фоне регулярного и длительного нанесения не происходит воздействия на надпочечники, кожные проявления снижаются и атрофии не наступает, а также не появляются стрии и угревая сыпь.
«Целестодерм»
Основным компонентом, который вызывает фармакологическое действие, является бетаметазон. В результате применения происходит развитие противоаллергического, сосудосуживающего, противозудного, антипролиферативного и противовоспалительного действия. Этот новый препарат является аналогом средства «Белодерм».
Чтобы избежать побочных эффектов, необходимо использовать крем не больше месяца. Для достижения терапевтического воздействия средство наносят тонким слоем на пораженные участки кожи дважды в день. Для маленьких детей, страдающих псориазом, его можно использовать после достижения ребенком шести месяцев. В детском возрасте и во время беременности курс лечения сокращается, допустимо однократное нанесение.

«Локоид»
Препарат, входящий в группу глюкокортикоидов, имеет синтетическое происхождение. За счет гидрокортизона появляется его терапевтический эффект. В результате использования происходит снятие зуда, уменьшение отечности тканей, а также развивается противовоспалительное действие. Препарат способен легко проникать в кровь и вызывать системный эффект. Из-за частого использования «Локоида» происходит повышение уровня кортизола, могут появиться побочные реакции. Подобное состояние не требует назначения симптоматических средств, так как после отмены препарата уровень кортизола нормализуется самостоятельно.

Инструкция по применению предусматривает подбор дозировки в зависимости от степени выраженности проявлений. Легкая степень допускает однократное нанесение средства, при тяжелом течении заболевания «Локоид» наносится трехкратно. После снижения клинических проявлений рекомендуется снижать дозировку. Максимальной дозировкой средства, которое можно наносить в течение недели, является 60 г.
«Синафлан»

Лекарство оказывает выраженное противовоспалительное и противоаллергическое действие. Он изготовлен на основе флуоцинолона, который относится к группе глюкокортикоидов. Мазь наносится наружно на кожу и слизистые оболочки. Его фармакологическое действие основано на легкой всасываемости на кожные покровы. В результате клинических испытаний выявлено, что всасываемость у лиц детского возраста будет более высокой по сравнению со взрослыми пациентами. Это стоит учитывать при наличии побочных эффектов. «Синафлан» и его производные используются не более двух недель.
«Флуцинар»
Мазь содержит в своем составе флуоцинолон. Она способствует развитию сразу нескольких терапевтических воздействий, среди которых снятие воспаления, уменьшение признаков аллергии, а также снижение выраженности отека и зуда. Эффект от его использования достигается спустя несколько нанесений. Средство нельзя использовать в детском и подростковом возрасте.

Противопоказания
Группа препаратов противопоказана абсолютно при наличии:
- индивидуальной непереносимости к действующим веществам, входящим в состав средства компонентам, особенно к кортикостероидам;
- тяжелых инфекций, протекающих в форме септического шока или туберкулезного менингита;
- ветряной оспы;
- восстановлении иммунитета живыми вакцинами;
- расстройств психики;
- поражении зрительного аппарата в виде глаукомы и катаракты;
- туберкулезной инфекции;
- высокого риска тромбообразования;
- хронической или острой сердечной недостаточности;
- поражения печени в форме цирроза;
- высокого артериального давления;
- патологий со стороны желудочно-кишечного тракта, в частности язвенного колита и воспалительных процессов;
- недостаточной функциональной активности щитовидной железы;
- сахарного диабета.
Побочные эффекты
Использование синтетических глюкокортикоидов может вызывать развитие побочных эффектов. Наиболее часто подобные реакции со стороны организма развиваются на фоне использования высоких дозировок или кратности, а также нанесения местных форм на обширные участки кожных покровов. Среди наиболее часто встречающихся побочных эффектов выделяют снижение плотности костной ткани, которая формируется из-за повышенного синтезирование калия.
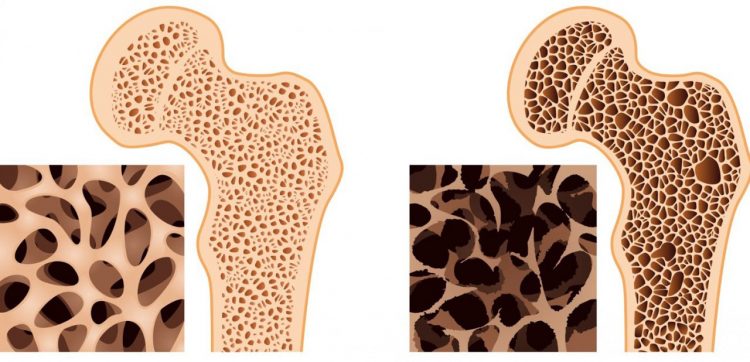
Также это могут быть нарушения в работе поджелудочной железы с недостаточной выработкой и формированием сахарного диабета.
Изменения в обмене ионов вызывает артериальную гипертензию и развитие отеков, связанных с задержкой жидкости и натрия в клетках. Вслед за отеками увеличивается масса тела.
Пациенты могут обращаться за медицинской помощью в результате кровотечения из желудка или кишечника, так как повышается риск обострения хронических заболеваний пищеварительного тракта.
При использовании местных форм часто развивается истончение кожных покровов.
Наиболее частым побочным эффектом терапии кортикостероидами вызывает развитие синдрома Иценко – Кушинга.
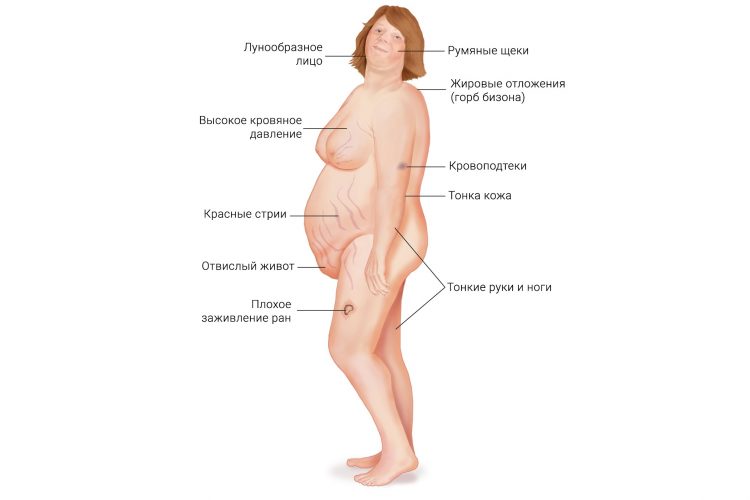
Из-за высокого риска развития побочных эффектов перед применением препарата врачу необходимо тщательно контролировать симптомы, причины и лечение заболевания.
Источник
