Зудящий дерматоз и экзема
- 13 Августа, 2018
- Дерматология
- Ольга Кузинкова
Современная эпоха – это, конечно, не мрачное средневековье с многочисленными болезнями и эпидемиями, а просвещенный двадцать первый век с высокоэффективной медициной. Но и в наше время с кожными болезнями сталкивается практически любой человек. Форм и видов дерматологических недугов существует достаточно большое количество, как и причин, из-за которых эти болезни появляются.
В немалой степени они вызваны тем, что сейчас в быту используется все больше химических препаратов. Имеет место эндогенное воздействие и разнообразие инфекций. Кроме того, у большинства жителей городов сегодня слабая иммунная система из-за плохой экологии и слабой наследственности.
Кожные болезни: общее и частное
И дерматит, и экзема – это заболевания кожных покровов человека. Кожа покрывается всевозможной сыпью, воспаляется, чешется. Ощущения весьма неприятные. Чем отличается экзема от дерматита? Дерматит провоцирует появление экземы, в его же основе может быть бесчисленное множество факторов.
В период ремиссии островоспалительные приступы дерматита ослабевают, но на коже будут образовываться корочки, вздутия или чешуйки – это и есть экзема. После ее появления рецидивы заболевания могут сопровождать пациента на протяжении всей жизни. Именно этим отличается экзема от дерматита.
Дерматит
Недомоганий, сказывающихся на коже, достаточно много. Дерматит в более обширном понимании — это кожное воспаление. Существует два основных типа данного заболевания:
- Экзематический (экзема), который сложно ликвидировать, если он уже оказался в организме. Экзема и контактный дерматит передаются при тактильном контакте людей друг с другом.
- Неэкзематический дерматит может появится при прямом контакте с заболевшим человеком.
Кроме того, существует классификация по причинам появления заболеваний.
Дерматиты, возникшие вследствие внутренних причин
Среди кожных болезней, которые возникают вследствие внутренних причин, можно перечислить следующие:
- Экзема и себорейный дерматит (образуется на участках сосредоточения сальных желез, может поражать даже волосистую часть кожи и половые органы).
- Инфекционный (реакция человеческого тела в виде сыпи на воздействие инфекции).
- Сыпь в участке введения вакцины.
- Воспаление кожи из-за патологий внутренних органов (болезни почек, поджелудочной и так далее).
- Нервно-психическое воздействие (появление зуда на короткий срок, до нескольких часов).
- Пищевой (ответ тела на пищевые аллергены; старые, залежалые продукты; продовольствие с большим количеством красителей и химических добавок, например, синтетические крабовые палочки или сладкие шипучие напитки).
- Медикаментозный (аллергический ответ организма на какой-нибудь препарат; обильную дозу медикамента; неправильно подобранные лекарства).
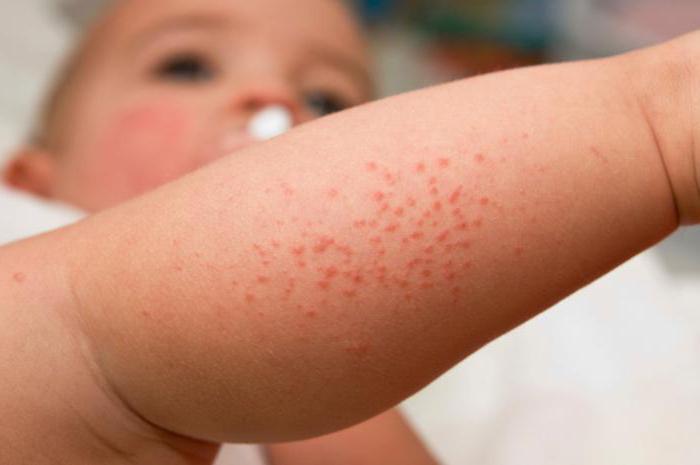
Дерматиты, возникшие вследствие внешних причин
Дерматит может развиваться и вследствие воздействия внешних факторов:
- Дерматиты из-за воздействия отдельных трав.
- Дерматиты, полученные из-за укусов кровососущих насекомых.
- Химическое воздействие (аллергия на отдельные химикаты и искусственные материалы).
- Внешнее использование медикаментов (аллергическая реакция на йод, отдельные кремы и мази).
- Воздействие электричества (искусственного и естественного характера).
- Воздействие температур (кожные болезни, возникающие из-за длительного воздействия высоких или низких температур).
Признаки возникновения
При любом типе дерматита на коже человека появляются разнообразные высыпания, от синего до красного оттенков. Пациент чувствует неприятный зуд, порой жжение. Может возникнуть опухоль на коже. Болезнь лечится. После принятия соответствующих препаратов четко выявленные признаки пропадают, оставляя на определенное время (несколько часов) сухость кожи, шелушение.
В худшем случае на коже могут навсегда остаться пятна или шрамы. При острой форме заболевания может повыситься температура тела.
Осложнения
При дерматите вполне возможно появление осложнений:
- присоединение вторичной инфекции, рост гнойных очагов;
- онкологические опухоли;
- уродливые последствия из-за появления шрамов на коже.
Диагностика и лечение дерматита и экземы
Лечение экземы и дерматита имеет ряд особенностей. Для определения подлинного диагноза требуется понять причину воспаления кожи. Для этого делают аллергические пробы, лабораторные анализы, изучение крови, комплексный осмотр пациента. В зависимости от причины возникновения болезни, назначается соответствующее лечение экземы. Для каждого пациента врач разрабатывает индивидуальную схему терапии.

Когда дерматит и экзема появляются из-за воздействия аллергенов, необходимо убрать определенный раздражитель, а также пить назначенные врачом лекарства. При патологии, появившейся вследствие нервных переживаний, назначаются седативные лекарства и мази. После переохлаждения или, наоборот, воздействия высоких температур терапия проводится особыми гелями, мазями, противовоспалительными лекарствам.
Мази
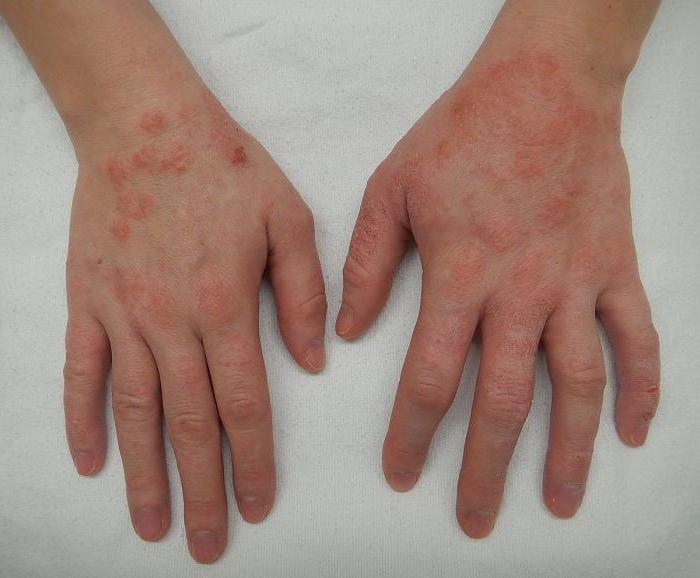
Одним из самых результативных средств лечения недуга являются мази. На сегодняшний день на рынке существует значительное количество мазей от экземы и дерматита на руках, между пальцами и на других участках кожи. Подобные медикаменты разделяются на гормональные или негормональные. Воздействие лекарственного средства обращено, прежде всего, на то, чтобы снять покраснение кожи. Кроме того, оно снимает симптомы заболевания, которые появляются под воздействием разнообразных факторов и причин. Мази хорошо лечат экземы и дерматиты в области пальцев.
Гормональные мази имеют в своей основе стероидные гормоны. Поэтому их действие при использовании происходит очень быстро и эффективно. Воспалительный процесс на пораженных участках тела мгновенно купируется. Однако главным отрицательным следствием подобных мазей является привыкание. При рецидивах заболевания приходится нередко менять основной медикамент.
Негормональные мази показали очень хорошую результативность при первых стадиях недугов и неярких признаках. Основная часть лекарств в своей основе имеет цинк, деготь, нафталиновую нефть. Большой популярностью пользуются борно-нафталановая мазь, мазь Мещерского и так далее.
Экзема
Экзема – это осложнение дерматита, появляющееся на фоне нервных срывов, отдельных раздражителей. При ее легкой форме происходит появление сыпи бледного оттенка на коже, появляются шелушащиеся пятна.
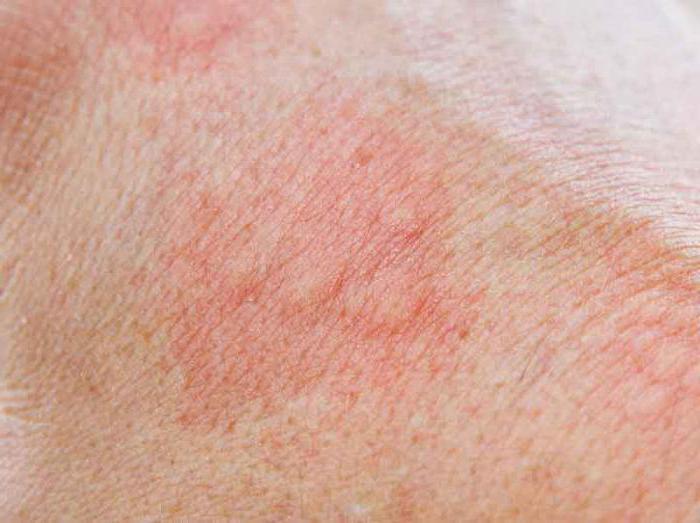
При тяжелой форме болезни цвет пятен на коже становится интенсивнее, появляется влажная на ощупь сыпь, возникают пузырьки. При касании к выделениям можно раздавить пузырьки, из-за этого может начаться инфицирование. По этой причине болезнь нередко становится тяжелой. При улучшении образуются корочки, порой шрамы.
Формы экземы
Поскольку причины экземы многочисленны, то и формы разнообразны:
- невропатическая экзема (как следствие слабой нервной системы);
- рефлекторная экзема;
- паратравматическая болезнь (после травм);
- микробная (следствие инфекции);
- профессиональная (как результат противопоказаний по трудовой деятельности).
Сложнее всего вылечить атопический дерматит и экзему (разница между ними минимальна – поставить диагноз сможет только врач), причины появления которой вплоть до нашего времени медиками полностью не изучены. Существуют догадки, что причина заболевания состоит в недостаточно эффективной деятельности иммунной системы. Кроме того, болезнь может переходить от родителей к детям.
Между атопическим дерматитом и детской экземой много общего. Тем не менее каждому недугу характерна собственная специфика. Есть между атопическим дерматитом и экземой большая разница. Атопическая форма входит в группу детских дерматитов, объединенных несколькими симптомами. Они зависят от возраста пациента, индивидуальных особенностей здоровья ребенка. При воспалительном процессе (в особенности при соединении с респираторной аллергией) люди показывают большую чувствительность к целому комплексу пищевых, бытовых и пыльцевых веществ.
Экзема же атопического дерматита проявляется в период от рождения до двух лет. Вместе с тем у пациентов также часто диагностируются проявления болезней желудочно-кишечного тракта и других органов и систем.
Внешние факторы развития экземы
К факторам, которые оказывают внешнее влияние, относятся:
- красители, бытовые химические препараты;
- одежда из искусственных материалов;
- попадание на кожу раздражителя.
Внутренние факторы
Внутренние факторы, которые провоцируют появление экземы, следующие:
- плохая наследственность;
- плохая работа иммунной системы;
- отклонения в эндокринной системе;
- нервные срывы;
- инфекционные и воспалительные процессы в организме.
Некоторые осложнения
Дерматиты, появляющиеся вследствие профессиональной деятельности, нередко ведут к осложнениям в форме экземы. Поэтому для ликвидации болезни кожи нужно прекратить подобную работу совсем, в противном случае болезнь будет повторяться постоянно.
При экземе, появляющейся из-за разнообразных хронических недомоганий, микробов, при аномалиях эндокринной системы, лечение будет направлено, главным образом, на ликвидацию болезни, ставшей причиной экземы. Конечно, если не привести в порядок организм в общем, то экзему не ликвидировать.
Симптомы экземы
Признаки этой болезни практически всегда индивидуальны. В зависимости от индивидуальных особенностей организма на первый план будут выходить:
- шелушение кожной поверхности;
- сырые на ощупь пузырьки;
- трещинки, шрамики на коже;
- места кольцевидных воспалений;
- сыпь на коже;
- покраснение;
- зуд.

Народная медицина
Терапия иногда проводится и народными средствами от экземы и дерматита. Можно привести несколько типичных примеров:
- При экземе на конечностях можно ставить на больные участки компрессы: 100-200 г изрезанных на кусочки стеблей соломы овса заварить 1 л горячей воды, продержать два часа, затем настойку использовать для компрессов.
- Экзему и грибок на ногах лечат по подобному рецепту: бездымный порох и сметану смешать в пропорции 1:0,5. Смесь должна быть достаточно густой, этой мазью нужно мазать больные участки. Забинтовать на трое суток.
- Также народная медицина предлагает лечить экзему согревающими компрессами.
- При гнойной экземе прекрасно поддерживают народные средства, если попеременно ставить примочки из урины и на ночь прибинтовывать листья подорожника.
Нейродермит
Нейродермит – заболевание, которое очень похоже и на экзему, и на дерматит. Основная причина заболевания заключается в нервных расстройствах, частых стрессах. Особенность болезни – сопутствующая ВСД. Другие отличия нейродермита от экземы:
- цвет высыпаний – красный при нейродермите, белый – при экземе;
- сопутствующее болезни нервное возбуждение;
- узелки на коже, которые могут сливаться в наросты;
- слабость, сонливость, повышенная утомляемость;
- нейродермит чаще проявляется в зимнюю пору;
- болезнь поражает относительно небольшой участок кожи, тогда как экзема распространяется по всему телу.
Так как определение точного диагноза затруднено (болезни похожи между собой), проводится дифференциальная диагностика.
Не бойтесь врача
Только пациент замечает дерматит или экзему, как правило, немедленно начинается лечение средствами народной медицины или безрецептурными препаратами. Но действительно эффективный курс терапии разработает лишь врач-дерматолог. Попытка самостоятельного лечения дерматита и экземы может привести к появлению осложнений.
Главным результатом посещения врача станет диагностика точных признаков недуга. Как уже говорилось выше, для любого пациента выявление симптомов и назначение курса лечения происходит строго индивидуально. И только так можно эффективно избавиться от болезни.
Источник
 Кожный зуд имеет общую природу с болью – он возникает при слабом раздражении болевых рецепторов, которого недостаточно для их полноценного возбуждения. Интенсивность самого зуда при этом может быть различной – от незначительно выраженной, до мучительной, лишающей человека сна и покоя.
Кожный зуд имеет общую природу с болью – он возникает при слабом раздражении болевых рецепторов, которого недостаточно для их полноценного возбуждения. Интенсивность самого зуда при этом может быть различной – от незначительно выраженной, до мучительной, лишающей человека сна и покоя.
…
Зудящий дерматоз – это группа заболеваний, связанных с повышенной реактивностью иммунной системы и проявляющихся зудом, высыпаниями, огрубением ограниченных участков кожи. Как правило, течение дерматозов хроническое, с периодами обострений и затишья.
Причины развития заболевания
Зудящие дерматозы развиваются при избыточной активности иммунной системы, что является наследственной, генетически обусловленной особенностью организма больного. Однако кожные изменения появляются под действием провоцирующих факторов, которыми могут стать:
- избыточное употребление простых углеводов;
- аллергены в пище;
- домашняя пыль;
- укусы насекомых;
- шерсть домашних животных;
- плесневые грибки;
- бытовая химия;
- гормональные нарушения;
- вирусные, бактериальные, грибковые инфекции;
- половое созревание;
- климакс;
- вредные привычки;
- прием лекарственных препаратов;
- болезни крови;
- ВИЧ-инфекция;
- глистные инвазии;
- стрессы;
- злокачественные опухоли;
- болезни желудочно-кишечного тракта;
- заболевания нервной системы.
У женщин мощным пусковым фактором является беременность, после разрешения которой проявления дерматоза проходят самостоятельно.
Механизм развития
Зудящие аллергические дерматозы развиваются под влиянием аллергенов, попадающих в организм через кожу или слизистые оболочки. После первой встречи с чужеродным веществом иммунные клетки дермы «запоминают» его, что внешне никак не проявляется. Такой процесс подготовки иммунной системы называется сенсибилизацией.
При повторном попадании аллергена в сенсибилизированный организм в считанные минуты развивается аллергическая реакция немедленного типа. Иммунные клетки выбрасывают биологически активные гранулы, которые вызывают местный отек, застой крови и чувство зуда. Таким образом, они ограничивают распространение чужеродного агента по тканям, «запирая» его в месте контакта.
При зудящих дерматозах процесс протекает в эпидермисе, что и проявляется появлением зудящих волдырей. Отек приподнимает эпителий, красный цвет ему придают расширенные сосуды, а гистамин – основной медиатор аллергической реакции – взаимодействует с болевыми рецепторами и вызывает зуд. После стихания острой реакции включается второй механизм – гиперчувствительность замедленного типа. Она поддерживает патологический процесс в течение месяцев и даже лет.
Проявления на коже
В группу зудящих дерматозов (нейродерматозов) входят несколько различных заболеваний, отличающих друг от друга проявлениями на коже.
Атопический дерматит
Заболевание нередко сочетается с бронхиальной астмой, поллинозом (сезонной аллергией на цветущие растения) и носит семейный характер. Начинается оно в младенческом возрасте и сопровождает больного на протяжении всей жизни. Атопический дерматит протекает стадийно:
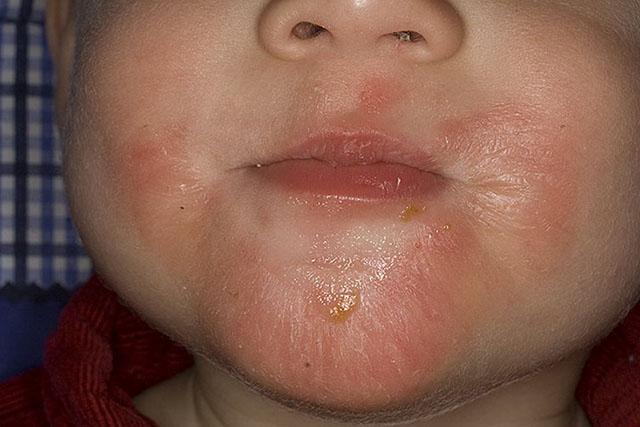
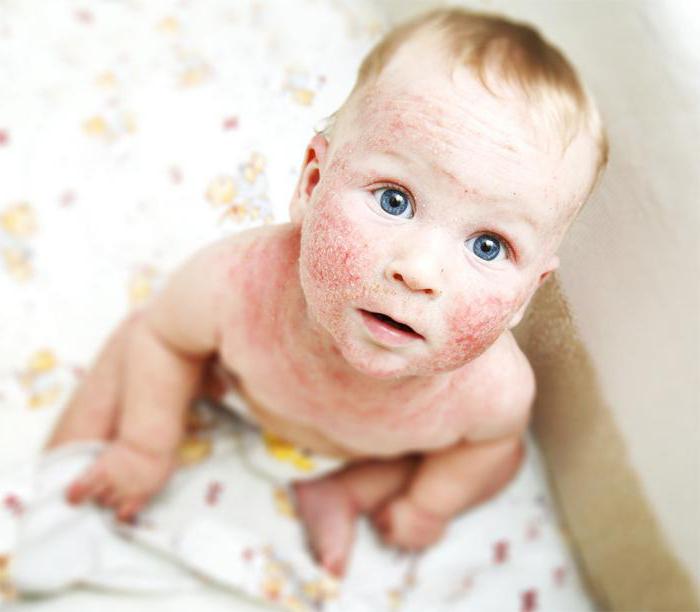
- Младенческая фаза – характерен зудящий дерматоз на лице, ягодицах, конечностях в виде бляшек красного цвета с мокнущей поверхностью, которые постепенно покрываются корочками. Одновременно с ними возникают волдыри, отечные папулы, в центре их можно увидеть пузырек с прозрачной жидкостью внутри. Выраженный зуд в тяжелых случаях приводит к беспокойству ребенка, плохому сну, снижению аппетита и недобору массы тела.
- Детская фаза – развивается у детей старше 18-ти месяцев. Высыпания становятся менее отечными, более плотными и мелкими. Локализуются они в основном на коже локтевых, коленных сгибов, на лучезапястных суставах. Появляются зудящие очаги огрубевшей кожи с усиленным кожным рисунком, буроватые шелушащиеся пятна.
- Взрослая фаза – наступает в период пубертата. На коже лица, шеи, туловища, верхних конечностей появляются плотные папулы, не отличающиеся по цвету от эпителия, очаги огрубевшей кожи или больного беспокоит кожный зуд без видимых высыпаний.
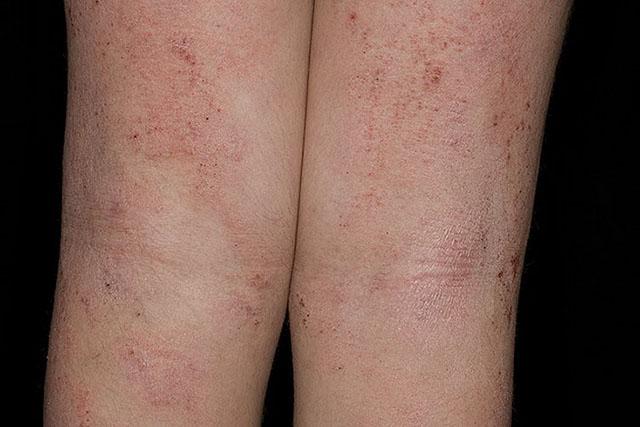
Атопический дерматит — детская фаза
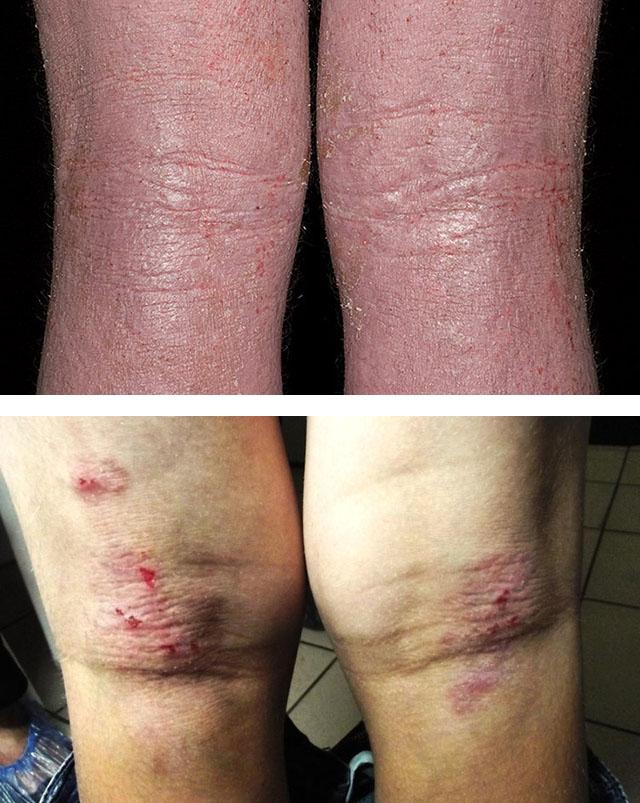
Взрослая фаза АТ
Почесуха (пруриго)
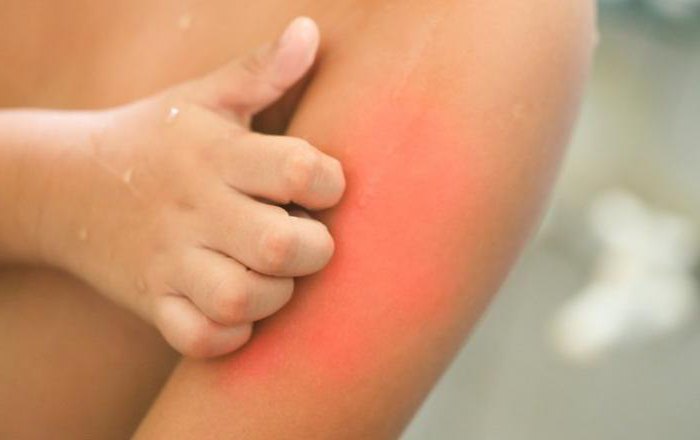
Заболевание тесно связано с бытовыми аллергенами и укусами насекомых, в некоторых случаях проявляется лишь в определенный сезон года (зимняя и весенняя почесуха). Симптомы зудящего дерматоза различаются в зависимости от возраста пациента:
- Детская острая почесуха – развивается на первом году жизни, проявляется рассеянными по телу, лицу, волосистой части головы волдырями ярко-розового цвета, в центре которых нередко расположен пузырек с серозной жидкостью. Они сильно зудят, сливаются друг с другом, после расчесывания вскрываются и покрываются желто-бурыми корочками.
- Почесуха взрослых – высыпания локализуются на разгибательных поверхностях верхних конечностей, на бедрах, туловище. На коже появляются плотные розовые или красные папулы, которые невыносимо зудят до расчесывания. Здоровая кожа вокруг элементов сыпи не зудит, поэтому расчесы наблюдаются только на папулах.
- Узловатая почесуха – чаще всего развивается у женщин 20-40 лет. В толще кожи разгибательных поверхностей конечностей формируются плотные зудящие узлы с чашеобразным углублением. Они не сливаются между собой, расположены изолированно друг от друга, поверхность их буро-красного цвета.
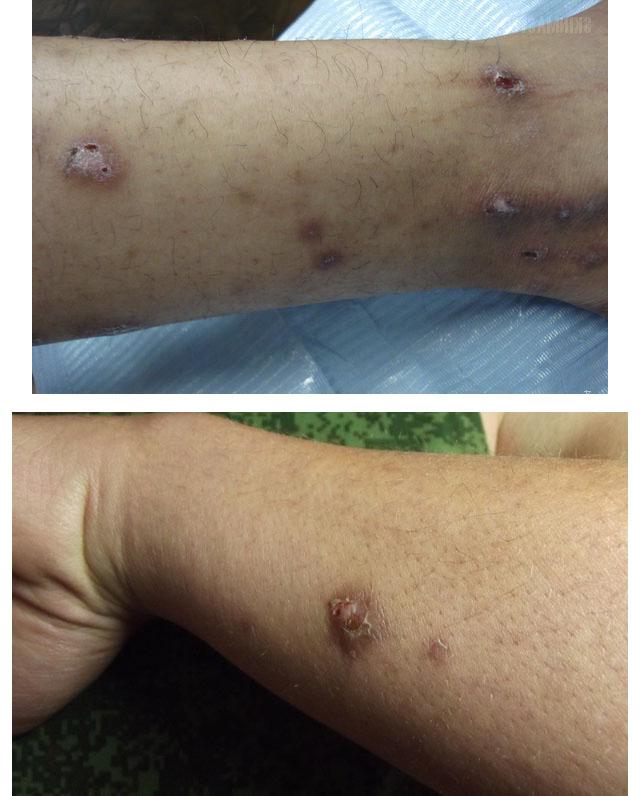
Почесуха узловатая
Диагностика
Диагноз «зудящий дерматоз» устанавливает врач-дерматолог, опираясь на анамнез, жалобы пациента и характер кожных изменений. Для установления причины болезни проводят кожные аллергические пробы: на предплечье больного наносят по капле различных аллергенов, после доктор наносит царапины иглой по количеству нанесенных растворов. Аллерген, попадая в эпителий, вызывает реакцию иммунной системы. При положительном результате (наличии сенсибилизации к определенному веществу) царапина с ним резко краснеет, отекает и начинает зудеть. Дополнительно проводят биохимический анализ крови, общий анализ крови, исследуют уровень Ig E – главного маркера сенсибилизации и аллергических реакций.
Читайте также: Дерматоз и его проявления
Принципы терапии
Лечение зудящего дерматоза проводит врач-дерматолог в амбулаторных условиях. Стационарное лечение требуется при упорном тяжелом течении болезни, присоединении бактериальной или грибковой инфекции. Полному излечению поддаются случаи болезни с установленной причиной, при условии полного исключения контакта с ней.
Доктор назначает гипоаллергенную диету с ограничением:
- специй;
- яркоокрашенных продуктов;
- экзотических фруктов, цитрусовых, ягод;
- цельного молока;
- яичного белка;
- колбас, сосисок, полуфабрикатов;
- копченых и маринованных продуктов;
- морепродуктов;
- меда;
- орехов;
- кофе, шоколада.
На фоне диеты проводят санацию кишечника антибиотиками, сорбентами, пре- и пробиотиками в течение нескольких недель. Выведение токсинов и аллергенов из желудочно-кишечного тракта – обязательное условие успешного лечения.
Лечение мазями назначают при неосложненных случаях дерматоза или в комплексной терапии. Эффективные средства содержат:
- антигистаминные компоненты (Фенистил) – они блокируют чувствительные к гистамину рецепторы, за счет чего устраняют зуд, отек, покраснение;
- соединения цинка (Скин-кап) – нормализуют реактивность кожи, обладают подсушивающим, противозудным эффектом;
- глюкокортикоиды (Адвантан) – снижают местную активность иммунной системы, стабилизируют мембраны клеток, препятствуют выбросу гранул биологически активных медиаторов из лейкоцитов.
Мазь наносят на папулы, бляшки, очаги огрубения (лихенификации) 2-3 раза в сутки до устранения местных изменений. Глюкокортикоидные мази следует использовать с осторожностью, так как передозировка чревата атрофией кожи, присоединением вторичной инфекции.
В местной терапии также используют раствор рингера в виде примочек. Он успокаивает зуд, снимает отек и воспаление, безопасен для кожи.
Тяжелые случаи дерматоза требуют назначения глюкокортикоидов и антигистаминных средств системно. Для десенсибилизации внутривенно вводят раствор кальция хлорида, натрия тиосульфата не менее 10 дней.
Источник