Руководства по лечению псориаза
Сегодня медицина еще не нашла единственного «верного» средства, которое избавило бы человечество от псориаза раз и навсегда — это дело будущего. Поэтому целью лечения этого недуга является облегчение состояния больного, достижение ремиссии, снятие симптомов, уменьшение площади бляшек и проявлений на коже. Традиционная медицина применяет для этого широкий спектр методов и средств: от «средневековых» серы и дегтя, до самых последних разработок современной медицины.
И это не случайно, поскольку псориаз многообразен и очень распространен. От его неприятных проявлений на планете страдает почти 300 млн [1] человек, и поиск методов лечения (так же, как и поиск первопричины его возникновения) не останавливается ни на секунду.
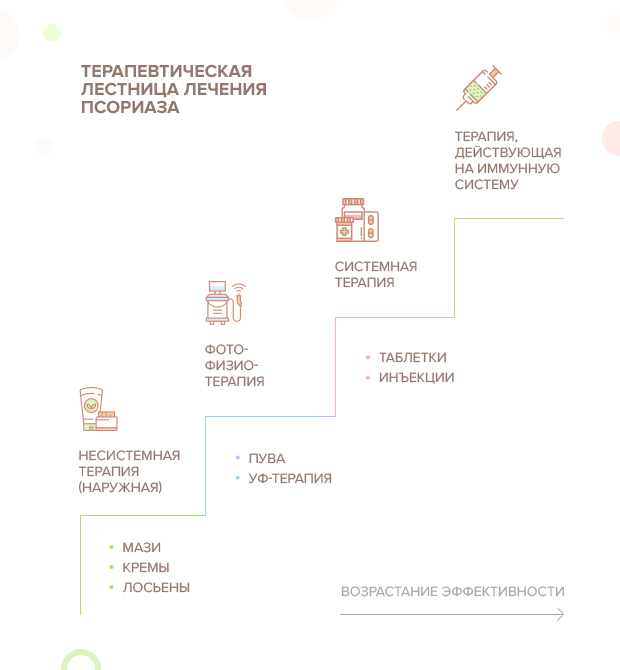
Выбор вида лечения псориаза зависит от формы и стадии болезни, а также от индивидуальных особенностей пациента (страдает ли он еще какими-то хроническими заболеваниями; подвержен ли аллергии и т.д.)
При лечении легких форм псориаза врачи-дерматологи стремятся использовать средства с минимальным риском возникновения побочных эффектов. И только в случае, если эффект от их применения малозаметен, либо отсутствует вовсе — пробуют другие, более действенные, но при этом и потенциально более токсичные для организма в целом.
Такой подход к лечению псориаза на медицинском языке называется «лестницей терапевтических мероприятий». Обычно в качестве первого шага по этой лестнице предлагается местное лечение наружными средствами: мазями, кремами, лосьонами.
ВАЖНО! Несмотря на то, что лекарства от этой болезни разделяются на безрецептурные и рецептурные, каждое из них должен назначать только врач-дерматолог.
Самолечение псориаза под лозунгами:
— А попробую-ка я намазать бляшки мазью «посильнее»!
— Пойду куплю таблетки, ох и дорогие, мне-то врач их не назначил, а Маше они вон как помогли!
К великому сожалению не дает долговременного эффекта, зато неумолимо разрушает печень (именно она принимает на себя все токсические удары), и во многих случаях приводит к тягостным последствиям. Псориаз может начать развиваться с новыми силами, перестав реагировать на применяемые против него меры, и, как следствие, захватывать «новые территории»: как на коже, так и проникая в глубь организма. А если добавить к этому еще и весьма вероятный риск развития псориатического артрита?
СТУПЕНЬ I.
Местное лечение (средства для наружного применения)
К местным (врачи еще называют их топическими) препаратам от псориаза относятся кремы, мази, гели, лосьоны. При стабильном состоянии и на стадии стойкого улучшений (ремиссии), обычно применяют те из них, которые способствуют рассасыванию сыпи, устранению зуда, смягчению и увлажнению кожи. А в моменты обострения врач-дерматолог выписывает более сильные средства на гормональной основе.
Развернуть текст
Негормональные наружные средства
Традиционные мази, кремы, лосьоны, применяющиеся при псориазе много десятилетий (некоторые даже – столетий) содержат деготь, нафталан, ихтиол, салициловую или молочную кислоту, цинк. Их применение призвано размягчить утолщенный и ороговевший слой кожи, снять раздражение и воспаление, нивелировать внешние проявления недуга, тем самым повысив качество жизни пациента. Пожалуй, самое известное вещество для изготовления подобных средств – нафталан, получаемый из уникального сорта азербайджанской нефти. К сожалению эти легендарные препараты часто становятся объектом фальсификации, поэтому на 100% быть уверенным в том, что вам предлагают именно это средство, можно лишь приехав на одноименный курорт Нафталан.
В лечении псориаза также широко применяются негормональные мази на основе синтетического аналога витамина Д3 (кальципотриола), которые замедляют рост клеток, ускоряют их созревание, способствуют восстановлению нормальной структуры кожи на месте поражения.
Существуют довольно авторитетные исследования, как российские, так и зарубежные, подтверждающие действенность в уменьшении псориатических бляшек, яркости высыпаний, повышения эластичности коже, заживлении трещин при применении кремов/гелей/мазей на основе ретинола (витамина А). Правда исследователи без утайки пишут, что наилучший эффект проявляется при псориазе, существующем один год и менее, и полностью «убрать» высыпания эти препараты не в силах. Поэтому наружные средства на основе ретинола при псориазе рекомендуются в основном в качестве дополняющего средства. Также в лечении псориаза применяются препараты на основе ретинола в таблетках и капсулах, но о них мы поговорим в разделе Системное лечение (см. ниже).
Гормональные наружные средства
Это мази и лосьоны на основе глюкокортикостероидов (ГКС) — лекарств, оказывающих противовоспали- тельное, противоотечное и иммуномодулирующее действие: гидрокортизон, флуметазон, триамцинолон, клобетазол и т.д. Эти средства снимают зуд, устраняют ощущение стянутости, обладают противоаллергическим действием. Казалось бы — фактически, панацея от псориаза!
Так бы оно и было, если бы не одно «но»: гормональные препараты, несмотря на казалось бы «безобидную» форму — мазь/гель — имеют те же серьезные побочные эффекты, что и гормональные лекарственные средства для приема во внутрь (таблетки, инъекции). Эти нежелательные явления включают истончение кожи и появление стрий (растяжек), гиперпигментацию, жжение, появление крупных и многочисленных «стероидных угрей», выпадение волос. При применении гормональных мазей дольше 10-14 дней могут страдать и внутренние органы: изъязвляется слизистая оболочка желудочно-кишечного тракта, повышается внутриглаз- ное давление, резко возрастает масса тела, причем жир откладывается очень характерно: в области лица, шеи, груди, живота, а вот руки и ноги становятся тонкими, поскольку кортикостероиды способствуют уменьшению массы мышечной ткани.
ВАЖНО! Данные препараты относятся к классу рецептурных препаратов, и должны использоваться под строгим врачебным контролем!
СТУПЕНЬ II.
Фото и физиотерапевтическое лечение
Физиотерапевтические процедуры при псориазе у многих пациентов очень эффективны. Они приносят облегчение, позволяют затормозить развитие болезни и, в некоторых случаях, служат безопасной заменой лекарствам. Широко используют в лечении псориаза и методы курортного лечения, которое также можно отнести к физиотерапевтическому. Много санаториев, которые разработали уникальные программы для больных псориазом находится в Сочи, Мацесте, Азербайджане (знаменитый Нафталан), Хорватии, Израиле и др. В курс терапии, рассчитанный на 14-24 дня включаются солнечные ванны (псориаз хорошо реагирует на дозированное УФ-облучение, снижается воспаление, уменьшаются бляшки), морские купания, аппликации лечебных грязей и т.д.
Развернуть текст
Естественное солнечное излучение медики с успехом научились «заменять» искусственным, применяя аппараты для фото- и фотохимиотерапии псориаза. Одна методика от другой (не вдаваясь в технические подробности) для больного отличается тем, что при фототерапии на пораженные псориазом участки тела «просто» воздействуют УФ-лучами, а при фотохимиотерапии (ПУВА) перед сеансом нужно принять во внутрь специальный препарат, усиливающий действие облучения. Также в фототерапии используют эксимерный лазер, который позволяет проводить лечение отдельных труднодоступных очагов поражения.
ВАЖНО! При применении методов физио- и фототерапии возможно проявление побочных явлений: зуд, сухость кожи (и соответственно, усиление дискомфортных ощущений), головная боль, тошнота. Во избежание передозировки УФ-облучения нужно проводить подобную терапию только в условиях поликлиники или стационара. Домашние «облучатели», равно как и солярий в ближайшем салоне красоты для этого не годятся.
СТУПЕНЬ III.
Системное лечение (препараты для приема во внутрь)
Если все перечисленные выше методы при псориазе среднетяжелой и тяжелой степеней не дают видимого положительного результата, или он очень быстро «сходит на нет», что часто бывает при средних и тяжелых формах псориаза, врач будет рассматривать более действенные препараты — уже те, что принимаются во внутрь: таблетки, капсулы, инъекции.
Как правило такие лекарственные средства назначают в период обострения болезни, курс начинают либо в стационаре, либо под строгим контролем врача в поликлинике, чтобы иметь возможность оперативно отслеживать любые негативные изменения в состоянии и при необходимости корректировать прием препарата.
Развернуть текст
Сегодня при псориазе применяется несколько групп препаратов:
ретиноиды (витамин А в высоких дозах). Примеры препаратов: тигасон, неотигазон и др.
Выпускаются в основном в капсулах. Влияют на созревание поверхностного слоя кожи и устраняют нарушения этого процесса, вызванные псориазом. Т.к. их действие основано на применении аналога витамина А в высоких дозах — имеет высокую токсичность.
традиционная системная терапия. Примеры препаратов группы: метотрексат, неорал, сандимун и др.
Снижают активность клеток-киллеров иммунитета, которые и провоцируют усиленное деление клеток кожи и появление псориатических бляшек. Применяются как в виде таблеток и внутривенных инъекций.
Наиболее известный препарат этой группы – метотрексат, тормозящий избыточный рост и размножение нетипичных клеток кожи, и один из самых давно применяемых и поэтому хорошо исследованных лекарственных системных средств при псориазе. Имеет широкий спектр противопоказаний и нежелательных эффектов.
кортикостероиды. Пример препаратов группы: преднизолон, бетаметазон, дексаметазон.
Системные глюкокортикостероиды из-за их высокой токсичности, назначают небольшими курсами при тяжелом и очень тяжелом течении заболевания, чаще всего при псориатическом артрите. Выпускаются как в таблетках, так и в ампулах для инъекций.
таргетные синтетические противовоспалительные препараты. Пример препарата группы: апремиласт
Таблетированные лекарственные препараты имеют специфический механизм внутриклеточного действия за счет маленького размера молекул действующего вещества. По сути — избирательно «выключают» сигналы клеток, провоцирующие воспалительные процессы кожи и суставов. Назначаются при непереносимости / неэффективности / наличии противопоказаний к традиционной системной терапии.
биологические препараты. Пример препаратов группы: этанерцепт, инфликсимаб, адалимумаб, устекинумаб, секукинумаб, голимумаб и др.
Биологические препараты разработаны относительно недавно, и применяются чуть более 10 лет в виде вакцин. Называются «биологическими», потому что синтезированы из человеческого или животного белка. Эти препараты способны точечно (по типу «ключ-замок») воздействовать на клетки, провоцирующие воспалительный процесс в коже. Терапия биологическими препаратами связана с повышенным риском возникновения инфекционных заболеваний. По этой причине у пациента должны быть исключены инфекции, включая туберкулез.
ВАЖНО! Данные препараты назначаются врачом и приобретаются по рецепту! Требуют регулярного наблюдения у лечащего врача и мониторинга лабораторных показателей!
СТУПЕНЬ IV.
Терапия, действующая на иммунную систему
Терапия псориаза и псориатического артрита генно-инженерными биологическими препаратами является одним из наиболее перспективных достижений фармакотерапии в группе иммуносупрессивных и иммуномодулирующих препаратов. Это препараты, изготовленные из клеток человека или животных, которые действуют на иммунную систему. Существует несколько видов биологических методов лечения, которые действуют на разных стадиях воспалительного процесса. Мы можем суммировать их в:
Развернуть текст
- Anti TNF: они блокируют важный белок при воспалении, называемый фактором некроза опухоли (TNF). Введение препаратов может быть подкожным или внутривенным, для чего необходимо обратиться в больницу или в дневной центр.
- Anti IL-12/23: они блокируют белки, называемые интерлейкинами (IL) 12 и 23, которые также участвуют в воспалении, но через механизм, отличный от TNF. Эти препараты вводятся подкожно.
- Anti-IL 17: они блокируют белок, известный как IL-17, который содержится в нескольких типах клеток, включая кератиноциты, и предотвращает развитие воспаления. Эти препараты вводятся подкожно. 17
Особенностями данного вида терапии является:
- мощное избирательное воздействие на ключевые звенья иммунопатогенеза псориаза;
- высокая эффективность и скорость воздействия;
- большая вероятность остановки прогрессирования заболевания и предотвращения развития суставных и костных деструкций, инвалидизации;
- благоприятное соотношение «риск/польза»;
- долгосрочная ремиссия.
Биологические методы лечения должны поддерживаться в течение длительного времени, поскольку их приостановка обычно приводит к появлению симптомов заболевания у большинства пациентов. Прежде чем начать биологическое лечение, необходимо выполнить некоторые тесты, такие как туберкулез, и избежать некоторых вакцин.
ДОПОЛНИТЕЛЬНАЯ ТЕРАПИЯМ
В связи с тем, что псориаз «хозяйничает» не только на коже, но и во всем организме, у человека могут возникать сопутствующие заболевания и болезненные состояния, которые тоже необходимо лечить с применением противогрибковых, противовирусных и антибактериальных препаратов — ведь кожа часто повреждается из-за расчесов, и в эти «двери» легко может попадать инфекция.
Поскольку псориазные высыпания практически всегда сопровождаются зудом, придется применять антигистаминные (противоаллергические) средства.
Порой человеку, больному псориазом, трудно смириться с течением болезни, особенно если ее проявления концентрируются на открытых частях тела: по линии роста волос, на лице, шее, плечах и т.д. Именно поэтому депрессия по праву считается одним из самых серьезных «осложнений» при псориазе. И если не удается избавиться от нее психологическими методами, необходимо обратиться к психоневрологу, который (если в этом есть необходимость) назначит прием антидепрессантов.
Описание ступени iv
Терапия псориаза и псориатического артрита генно-инженерными биологическими препаратами является одним из наиболее перспективных достижений фармакотерапии в группе иммуносупрессивных и иммуномодулирующих препаратов. Это препараты, изготовленные из клеток человека или животных, которые действуют на иммунную систему. Существует несколько видов биологических методов лечения, которые действуют на разных стадиях воспалительного процесса. Мы можем суммировать их в:
- Anti TNF: они блокируют важный белок при воспалении, называемый фактором некроза опухоли (TNF). Введение препаратов может быть подкожным или внутривенным, для чего необходимо обратиться в больницу или в дневной центр.
- Anti IL-12/23: они блокируют белки, называемые интерлейкинами (IL) 12 и 23, которые также участвуют в воспалении, но через механизм, отличный от TNF. Эти препараты вводятся подкожно.
- Anti-IL 17: они блокируют белок, известный как IL-17, который содержится в нескольких типах клеток, включая кератиноциты, и предотвращает развитие воспаления. Эти препараты вводятся подкожно. 17
Особенностями данного вида терапии является:
- мощное избирательное воздействие на ключевые звенья иммунопатогенеза псориаза;
- высокая эффективность и скорость воздействия;
- большая вероятность остановки прогрессирования заболевания и предотвращения развития суставных и костных деструкций, инвалидизации;
- благоприятное соотношение «риск/польза»;
- долгосрочная ремиссия.
Биологические методы лечения должны поддерживаться в течение длительного времени, поскольку их приостановка обычно приводит к появлению симптомов заболевания у большинства пациентов. Прежде чем начать биологическое лечение, необходимо выполнить некоторые тесты, такие как туберкулез, и избежать некоторых вакцин.
Источник
Псориаз— аутоиммунное заболевание мультифакториального генеза срецидивирующим течением, многообразием фенотипов, клинических разновидностей ивозможным выявлением различных коморбидностей [1–4]. Поданным литературы, распространенность псориаза вовсем мире составляет 4–7% [5].
По мнению K. Reich, легкие формы заболевания, которые поражают менее 3–5% площади тела и не дают значимых изменений в иммунном статусе больного, требуют только местного лечения. Псориаз среднетяжелого и тяжелого течения является системным, иммуноопосредованным воспалительным процессом, приводящим к развитию сопутствующих патологий или усугубляющим их, а они сами по себе оказывают огромное влияние на здоровье и качество жизни пациента [6–9].
Проблема лечения псориаза не теряет своей актуальности и, несмотря на появление новых современных методов лечения, остается сложной задачей, требующей персонифицированного и, в случае выявления тяжелых коморбидностей, — мультидисциплинарного подхода [10].
Для лечения псориаза существует широкий выбор местных и системных препаратов, большинство из которых обладают иммуномодулирующим эффектом. При выборе персонифицированной терапии учитывается распространенность и степень тяжести псориаза, стадия псориатического процесса, его клиническая форма, а также отношение к болезни самого пациента. Так, при локализации высыпаний на открытых участках кожного покрова — лицо, волосистая часть головы и кисти, болезнь оказывает значительное влияние на качество жизни и вызывает тяжелые психоэмоциональные переживания [11]. По данным исследования G. Krueger и соавт. (2001), 40% больных псориазом были разочарованы неэффективностью получаемого лечения и 32% считали лечение недостаточным [12].
Системная терапия псориаза
Системные глюкокортикоиды в таблетированной форме применяются крайне редко в связи с многочисленными побочными эффектами. Однако в качестве препарата «скорой помощи» для стабилизации псориатического процесса при прогрессирующей стадии, эритродермии целесообразно использование пролонгированных системных глюкокортикоидов для внутримышечного введения в виде коротких курсов. Подобный подход к терапии позволяет избежать неблагоприятных побочных эффектов [2].
Более 40 лет при лечении псориаза применяется метотрексат. Механизм его действия связан с ингибированием дигидрофолатредуктазы, превращающей дигидрофолиевую кислоту в тетрагидрофолиевую и являющейся донором одноуглеродных групп в синтезе пуриновых нуклеотидов и тимидилата, необходимых для синтеза ДНК. В связи с этим одновременное назначение фолиевой кислоты помогает избежать метаболической анемии [13].
Циклоспорин, А — циклический полипептид, выделенный из гриба Tolypocladium inflatum gams, обладает иммуносупрессивным действием посредством подавления активности Т-клеток и снижения их антигенной чувствительности за счет интерлейкинового механизма. Препарат обладает высокой эффективностью при лечении распространенного торпидно протекающего псориаза, псориатической эритродермии [14, 15].
С 1997 г. для лечения рефрактерных форм псориаза используются ароматические ретиноиды второго поколения, основой химической формулы которых является ацитретин. Препарат тормозит пролиферацию клеток эпидермиса, нормализует процесс ороговения, оказывает иммуномодулирующее действие. Эффективность средства зависит от дозы: более высокие дозы приводят к более быстрому разрешению псориатических высыпаний [16].
Относительно недавно появилась новая группа препаратов — биологические препараты, к которым относят рекомбинантные белковые субстанции, синтезированные биотехнологическим путем из живых клеток животных, растений и микроорганизмов. Показанием к назначению биологических препаратов являются тяжелые формы псориаза, резистентные к другим системным препаратам [17, 18].
Лечение среднетяжелых и тяжелых форм псориаза (более 10% поверхности тела) проводят с учетом коморбидных состояний, таких как метаболический синдром, сердечно-сосудистые заболевания, сахарный диабет, неалкогольная жировая болезнь печени, дислипидемия. По данным статистических исследований, подобные коморбидные состояния при псориазе наблюдаются чаще, чем в общей популяции [19]. Таким образом, при лечении псориаза необходимо учитывать риск побочных эффектов от проводимой системной терапии соответственно коморбидным состояниям, выявляемым индивидуально у каждого больного. Действительно, некоторые фармакологические препараты могут негативно повлиять на сердечно-сосудистые и метаболические сопутствующие заболевания. Связь между псориазом и сердечно-метаболическими расстройствами имеет важные клинические последствия. Во-первых, системная терапия псориаза может негативно повлиять на обменные сопутствующие заболевания, особенно в случае непрерывного и длительного лечения. В частности, метотрексат следует назначать с осторожностью при ожирении, сахарном диабете, неалкогольной жировой болезни печени в связи с повышением риска фиброза печени [20]. Циклоспорин, А может вызывать появление или усугубить течение артериальной гипертензии, усиливать инсулинорезистентность и влиять на метаболизм жирных кислот, обладает нефротоксичностью.
Ацитретин также способствует гипертриглицеридемии и/или гиперхолестеринемии [21]. Таким образом, при ведении больных с псориазом необходимо учитывать все данные.
Особое место в лечении псориаза отводится фототерапии. Положительный эффект ультрафиолета на псориатическую кожу связан с избирательным угнетением Т-клеточного звена иммунитета. По данным литературы, выделяют следующие направления действия фототерапии: противовоспалительное, иммуносупрессивное и антипролиферативное [22]. Фотоиммунологическое воздействие связано с глубиной проникновения ультрафиолетовых лучей. УФБ-лучи воздействуют на эпидермальные кератиноциты и клетки Лангерганса, УФА-лучи проникают в более глубокие слои кожи и оказывают действие на дермальные фибробласты, дендритные клетки и клетки иммунной системы. Положительный эффект ультрафиолетового излучения обусловлен апоптозом Т-клеток, снижением количества клеток Лангерганса, изменением продукции цитокинов, факторов роста (EGF, VEGF), молекул адгезии и нейропептидов [2, 23]. Назначение фототерапии целесообразно при распространенном кожном процессе.
При лечении псориаза используется фотохимиотерапия (ПУВА-терапия) — сочетанное применение длинноволновых ультрафиолетовых лучей (УФА) (320–400 нм) и фотосенсибилизатора (8-метоксипсоралена). ПУВА-терапия является одним из наиболее эффективных методов лечения псориаза, ее назначение целесообразно при распространенном вульгарном и экссудативном псориазе, упорном течении заболевания, выраженной инфильтрации. Лечение проводится по методике 3- или 4-разового облучения в неделю, в среднем курс составляет 20–30 процедур [22].
В настоящее время селективная фототерапия, комбинация средневолнового излучения (280–320 нм) уступила свои позиции и назначается все реже для лечения псориаза. Показанием для ее назначения является псориаз, характеризующийся слабоинфильтрированными бляшками.
Узковолновая УФБ-терапия с пиком эмиссии на длине волны 311 нм по высокой терапевтической эффективности сравнима с ПУВА-терапией, но в отличие от нее не требует применения фотосенсибилизатора. Проводится по методике 3-5-разового облучения в неделю курсом 20–30 процедур.
Для лечения ограниченного бляшечного псориаза в стационарной стадии высокоэффективной терапевтической методикой является эксимерный лазер, который позволяет доставлять монохроматический свет высокой интенсивности длиной волны 308 нм только на пораженный участок кожного покрова [2, 22, 23].
Местная терапия
Достаточно большой выбор местных средств для лечения псориаза включает, в частности, традиционные мази, содержащие деготь, нафталан, ихтиол и салициловую кислоту.
При выборе топической терапии важен индивидуальный подход, от которого будет зависеть комплаентность больного псориазом. Так, в связи с косметической неприемлемостью лечения 40% пациентов не соблюдают режим назначения [24].
Эффективность топических кортикостероидных препаратов при лечении псориаза основана на выраженном противовоспалительном и иммуномодулирующем действии, связанном с механизмом гормонорецепторного комплекса, который проникает в ядро клетки мишени кожи и увеличивает экспрессию генов, кодирующих синтез пептидов, ингибирующих активность фосфолипазы. Этот механизм приводит к снижению образования медиаторов воспаления из фосфолипидов. Особенно предпочтительны комбинированные кортикостероидные мази и кремы с салициловой кислотой. Местные кортикостероидные препараты не показаны для длительного непрерывного лечения и предполагают комбинированные и ротационные схемы, т. к. длительное применение может привести к развитию побочных эффектов, таких как атрофия кожи, гипертрихоз, телеангиэктазии, стероидные акне и угнетение функции надпочечников [25].
Синтетические аналоги витамина Д3 хорошо зарекомендовали себя в качестве высокоэффективных антипсориатических средств. Наиболее известен из этой группы кальципотриол. Принцип действия препарата основан на кератопластическом эффекте витамина Д3: он тормозит пролиферацию кератиноцитов и моделирует эпидермальную дифференцировку, а также обладает иммуномодулирующим эффектом, в частности уменьшая экспрессию ИЛ-2 и ИНФ-γ [26]. Кальципотриол обладает кумулятивным действием, в связи с чем терапевтический эффект наблюдается через 1–2 нед. от начала лечения.
В отличие от топических стероидов возможно длительное применение данной группы препаратов. Для достижения максимального терапевтического эффекта возможно комбинированное назначение кальципотриола и топических стероидов.
Действие местных ингибиторов кальциневрина (такролимус и пимекролимус) связано с блокированием сигнальной трансдукции Т-лимфоцитов посредством ингибирования кальциневрина. Наиболее целесообразно назначение этой группы препаратов в случае локализации высыпаний на лице, т. к. они не обладают такими побочными эффектами, как топические стероиды [25].
Значение использования эмольянтов, или смягчающих средств, при лечении псориаза не вызывает сомнений: они смягчают кожу, уменьшают шелушение и сухость, усиливают ее гидратацию, особенно после ультрафиолетового воздействия; способствуют уменьшению зуда. Наибольший эффект достигается при нанесении эмольянтов на влажную кожу после контакта с водой (ванна, душ). Использование эмольянтов в комплексной терапии псориаза снижает общую стоимость лечения в результате достижения стабилизации заболевания и наступления ремиссии за более короткие сроки, что способствует сокращению пребывания больных в стационаре [27].
Таким образом, проблема лечения псориаза сохраняет свою актуальность и остается комплексной задачей, направленной в первую очередь на персонифицированный подход к терапии, от которой будет зависеть комплаентность больного псориазом и проспективное ведение пациентов с учетом коморбидности.
Источник
