Работы по патогенезу псориаза

Библиотека
Premium Aesthetics
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для лечения псориаза
Псориаз — является сложным хроническим многофакторным воспалительным заболеванием, характеризующимся избыточной пролиферацией кератиноцитов эпидермиса и увеличением скорости их оборота. Может начаться в любом возрасте, но чаще в 20–30 или 50–60 лет.
Вопросы от наших пользователей:
- препараты для лечения псориаза
- мази для лечения псориаза
- псориаз кожи из за чего может появиться
- псориаз причины и лечение диета
В нашей компании Вы можете приобрести следующее оборудование для лечения псориаза:
- FotoFinder (FotoFinder)
В мире псориазом страдает в среднем 2–3% людей, но регионально заболеваемость сильно варьируется. Например, в США распространенность около 2,2%, а у южноамериканских индейцев — 0%, т.е. не выявлено ни одного случая псориаза при обследовании 26 тысяч человек. Болезнь чаще диагностируется у светлокожих людей (2,5%), чем у темнокожих (1,3%).
По МКБ-11 псориаз входит в группу 14 «Кожные болезни», подгруппа «Папулосквамозные заболевания», раздел EA90 «Псориаз».
Этиология и патогенез
Среди причин псориаза можно выделить следующие:
- Генетика — заболевание связано с определенными аллелями человеческого лейкоцитарного антигена (HLA), наиболее «сильной» из которых является HLA-Cw6. Другие ассоциированные аллели: HLA-B27, HLA-B13, HLA-B17 и HLA-DR7.
- Иммунология — за иммунологическую концепцию псориаза говорит высокий уровень кожного и циркулирующего в крови фактора некроза опухоли альфа (TNF-α), а также то, что лечение ингибиторами TNF-α зачастую выводит пациентов в ремиссию. Кроме того отмечено, что после определенных иммунологических событий может возникать каплевидный псориаз — например, после стрептококкового фарингита, прекращения кортикостероидной терапии и др.
- Ожирение — является не до конца изученным фактором. Влияет ли на развитие псориатических бляшек избыточный вес сам по себе, генетическая предрасположенность к ожирению или комбинация этих факторов, точно не известно. Однако замечено, что с увеличением массы тела состояние псориаза ухудшается, равно как и наоборот, при снижении веса течение болезни улучшается.
- Стресс и окружающая среда — психологические переживания могут как спровоцировать развитие псориаза, так и обострить его. Обострения болезни также вызывают травмы, инфекции (стрептококк, стафилококк, вирус иммунодефицита человека), алкоголь, лекарственные средства (аспирин, бета-адреноблокаторы). В одном из исследований зафиксирован рост частоты обострений псориаза у пациентов с хроническим гингивитом. Лечение гингивита позволило выйти в ремиссию, но не повлияло на болезнь в перспективе, что еще раз подчеркивает сложность и многофакторность псориаза.
Интересно, что у 2,5% людей с ВИЧ развивается прогрессирующий псориаз на фоне снижения количества CD4 Т-клеток. Это не укладывается в современные представления о болезни (рис. 1), поскольку ведущая гипотеза заявляет о гиперактивности Т-клеток при псориазе, а лечение, направленное на снижение их числа, обычно уменьшает и тяжесть псориаза. Возможно, снижения количества CD4 T-клеток у пациентов с ВИЧ приводит к росту активности CD8 T-клеток, что и вызывает прогрессирование псориаза.
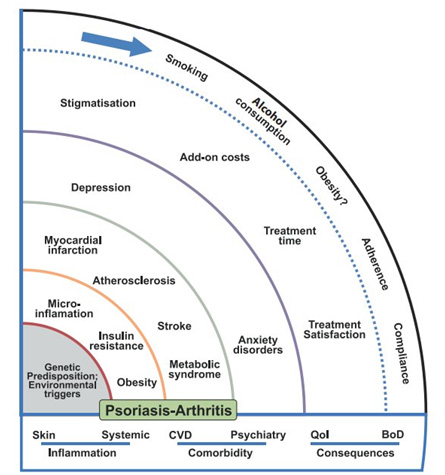
Рис. 1. Общее представление об этиологии и патогенезе псориаза, а также развитии сопутствующих состояний (World Health Organization, WHO)
- Первый сектор (внутренний, закрашен) — генетика, триггеры из окружающей среды.
- Второй сектор — микровоспаление, инсулинорезистентность, ожирение.
Два внутренних сектора включают в себя базовые предрасполагающие факторы и патогенетические составляющие псориаза. Основной клинический признак — воспаление (Inflammation).
- Третий сектор — инфаркт миокарда, атеросклероз, инсульт, метаболический синдром.
- Четвертый сектор — депрессия, тревожные расстройства.
Два средних сектора отражают переход к системным поражениям — от кожного псориаза к псориатическому артриту (Psoriasis — Arthritis) и связанные с этим проблемы. Основные клинические признаки: кардиоваскулярные патологии (CVD), психиатрические осложнения (Psychiatry).
- Пятый сектор — стигматизация пациента, увеличение стоимость и сроков лечения, отсутствие удовлетворенности терапией.
- Шестой сектор (внешний, со стрелкой) — курение, злоупотребление алкоголем, возможно вторичное ожирение, склонность к зависимостям, комплаентность (уровень приверженности к лечению)
Два внешних сектора отражают последствия заболевания (Consequences) и качество жизни пациента (Qol), а также бремя псориаза (BoD), т.е. ухудшение качества жизни человека на фоне болезни.
https://apps.who.int
Патогенез псориаза
Патогенез заболевания до конца не изучен. Отмечено, что в эпидермис проникает большое количество активированных Т-клеток, которые запускают пролиферацию кератиноцитов. Скорость их обновления меняется с привычных 23 дней до 3–5 суток, что приводит к появлению патологически измененных клеток и шелушению кожи. Кератиноциты, которые в норме теряют ядра в зернистом слое эпидермиса, при псориазе сохраняют их, что выливается в нарушение процесса ороговения — паракератоз.
На этом фоне развивается неконтролируемое воспаление с избыточной продукцией цитокинов: фактора некроза опухоли альфа (TNF-α), гамма-интерферона, интерлейкина-12. Отмечено, что всплеск уровня TNF-α соответствует обострениям псориаза.
В пораженной коже отмечается усиленная васкуляризация и расширение поверхностных сосудов. Основные триггеры ангиогенеза при псориазе исходят от эпидермиса — в частности, кератиноциты секретируют фактор роста эндотелия сосудов А (VEGF-A). Источниками ангиогенных факторов также являются макрофаги и фибробласты, а дополнительными участниками — фактор, индуцируемый гипоксией (HIF), фактор некроза опухоли α (TNF-α), интерлейкины (IL)-1, -6, -8 и др. (рис. 2) Но самым важным компонентом является именно VEGF-A — он активирует кровеносные и лимфатические сосуды, напрямую влияя на привлечение воспалительных клеток в псориатический очаг. Уровни VEGF-A в сыворотке крови положительно коррелируют с тяжестью заболевания и отрицательно — с успехом стандартной терапии, что указывает на критическую роль VEGF-A в прогрессировании болезни.
Рис. 2. Роль сосудистого компонента кожи и ангиогенеза в патогенезе псориаза (Heidenreich R., et al. Angiogenesis drives psoriasis pathogenesis. Int J Exp Pathol 2009; 90(3): 232–248)
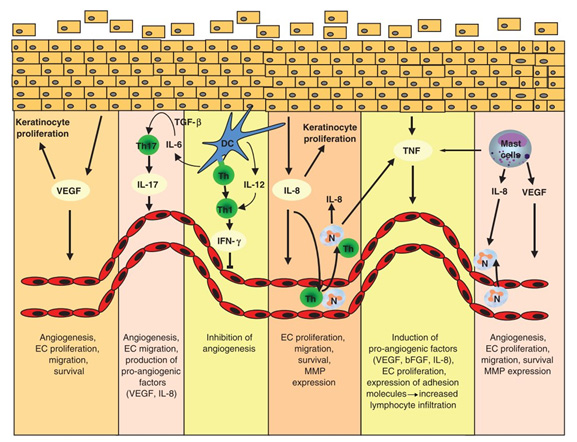
При участии фактора роста эндотелия сосудов (VEGF) запускается пролиферация кератиноцитов и клеток сосудистого эндотелия, что способствует ангиогенезу. Т-хелперы (Th) продуцируют интерлейкин-17 (IL-17), вследствие чего запускается продукция проангиогенных факторов — это еще больше усиливает ангиогенез. На этом фоне дендритные клетки (DC) эпидермиса воздействуют на популяцию Т-хелперов (Th), которая начинает синтезировать гамма-интерферон (IFN-γ), подавляющую ангиогенез. Но это помогает ненадолго, т.к. подключаются другие проангиогенные факторы: VEGF, bFGF, IL-8, запускающие дальнейший рост мелких сосудов и «раскручивающие» патогенез псориаза.
- VEGF — фактор роста эндотелия сосудов
- IL — интерлейкин
- IFN — интерферон
- TNF — фактор некроза опухоли
- TGF — фактор роста опухоли
- MMP — макриксные металлопротеиназы
- bFGF — базовый фактор роста фибробластов
- ECs — эндотелиальные клетки
- DC — дендритные клетки
- Th — Т-хелперы
- N — нейтрофилы
Клинические проявления
Наиболее распространенными кожными проявлениями псориаза являются эритематозные пятна, папулы, бляшки и шелушение. Обычно пятна появляются первыми, затем они трансформируются в папулы, далее — в хорошо отграниченные серебристые бляшки, покрывающие эритематозную поверхность пораженной кожи.
Для пациентов с псориазом характерно:
- Внезапное появление небольших областей покраснения кожи, покрытых чешуйками.
- Семейная история подобного состояния в анамнезе.
- Недавняя стрептококковая инфекция горла, вирусная инфекция, прием противомалярийного препарата, травма, стресс.
- Постепенное ухудшение состояния эритематозных областей, их укрупнение и слияние друг с другом.
- Болезненность — при эритродермическом псориазе.
- Зуд — при эруптивном или каплевидном псориазе.
- Фебрилитет — при пустулезном или эритродермическом псориазе.
- Возможна дистрофия ногтевых пластин.
- Боль в суставах, в том числе без явных кожных проявлений.
- Офтальмологические поражения — встречаются у 10% пациентов, чаще всего это покраснение и слезотечение вследствие конъюнктивита или блефарита.
Клинические формы псориаза (рис. 3):
- Бляшечный псориаз — проявляется зудящими красными участками на коже, с избыточным чешуйчатым налетом и шелушением. Поражения обычно возникают на разгибательной (внешней) стороне суставов и коже волосистой части головы (рис. 3А). Большинство пациентов стесняются этих бляшек, носят закрытую одежду и избегают обнажать пораженные участки. У 38–76% пациентов отмечается реакция Кебнера — появление новых бляшек на месте травмы через 7–14 дней. В некоторых случаях реакция Кебнера обратима, т.е. поражения исчезают по мере заживления травмированного участка. У 10–20% пациентов регистрируется псориатический артрит с болью в суставах, ригидностью и деформацией.
- Каплевидный псориаз — характеризуется внезапным появлением на теле и проксимальных отделах конечностей розоватых каплевидных папул диаметром 1–10 мм (рис. 3В). Обычно они не прогрессируют, находясь в одной и той же стадии развития, но могут сопровождаться зудом.
- Обратный псориаз — покраснение неправильной формы возникает на сгибательных (внутренних) поверхностях суставов, в паху, подмышках (рис. 3С). Его могут ошибочно принимать за грибковую инфекцию.
- Пустулезный псориаз — характеризуется типичными пустулами на фоне эритематозной кожи, которые появляются на теле, реже на лице, локтевых сгибах, в аногенитальной области (рис. 3D). Также отмечается повышение температуры тела вплоть до жара (фебрилитет), тахикардия, покраснение слизистой ротоглотки, «географический» язык, ониходистрофия (истончение и ломкость ногтей).
- Эритродермический псориаз — проявляется выраженным покраснением и шелушением на обширных участках тела (рис. 3E). Кожа отшелушивается не мелкими чешуйками, как обычно, а крупными пластами. Пациенты испытывают умеренный или сильный зуд и болевые ощущения. Температура тела может резко повышаться и снижаться, особенно в очень жаркие или холодные дни, а также возникает тахикардия.
Рис. 3. Клинические формы псориаза: А — бляшечный, В — каплевидный, С — обратный, D — пустулезный, Е — эритродермический (Danish national service on dermato—venereology)
На сайте надо проставить буквы А-B-C-D-E: бляшки А, точечки В, покраснение в области ануса С, пятка D, скрещенные руки Е
Точная диагностика и верификация степени тяжести псориаза
Степень тяжести псориаза зависит от площади поражения кожи:
- Легкая — до 2% поверхности тела.
- Средняя — от 3 до 10%.
- Тяжелая — более 10% поверхности тела.
Определить степень тяжести псориаза «на глаз» не получится, можно лишь предположить ее, исходя из опыта специалиста и внешних признаков болезни у пациента. Для точной диагностики псориаза следует использовать инструментальные методы — например, FotoFinder PASIvision.
Работа FotoFinder PASIvision основана на технологии автоматического картирования поверхности тела (Automatic Total Body Mapping, ATBM), которая позволяет быстро получить стандартные снимки всего тела пациента. Специальная камера делает 16 цифровых фотографий, в том числе с использованием поляризующего фильтра.
Далее программа автоматически анализирует площадь поражения кожи и тяжесть псориаза согласно PASI — Psoriasis Area and Severity Index (Индекс площади и тяжести псориаза). PASI является важнейшим критерием не только для первичной диагностики, но и для определения эффективности лечения, контроля заболевания и его прогноза.
Для выявления динамики псориаза врач может открыть сразу два снимка одной и той же области, выполненных в разное время. После выбора желаемого способа сравнения программа автоматически рассчитывает PASI указанных областей — это максимально наглядный и достоверный метод контроля эффективности проведенной терапии.
Врачу доступна удобная сортировка изображений и пациентов, а также ряд отчетов, которые можно распечатать или переслать по электронной почте.
Принципы лечения
- Местная терапия:
- Аналоги витамина D
- Топические кортикостероиды (гидрокортизон, бетаметазон)
- Топические ретиноиды
- Фототерапия или ПУВА-терапия
- Системная терапия:
- Метотрексат
- Циклоспорин
- Ацитретин
- Биологические агенты
Самым простым и действенным способом вывода кожных поражений в ремиссию является ежедневное пребывание на открытом солнце, местное увлажнение и общая релаксация для избегания стрессов.
В аптеках можно найти безрецептурные препараты на основе смолы или дегтя, которые подходят для лечения псориатических бляшек. Полезны местные кортикостероиды, антралин, тазаротен, салициловая кислота, кальципотриол (аналог витамина D). В целом комбинированное лечение признано более эффективным по сравнению с монотерапией. Хорошо действует сочетание кальципотриола или местных ретиноидов с топическими кортикостероидами.
ПУВА-терапия — основана применении местных или системных псораленов и ультрафиолета спектра А (UVA, 320–400 нм). Ее название происходит от английского PUVA therapy, где аббревиатура расшифровывается как «Psoralen and UltraViolet A», т.е. «псорален и ультрафиолет А». Фотосенсибилизаторы вступают в фотоокислительные реакции в патологически измененных клетках кожи, затормаживая их избыточную митотическую активность. В настоящее время применяют 8-метоксипсорален (8-МОП), 5-метоксипсорален (5-МОП) или 4,5′,8-триметилпсорален (ТМП). Длительные курсы ПУВА-терапии помогают достигнуть ремиссии, но увеличивает риск плоскоклеточного рака кожи и злокачественной меланомы у светлокожих европейцев.
Узкополосная UVB-терапия менее эффективна по сравнению с ПУВА, но более мягко воздействует на кожу.
В тяжелых случаях могут применяться системные препараты — ацитретин (ретиноид), метотрексат, циклоспорин, 6-тиогуанин, азатиоприн и др. Сообщалось, что ретиноиды вызывают сухость глаз, блефарит, помутнение роговицы, катаракту и снижение ночного зрения. Среди других нежелательных явлений стоит отметить нарушение работы желудочно-кишечного тракта и повреждение печени (ацитретин, 6-тиогуанин, азатиоприн, метотрексат), подавление активности костного мозга (6-тиогуанин, метотрексат, азатиоприн, гидроксимочевина), повреждение почек (циклоспорин).
При наличии псориатического артрита или персистирующего (часто обостряющегося) псориаза можно использовать биологические агенты — устекинумаб, адалимумаб или секукинумаб.
В нашей компании вы можете приобрести самое современное косметологическое оборудование
- Аблятивные СО2-лазеры
- Оборудование для дерматоскопии
- RF-аппараты для косметологии
- Аппараты фракционного фототермолиза
- Многомодульные косметологические платформы
Аппараты — Псориаз


FotoFinder aesthetics
Диагностические комплексы для диагностики в эстетической медицине, фотодокументирования, маркетинга услуг
FotoFinder
Программно-аппаратные комплексы для дерматоскопии, трихологии и эстетики
Все Аппараты
Другие Показания
Источник
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Толмачева Н.В.
1
Анисимова А.С.
1
1 ФГБОУ ВПО «Чувашский государственный университет имени И.Н. Ульянова»
Псориаз является одним из самых распространенных хронических дерматозов, которым страдает от 1 до 5 % населения мира. Для России этот показатель по официальным данным составляет 2 % ( более 2,8 млн человек). Изучение заболеваемости по Чувашской Республике за десятилетний период (с 2003 по 2012 годы ) выявило тенденцию к росту хронического дерматоза (1,3 на 1000 населения в 2003 году и 1,8 на 1000 населения в 2012 году). В связи с ростом заболеваемости и отсутствием эффективных методов лечения необходимо изучение причинно-следственных связей процесса «здоровье ↔ псориаз». Проведен анализ отечественной и зарубежной научной литературы, посвященной исследованию этиологии и патогенеза псориаза, на основе которого были выделены основные современные концепции развития хронического дерматоза: инфекционно-иммунологическая, генетическая, обменная, нейроэндокринная. Анализ литературных данных показал неоднозначность суждений об этиологии и патогенезе псориаза, что позволило выделить наиболее значимые аспекты для определения цели и задач научно-исследовательской работы.
псориаз
хронический дерматоз
этиология
патогенез
иммунопатология
β-гемолитический стрептококк
BSP- антигены
кишечная стенка
цитокины
инфекционно-иммунологическая теория
кишечная теория
1. Адаменко Г.П. Про- и противовоспалительные цитокины при псориазе // Вестник Витебского государственного медицинского университета. – 2013. – Т. 12. – № 2. – С. 108–112.
2. Айвазян А.А. Псориаз – иммунозависимое заболевание // Экспериментальная и клиническая дерматокосметология. – 2014. – № 2. – С. 36–38.
3. Болевич С.Б., Уразалина А.А. Псориаз: современный взгляд на этиопатогенез // Вестник российской военно-медицинской академии. – 2013. – № 2 (42). – С. 202–206.
4. Волжанина Т.Ю., Харьков Е.И., Ширяева Ю.А., Шапиро Л.А. Состояние желудочно-кишечного тракта и псориаз: клинико-лабораторные параллели, способ коррекции // Медицинский вестник МВД. – 2011. – Т. L. – № 1. – С. 52–56.
5. Газиев А.Р., Ослопов В.Н., Шамов Б.А. Псориаз и гемостаз // Практическая Медицина. – 2013. – № 1–4 (73). – С. 20–23.
6. Короткий Н.Г., Песляк М.Ю. Псориаз как следствие включения β –стрептококков в микробиоценоз кишечника с повышенной проницаемостью (концепция патогенеза) // Вестник дерматологии и венерологии. – 2005. – № 1. – С. 9–18.
7. Круглый стол «псориаз – достижения и перспективы» // Современные проблемы дерматовенерологии, иммунологии и врачебной косметологии. – 2013. – т. 8. № 4 (27). – С. 7–14.
8. Кунгуров Н.В., Филимонкова Н.Н., Топычканова Е.П. Системная воспалительная реакция и явления дислипидемии при псориазе // Фундаментальные исследования. – 2013. – № 9–1. – С. 188–194.
9. Маринина Г.Н., В.С. Маринин. Лечение псориаза. – Харьков, 2007. – 104 с.
10. Матусевич С.Л., Хардикова С.А., Петров И.М. Псориаз в сочетании с патологией желудочно-кишечного тракта. – Томск, 2013.
11. Минеева А.А., Кожушная О.С., Знаменская Л.Ф. Результаты изучения генетических факторов предрасположенности к псориазу среди населения Российской Федерации // Вестник дерматологии и венерологии. – 2013. – № 5. – C. 78–90.
12. Непомнящих Г.И., Хардикова С.А., Айдагулова С.В. Псориаз и описторхоз: морфогенез гастроинтестинопатии. – М., 2003. – 175 с.
13. Орлов Е.В., Арнаутова М.С., Гергель Н.И. Оценка метаболического статуса и клеточного состава крови при псориазе и псориатическом артрите // Медицинский Альманах. – 2013. – № 5 (28). – С. 197–200.
14. Пинегин Б.В., Пинегин В.Б. Роль антимикробного пептида ll-37 в развитии аутоиммунного процесса при псориазе // Иммунопатология, аллергология, инфектология. – 2013. – № 1. – С. 6–12.
15. Филимонкова Н.Н., Шакирова А.Н., Байтяков В.В. Ониходистрофия: псориаз, микозы // Успехи медицинской микологии. – 2013. – Т. 11 – С. 175–177.
16. Хайрутдинов В.Р., Михайличенко А.Ф., Пискунова А.А. Ассоциация полиморфизма гена il12b с предрасположенностью к псориазу в популяции Северо-Западного региона России // Вестник дерматологии и венерологии. – 2011. – № 6. – C. 25–28.
17. Baker B.S. Recent advances in psoriasis: the role of the immune system. – Imperial College Press, 2000.
18. Davidovici B.B., Sattar N., Prinz J.C. Psoriasis and systemic inflammatory diseases: potential mechanistic links between skin disease and co-morbid conditions // J. Invest. Dermatol. – 2010. – № 130. – Р. 1785–1796.
19. Garsia-Rodriguez S. Increased gene expression of Tolllike receptor 4 on peripheral blood momonuclear cells in patients with psoriasis // JEADV. – 2013. – Vol. 27. – № 5. – Р. 242–250.
20. Mrowietz U., Kragballe K., Reich K. Definition of treatment goals for moderate to severe psoriasis: a European consensus // Arch. Dermatol. Res. м2011. – № 303. – P. 1–10.
21. Pietrzak J., Chodorowska G. Psoriasis and serum lipid abnormalities // Dermatologie Therapy. – 2010. – Vol. 23. м № 2. – Р. 160–173
22. Reich K. The concept of psoriasis as a systemic inflammation: implications for disease management // JEADV. – 2012. – № 2. – Р. 3–11.
Псориаз (чешуйчатый лишай) – хронический рецидивирующий дерматоз с гиперпролиферацией эпидермальных клеток, нарушением процесса кератинизации и воспалительной реакцией в дерме, изменением в различных органах и системах.
Псориаз является одним из самых распространенных хронических дерматозов, которым страдает от 1 до 5 % населения мира. Для России этот показатель по официальным данным составляет 2 % (более 2,8 млн человек).
Изучение заболеваемости по Чувашской Республике за 10-летний период (с 2003 по 2012 гг.) выявило тенденцию к росту хронического дерматоза (1,3 на 1000 населения в 2003 г. и 1,8 на 1000 населения в 2012 г.).
Для эффективного лечения данного заболевания необходимо четкое определение этиопатогенетического лечения, что на сегодня не представляется возможным ввиду слабой изученности этой стороны вопроса.
Нами проведен анализ литературных данных, который показал разницу во взглядах на этиологию и патогенез хронического рецидивирующего дерматоза.
Псориаз может сопровождаться изменениями в различных органах и системах – опорно-двигательной, пищеварительной, нервной, сердечно-сосудистой, эндокринной, репродуктивной [3, 4, 10, 13, 15]. Накопленные данные позволяют рассматривать это заболевание как системную «псориатическую болезнь» с преимущественно кожными проявлениями [18].
На основании анализа многочисленных исследований, которые были проведены на протяжении десятилетий, можно выделить ряд концепций его развития: инфекционно-иммунологическую, генетическую, обменную, нейроэндокринную.
Рассмотрим инфекционно-иммунологическую теорию. Бактериальная и вирусная инфекции способны сенсибилизировать организм через систему Т-супрессоров и оказывать воздействие на базальную мембрану дермы, завершаясь активизацией синтеза циклических нуклеотидов (цАМФ и цГМФ) и приводя к развитию гиперпролиферации клеток эпидермиса. Рядом авторов установлено, что нарушения иммунитета, особенно его клеточного звена, становятся ведущими механизмами в развитии псориаза. Современный уровень знаний позволяет определить псориаз как системную болезнь, проявляющуюся в виде иммунозависимого дерматоза [9]. Т- и В-звенья иммунитета выполняют важную роль в процессе поддержания адаптации и саморегуляции организма. Наибольшее значение в развитии псориаза отводится изменениям в Т-клеточной системе, преобладают реакции Т-хелперов 1 типа, в крови снижается иммунорегуляторный индекс. Выявлена связь с увеличением количества Т-лимфоцитов (в основном Т-хелперов) в пораженных участках кожи при их значительном дефиците в периферической крови.
Одним из факторов иммунопатогенеза псориаза является миграция активированных Т-лимфоцитов с кожно-лимфоцитарным антигеном в кожу после их взаимодействия с антигенпрезентующими клетками (дендритными клетками – ДК) эпидермиса в регионарных лимфоузлах. ДК представляют большой класс моноцитов, которые всегда в значительном количестве обнаруживаются в области псориатических высыпаний. В коже присутствуют Th-1 типа продуцирующие провоспалительные цитокины ИЛ-2, гамма-интерферон и фактор некроза опухоли – альфа (ФНО-альфа), вызывающие клеточно-опосредованный иммунный ответ, и Th-2 типа, продуцирующие провоспалительные цитокины – ИЛ-4, ИЛ-9, ИЛ-10, ИЛ-13, приводящие преимущественно к развитию гуморального иммунного ответа [1]. Инфильтрирующие кожу Т-лимфоциты (преимущественно Th-1-клетки), клетки моноцитарно-макрофагальной системы и кератиноциты вырабатывают провоспалительные цитокины, способствующие гиперпролиферации и нарушению дифференцировки кератиноцитов. Кератиноциты пораженных участков, в свою очередь, вырабатывают цитокины, которые поддерживают активированное состояние Т-клеток.
Также в ряде исследований рассматривается генетическая концепция развития данного заболевания. По мнению авторов, псориаз является генодерматозом, при котором генетически детерминированные особенности иммунной системы организма обуславливают состояние предрасположенности к заболеванию, которая может реализоваться в течение всей жизни при воздействии триггерных факторов [11, 16, 18].
Не оставлены без внимания обменная и нейроэндокринная концепции развития псориаза. Данная теория освещена в работах Г.Н. Марининой. Основной обмен у пациентов с псориазом замедлен. Нередко выявляются значительные нарушения азотистого обмена. Одним из проявлений изменений азотистого метаболизма при псориазе может быть гиперурикемия, обусловленная гиперпродукцией иммунных комплексов вследствие ускоренного метаболизма пуринов в активно пролиферирующих клетках кожи. Нарушение белкового обмена сопровождается диспротеинемией, снижением содержания альбуминов, возрастанием альфа, бета- и гамма-глобулинов и, соответственно, понижением альбумино-глобулинового коэффициента. У больных псориазом обнаружены нарушения липидного обмена, проявляющиеся гиперхолестеринемией и гиперлипидемией [21]. Обмен витаминов при псориазе также нарушен, что снижает адаптационные возможности организма. Содержание витамина С снижено в крови, повышено в коже; витаминов А, В6, В12 – снижено в крови. Аналогичные измененные соотношения наблюдаются между содержаниями меди, цинка и железа [9, 8, 13].
Нередко при псориазе наблюдаются функциональные нарушения нервной системы; важнейшими пусковыми механизмами возникновения и обострения псориаза являются нервно-психическая травма, стрессовые состояния, длительное напряжение [8].
В работах [4, 10] отмечена взаимосвязь между псориазом и микрофлорой кишечника, а также состоянием кишечной стенки и ее проницаемости. Некоторые ученые определяют ее как кишечную теорию развития псориаза.
При проведении морфологического исследования биоптатов, полученных из разных отделов желудочно-кишечного тракта, были выявлены выраженные дегенеративно-дистрофические изменения покровного и железистого гастроинтестинального эпителия с деструкцией функционально ведущих цитоплазматических органелл эпителиоцитов. Г.И. Непомнящих и соавт. [12] определяют указанные изменения как «псориатическую гастроинтестинопатию» и предполагают ее вторичность по отношению к кожным проявлениям. Повреждение эпителия приводит к нарушению процессов секреции и всасывания. В толстой кишке в первую очередь страдает функция всасывающего аппарата колоноцитов. Обнаружена прямая зависимость между длительностью псориаза и степенью дистрофии слизистой оболочки толстой кишки.
В слизистой оболочке двенадцатиперстной кишки обнаружено увеличение числа тучных клеток и эозинофилов, увеличение числа дуоденальных внутриэпителиальных лимфоцитов. Описано сглаживание (атрофия) слизистой оболочки тонкой кишки (укорочение ворсинок) у значительной части больных псориазом. Считают, что при псориазе патологический процесс затрагивает все слои тонкой кишки независимо от распространенности кожного процесса, давности заболевания, наличия энтеральных или колитических жалоб. При этом практически всегда выявляется лимфоидно-гистиоцитарная инфильтрация в собственном слое слизистой оболочки тонкой кишки [5].
Заслуживает отдельного внимания концепция развития псориаза Н.Г. Короткого и М.Ю. Песляка, cочетающая в себе кишечную и инфекционно-иммунологическую теории [6]. Основатели данной теории рассматривают развитие болезни как процесс постепенного накопления BSP-антигенов в коже, приводящий к гиперпролиферации эпидермоцитов и активизации иммунного ответа. B.S. Baker [17] с коллегами показали, что основными β-стрептококковыми антигенами (BS-антигенами), провоцирующими и поддерживающими хронический псориаз, являются BSP-антигены (b-Streptococci Proteins) – стрептококковые клеточные и мембранные белки, являющиеся продуктами распада BS.
Однако в этих исследованиях не выяснили причины присутствия BS-антигенов в коже после прекращения фокальной BS-инфекции или в тех многочисленных случаях, когда такой инфекции не было. Позже было высказано предположение, что единственное место, где стрептококки могут не проявлять свою патогенность – это слизистая кишечника. Они могут существовать здесь в течение всей жизни пациента, являясь комменсалами. Заселение слизистой BS-колониями начинается с толстой кишки. При этом, если нарушена проницаемость белков, может возникнуть псориаз. Если не принимаются меры к устранению BS из толстой кишки, а моторика и состояние кишечника пациента таковы, что вероятность заброса BS из толстой кишки в тонкую велика (запоры, слабая баугиниева заслонка), то BS начнут заселение тонкой кишки. Продукты распада стрептококков при их гибели (в том числе, BSP-антигены) попадают в кровь, достигают кожи.
Некоторые российские и зарубежные ученые определяют псориаз как хронический дерматоз мультифакторной природы, для которого характерны гиперпролиферация и нарушение дифференцировки кератиноцитов с развитием воспалительной инфильтрации в дерме, опосредованной активированными Т-клетками и антигенпрезентующими клетками [7, 14].
Неоднозначным остается вопрос патогенеза псориаза. В последние годы сформировался взгляд, что патологические изменения в коже инициируются под влиянием ИЛ-1 и ФНО-альфа, синтезируемых кератиноцитами, активированными под влиянием внешних факторов [20].
Приведенный анализ литературных данных показал, что природа антигенной стимуляции при псориазе не установлена. До сих пор открытым остается вопрос, что же является первичным: гиперактивация Т-лимфоцитов с последующим каскадом иммунных реакций или гиперпролиферация кератиноцитов.
Ввзаимодействие различных типов иммунокомпетентных клеток, опосредованное цитокиновым каскадом Th-1 типа, приводит к формированию характерного псориатического фенотипа. В очагах поражения происходит гиперпролиферация кератиноцитов, а также нарушение их дифференцировки, которое гистологически проявляется резким межсосочковым акантозом с наличием тонких эпидермальных выростов, исчезновением зернистого слоя эпидермиса, паракератозом. Время транзита кератиноцитов из базального слоя эпидермиса к поверхности кожи значительно меньше, чем в норме. В роговой слой и паракератотические участки эпидермиса в прогрессивную стадию мигрируют нейтрофилы, которые образуют микроабсцессы Мунро. Сосочковый слой дермы инфильтрируется лимфоцитами и гистиоцитами с примесью нейтрофилов. Капилляры терминальных аркад сосочкового слоя дермы расширяются, удлиняются, становятся фенестрированными [1].
Таким образом, до настоящего времени неоднозначность суждений об этиологии и патогенезе псориаза не позволяет представить четкую схему этиопатогенетических звеньев в развитии данного заболевания. Это в свою очередь ставит вопрос дальнейшего изучения в линейку приоритетных, в связи с ростом заболеваемости и отсутствием эффективных методов лечения [2].
Рецензенты:
Алексеев В.В., д.б.н. профессор, декан факультета естественнонаучных дисциплин, ФГБОУ ВПО «Чувашский государственный педагогический университет им. И.Я. Яковлева», г. Чебоксары;
Денисова Т.Г., д.м.н., профессор, проректор АУ ЧР «Институт усовершенствования врачей», г. Чебоксары.
Библиографическая ссылка
Толмачева Н.В., Анисимова А.С. СОВРЕМЕННЫЙ ВЗГЛЯД НА ЭТИОЛОГИЮ И ПАТОГЕНЕЗ ПСОРИАЗА // Фундаментальные исследования. – 2015. – № 1-10. – С. 2118-2121;
URL: https://fundamental-research.ru/ru/article/view?id=38609 (дата обращения: 13.09.2020).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
