Псориаз в межъягодичной складке
Интертригинозный псориаз – нечасто встречающаяся разновидность псориатического поражения кожных покровов, характеризующаяся нетипичной локализацией патологического процесса в крупных складках кожи, нетипичными первичными элементами, практически лишёнными шелушения. Клинически проявляется образованием отёчных гиперемированных пятен ярко-розового цвета, папул с элементами мокнутия, которые трансформируются в эрозии с отслаивающимся по периметру эпителием. Особенностью интертригинозного псориаза является его склонность к спонтанному перерождению в тяжёлые осложнённые формы. Диагноз подтверждается гистологически. Лечение комплексное (медикаментозное – общее и местное, фототерапия, детоксикация).
Общие сведения
Интертригинозный псориаз – хронический дерматоз неясной этиологии, поражающий складки кожи. Заболевание является одной из форм псориаза, которой чаще страдают дети, люди пожилого возраста и пациенты с эндокринными нарушениями. Недуг не имеет расовых, гендерных особенностей, лишён эндемичности, однако у народов Крайнего Севера встречается чаще. Считается, что болеют псориазом около 100 млн. человек населения планеты. По данным разных авторов, распространённость псориаза в различных странах колеблется от 0,1% до 3% (в России болеет 1% населения).
Интертригинозный псориаз – заболевание молодых. В 75% случаев дебютирует в возрасте до 30 лет и относится к псориазу первого типа, в 25% – в возрасте старше 55 лет и относится к псориазу второго типа. В соответствии с распределением по группам существует два пика заболеваемости: у женщин – 16-55 лет, у мужчин – 28-55 лет. Дерматологи отмечают низкий уровень заболеваемости интертригинозным псориазом в странах, где в рацион в больших количествах включают рыбу и морепродукты, что косвенно подтверждает заинтересованность обменных процессов в развитии болезни.
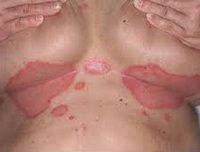
Интертригинозный псориаз
Причины интертригинозного псориаза
В современной дерматологии интертригинозный псориаз принято считать дерматозом с гетерогенной этиологией. Последние научные разработки показали, что основным геном, участвующим в мутации, определяющей наследственную предрасположенность к интертригинозному псориазу, является ген PSOR1, влияющий к тому же на генетическую детерминацию нарушений липидного и углеводного обменов. Это косвенно подтверждается клиникой заболевания: страдают этой формой псориаза преимущественно молодые пациенты, у пожилых развитие патологии связано с возрастным изменением гормонального фона, ведущим к нарушению липидного и углеводного обмена. Также заболевание прослеживается у пациентов с сахарным диабетом, передающимся по наследству.
Иммунологическая нестабильность в генезе развития болезни связана с дисрегуляцией иммунокомпетентных клеток с гиперпродукцией цитокинов, провоцирующих спонтанное развитие генерализованного воспаления, что так же подтверждается клинической картиной. Наконец, фокальная инфекция в условиях локализации первичного очага в складках кожи из-за отсутствия там воздуха, вентиляции, солнечного света, постоянного травмирования, раздражения дезодорантами становится фактором, осложняющим первичные элементы.
Симптомы интертригинозного псориаза
Первичным элементом является атипичная папула, лишённая чешуек, гладкая, блестящая, немного возвышающаяся над поверхностью кожи, алая или бордовая с чёткими границами. Папулы имеют тенденцию к слиянию, образуя крупные очаги географических очертаний, эрозируются с образованием «оборки» из клеток оставшегося эпидермиса по периметру, начинают мокнуть. Присоединяется вторичная инфекция, в том числе – грибковая, появляется зуд, расчёсы корочки, болезненность, ощущение жара в очаге поражения. На воспаление реагируют близлежащие лимфоузлы.
Располагаются элементы (очаги) в складках кожи: за ушами, в подмышечных впадинах, под молочными железами, между пальцами рук и ног, в паху, межъягодичной области, складках половых органов. Такая локализация существенно нарушает качество жизни пациента. Особенно неблагоприятным развитие недуга считается при его внезапной трансформации в эритродермию. Генерализация процесса дала повод некоторым дерматологам считать интертригинозный псориаз системным дерматозом. Другие называют интертригинозный псориаз обратным, инверсным, оппозитным, то есть не подчиняющимся общим законам течения и лечения патологии. Объясняется же тяжесть течения заболевания и резистентность к проводимой терапии труднодоступностью первичного очага, а его самопроизвольная генерализация – ослаблением общего и местного иммунитета.
Диагностика и лечение интертригинозного псориаза
Клинические проявления атипичны, клиническая триада отсутствует (возможно сохранение симптома терминальной плёнки и кровотечения по типу «капель росы»). Диагноз ставят на основании данных гистологического исследования (гиперкератоз, инфильтрация в верхних слоях кожи). В неясных случаях проводят иммунологическое тестирование, включая поиск антигенов тканевой совместимости и ревматоидного фактора. Дифференцируют интертригинозный псориаз с кандидозом, эпидермофитией, рубромикозом.
Терапия интертригинозного псориаза комплексная. Прежде всего, такая форма болезни – повод обратиться к эндокринологу. Также необходима консультация дерматолога. Общая терапия включает соли кальция и магния в/в через день (курс – 15 инъекций), антигистамины, седативные средства, липотропные препараты в сочетании с красавкой, витамины (группы В, С, А, Е, Р), коферменты (аденозинмонофосфат). При присоединении вторичной инфекции применяют антибиотики в сочетании с противовирусными средствами. При тяжёлых формах используют цитостатики, иммуносупрессоры. Подключают гемодиализ, гемосорбцию, гемофильтрацию, плазмаферез.
Неосложнённые формы псориаза хорошо поддаются наружной терапии. Применяют салициловые мази, крем Унна. Эффективны кортикостероидные мази по индивидуальной программе под наблюдением врача. Они обладают антисептическим, антиаллергическим, противовоспалительным действием, снимают зуд. Показано УФО, ПУВА-терапия псориаза. Пациентам с интертригинозным псориазом необходимо тщательно выбирать дезодоранты (антиперспиранты), поскольку они могут спровоцировать появление новых высыпаний. Прогноз относительно благоприятный, в период обострения качество жизни существенно нарушается.
Источник
Нет у нас такой темы, а это важно для совместного поиска способов устранения неудобств, оптимизации лечения и методов профилактики осложнений, возникающих именно при этом виде псора. Давно хотела предложить тему, но наткнулась на одну мерзкую фразу в сети, мол эта атипичная локализация свойственна “неопрятным больным”, и подумала, что мало кто наверное захочет обозначить свою причастность к такому определению…
“Афтар, выпей йаду!” (с) Псор возникает не от грязи!!! К счастью, все остальные источники утверждают, что псориаз складок чаще свойственен детям, пожилым, полным и больным гипертонией и диабетом. Кстати, из-за последнего настоятельно советую всем страдающим именно этой формой псора срочно сдать кровь на сахар и вообще проконсультироваться у эндокринолога.
Итак, псориаз складок (интертригинозный псориаз) – это разновидность псора с атипичной локализацией псориатических элементов в крупных кожных складках, за ушами и иногда между пальцами. Помимо атипичной локализации при этой форме псора бляшки выглядят также нетипично: шелушение часто незначительное или отсутствует, очаги резко очерче¬ны, их поверхность гладкая, насыщенно-красного цвета, иногда слегка влажная. В глубине складок могут возникать трещины. Внешние проявления псориаза складок могут напоминать кандидоз, микоз, эпидермофитию, что сильно затрудняет диагностику.
Когда псор селится в кожных складках – паховых, подмышечных, межъягодичной, вообще в аногенитальной области, плюс у женщин под грудью и т.п. – это не только существенно осложняет и удлиняет процесс лечения и снижает его результативность, но и делает пораженные участки более болезненными и проблемными в силу следующих причин:
1. Влажность, отсутствие воздуха. Бляшки все время находятся в плохо вентилируемых местах с повышенной температурой и высокой влажностью. (Кстати, из-за влажности бляхи не покрываются традиционно сухими шелушавками, а выглядят просто воспаленными красными пятнами например, что некоторым эскулапам существенно затрудняет диагностику псора). Из-за влажности любые наружные средства, нанесенные на места поражений, очень быстро как-бы разбавляются местной влагой и неизвестно насколько эффективно действуют в этой ситуации да еще и при ограниченном доступе кислорода. Да и само нанесение наружных средств от псора в паховых складках и прилегающих территориях лобка и т.п. может быть существенно затруднено, если там присутствуют волосы. Лечение этих зон станет еще более муторным, чем лечение ВЧГ, ибо “там” “не дышит”.
2. Постоянное раздражение, микротравмы. В паховых складках, а у женщин еще под грудью места поражений постоянно раздражаются резиночками от нижнего белья. К тому же у многих подмышечные и паховые складки постоянно подвергаются бритью или депиляции воском, например, с возможными микротравмами. Как следствие – потертости, трещинки, ссадинки, микропорезы, Кёбнер в конце концов.
3. Вторичные инфекции и микозы. По причине условий, указанных в п.п.1 и 2 места поражения являются благоприятной средой для размножения вредоносных микроорганизмов и грибов, вследствие чего к псору может прибавиться скажем микоз или вторичная кожная инфекция, и опять же затруднить и диагностику и лечение.
4. Химия. Постоянное нанесение химии (антиперспирантов, дезодорантов и пр.) в подмышечных впадинах и химическая депиляция подмышек и зоны бикини. Если депиляция при помощи кремов, то это во-первых не всегда возможно (ибо вынести это жжение на бляшках мало кому под силу), а во-вторых химия возможно в какой-то степени нивелирует действие применяемых наружных препаратов от псора или попросту сама является провоцирующим фактором для кожи.
5. Отсутствие солнца. Пораженные места не бывают на солнце в повседневности, как лицо и руки летом на улице, и их весьма проблематично лечить солнцем даже на пляжах (не везде есть условия, чтоб загорала скажем аногенитальная область :unsure: ), да и в солярии не возможно осветить все складочки.
По причине всех вышеперечисленных сложностей, есть ряд рекомендаций, по уходу за пораженными участками, неплохо изложенных здесь например: https://www.daivonex.ru/default.aspx?parent=422
Но тему-то я завела для того, чтоб те, у кого эта форма, делились своим опытом решения этих почти интимных проблем, с учетом их особенности. Заранее всем спасибо.
Источник
Автор Королева Татьяна На чтение 7 мин. Просмотров 13.3k. Опубликовано 01.03.2016
Псориаз кожных складок – это хроническая патология, для которой характерно образование псориатических бляшек на разгибательных поверхностях суставов и в складках кожи. Предрасположенность к болезни передается по наследству (70% случаев).
Псориаз кожных складок (обратный псориаз, инверсивный псориаз, лат. psoriasis inversa ) – это хроническое неинфекционное кожное заболевание, которое характеризуется наличием изменений в складках кожи и на разгибательной поверхности суставов. Псориатические пятна в данном случае являются плоскими, глянцевыми, они почти лишены чешуек и могут сопровождаться непрерывной мацерацией кожи. Болезнь характеризуется тенденцией к рецидивам и осложнениям.
Локализация и распространенность
Чаще всего новообразования возникают в области подмышек, паха, ягодичных складок, а у женщин — под грудью. Иногда пятна появляются между пальцами рук, на обратной стороне колена и локтя, — то есть, там, где есть кожные складки. Болезнь поражает в основном пожилых людей (в возрасте от 50 до 70 лет).
Причины
Псориаз кожных складок связан как с генетическими факторами, так и с влиянием окружающей среды. Ученые подсчитали, что в случае, если оба родителя страдают этим заболеванием, вероятность его возникновения у ребенка составляет более 70%.
Помимо наследственности, есть следующие причины псориаза:
- иммунные нарушения;
- стресс;
- длительный приём стероидов;
- инфекции;
- неконтролируемый приём противовоспалительных препаратов, антидепрессантов, некоторых антибиотиков и бета-блокаторов;
- длительный контакт с прямыми солнечными лучами;
- низкий уровень кальция в крови;
- злоупотребление алкоголем и сигаретами.
Рецидив недуга происходит осенью и весной.
Симптомы
Псориатические поражения расположены в складках кожи:
- область подмышек;
- ягодичная складка;
- пупок;
- складки под грудью;
- зона вокруг половых органов.
Изменения имеют ярко-красный цвет с хорошо очерченными краями. Их поверхность гладкая и блестящая. Участки кожи, пораженные псориазом, имеют повышенную чувствительность. На первых стадиях присутствует раздражение кожи, в запущенных формах каждое движение и тактильный контакт причиняет пациенту боль. Псориатические пятна могут сопровождаться повышенным потоотделением или выделением сыворотки. Эти изменения вызывают болезненность и зуд.
Обратный псориаз
Характерная черта обратного псориаза – это отсутствие типичных чешуек на коже. Пятна не выступают над поверхностью кожи и не шелушатся.
Диагностика
Диагностика основывается на беседе с пациентом, а также изучении кожи на предмет наличия характерных повреждений. Болезнь необходимо дифференцировать от кандидоза, эпидемофитии и микоза. Для этого могут потребоваться анализы на соскоб эпидермиса.
Статья в тему: Кандидоз кожных складок
Лечение
Лечение псориаза кожных складок крайне сложное из-за чувствительности зон, на которые распространяются патологические изменения.
Фармакотерапия
Врач назначает комплекс препаратов для внешнего и внутреннего применения.
- Мази с кортикостероидами (Флуцинар, Триамциналон, Цинакорт) – быстро снимают воспаление и улучшают общее состояние пациента. К сожалению, такие препараты производят ряд побочных эффектов, поэтому их нельзя использовать долго. Предпочтительно выбирать мази, которые оказывают не только антибактериальное, но и противогрибковое действие (Лоринден, Белосалик), так как в кожных складках часто развивается грибковая инфекция.
- Аналоги витамина D (кальципотриол, кальцитриол). Это новая методика в лечении данной проблемы. Препараты доступны в виде мазей, их эффективность сравнима с действием сильных стероидных средств, но при этом такая терапия не вызывает побочных эффектов.
- Мази с такролимусом (Элидел, Протопик) – подавляют работу клеток иммунной системы, за счет чего уменьшается воспалительный процесс.
- Обработка подсушивающими средствами.
- Оральные препараты (ретиноиды, метотрексат, гидроксимочевина, кетоконазол, сульфасалазин), — назначаются только в случае, если псориатические изменения устойчивы к другим методам лечения.
- Имейте в виду, что процесс лечения будет длительным и тяжелым. Он требует постоянного сотрудничества пациента врачом (информирование обо всех изменениях, осложнениях и пр.). Только после устранения факторов, провоцирующих инверсивный псориаз, можно продлить периоды ремиссии.
Диета
Рацион для пациента разрабатывает дерматологом. Однако, есть несколько общих рекомендаций.
- Благоприятное влияние оказывают цитрусовые, виноград и чеснок.
- Больным рекомендуется избегать тяжело перевариваемых продуктов, специй, шоколадных изделий.
- Из мясных продуктов наиболее предпочтительна телятина.
- Целесообразно употреблять в пищу продукты, богатые витамином B 2 . Источниками этого витамина являются белокочанная капуста, горох, сырая морковь, клубника, вишня, огурцы и свежая рыба.
- Важным компонентом диеты при псориазе являются продукты, богатые омега-3 (рыба и морепродукты).
Важно знать: у каждого пациента есть индивидуальный набор продуктов, которые вызывают обострение или рецидив болезни. Вы должны выявить эти провоцирующие факторы и устранить их из рациона.
Народные средства
Домашний уход народными средствами поможет снизить интенсивность симптомов, снять воспаление и зуд, сократить период обострения и продлить ремиссию.
Восточный рецепт
Восточная медицина (аюрведическая и китайская) предлагает смазывать пораженные места особым маслом, приготовленным по такому рецепту:
- 50 мл масла жожоба;
- столовая ложка измельченной коры дерева нима;
- столовая ложка семян тмина;
- столовая ложка травы лопуха.
Тмин и лопух смешайте с маслом и дайте постоять в течение 2-х недель в тёплом и тёмном месте. По истечении этого времени добавьте измельченную кору дерева нима и снова все тщательно перемешайте. Смазывайте складки кожи 2 раза в день.
Настой дымянки аптечной
Две чайные ложки травы дымянки аптечной заварите в ½ стакана кипятка, накройте и настаивайте в течение 10 минут. Пейте это снадобье 2 раза в день. Дымянка – традиционное растение, используемое для детоксикации организма, особенно в случае дерматологических заболеваний. Этим настоем можно также пропитать марлю и сделать компресс на пораженные места.
Травяной лосьон
Смешайте по столовой ложки листьев щавеля курчавого, подмаренника и табака садового. Залейте стаканом кипятка и настаивайте 30 минут. После охлаждения добавьте 5 капель эфирного масла лаванды. Тампоном, смоченным в этом настое, необходимо промывать псориатические пятна.
Дегтярная мазь
Дегтярная мазь улучшает состояние эпидермиса и заживляет все повреждения. В идеале, если средство будет изготовлено из соснового дегтя.
Ванны
Хорошие результаты приносят ванны с солями Мертвого моря, с добавлением перекиси водорода или овсяных хлопьев. При сильном зуде добавьте в воду для купания стакан молока и 2 стакана оливкового масла.
Прогноз и осложнения
К сожалению, обратный псориаз является неизлечимым заболеванием. Единственная цель традиционной и народной медицины – добиться ремиссии и продлить этот период.
Поражения кожных складок особенно сложно поддаются лечению, так как эти зоны подвержены постоянной влаге, трению, грибковой инфекции. Однако, при грамотном подходе есть шанс добиться положительного эффекта.
Осложнения могут быть связаны с применением кортикостероидов и оральных препаратов (ретиноидов, белка эфализумаба). Кортикостероиды могут спровоцировать пигментацию и атопические изменения кожи, а при всасывании в кровь – системные нарушения (гормональные сбои, аритмию, тошноту). При использовании оральных препаратов появляются гриппоподобные симптомы (повышение температуры, ломота в мышцах и суставах, головная боль).
Профилактика
Лица, которые имеют близких родственников, страдающих от псориаза, а также пациенты в стадии ремиссии должны обязательно использовать профилактические меры.
- Тщательно промывайте складки под грудью, пупок и область подмышек мягкими гелями для душа.
- Регулярно питайте кожу качественной гиппоалергенной косметикой без содержания спирта.
- Защищайте себя от царапин, ссадин, порезов.
- Для того чтобы иммунная система работала правильно, вы должны предоставить ей все витамины и минералы. Они находятся в фруктах и овощах, а также растительных жирах.
- Вовремя лечите все инфекционные заболевания, а также кариес.
- Каждый день гуляйте на свежем воздухе минимум полчаса. Одевайтесь по погоде, избегая переохлаждения и перегревания организма.
- Во время пребывания на солнце используйте кремы с УФ-фильтром.
- Боритесь со стрессом. Долгосрочная секреция кортизола приводит к повышению активности клеток, продуцирующих воспалительных вещества. Чтобы уменьшить нервное перенапряжение, используйте йогу, медитацию или другие методы релаксации.
- Позаботьтесь о здоровом сне (7-8 часов). Недосыпания разрушают защитную систему организма и усиливают воспалительный процесс в эпидермисе.
- Носите удобную одежду. Лучше всего использовать хлопок или другие тонкие дышащие ткани. Избегайте шерстяной одежды, не одевайте влажное белье на голое тело.
- Курение и злоупотребление алкоголем оказывает огромное влияние на псориаз. Избавьтесь от этих вредных привычек.
Фото
Псориаз ягодичной складкиОбратный псориаз в области подмышекПсориаз в складке на животе
Источник
