Псориаз ребенок история болезни
Псориаз у детей — это хроническое воспалительное заболевание кожи, которое имеет мультифакториальную природу, характеризуется нарушением процессов кератинизации в эпидермисе. Патология проявляется розово-красными бляшками, папулами, покрытыми серебристо-белыми чешуйками. Реже наблюдаются пустулезные высыпания, псориатическое поражение ногтей, суставов. Для диагностики достаточно клинической оценки симптомов, реже проводятся биопсия высыпаний, иммунологическое и биохимическое исследование крови. Лечение псориаза включает местные препараты (топические стероиды, аналоги витамина D, ретиноиды) и системную иммуносупрессивную терапию.
Общие сведения
Псориаз составляет от 8% до 15% от всех случаев хронических заболеваний кожи в детской дерматологии. Частота встречаемости дерматоза растет от 0,2% у младенцев до 1,2% среди подростков. Девочки болеют в 2 раза чаще мальчиков. Примерно 25% случаев псориаза начинается до 16-летнего возраста, что обуславливает высокую значимость болезни в педиатрии. Повышенный интерес врачей к псориазу вызван ростом заболеваемости, учащением тяжелых форм, негативным влиянием кожных элементов на психоэмоциональное состояние ребенка.
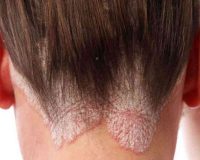
Псориаз у детей
Причины
Псориаз относят к мультифакториальным заболеваниям — на его развитие влияет несколько факторов, но точная этиология пока не установлена. Большинство случаев болезни у детей связано с наследственными причинами и наличием в генотипе специфических HLA-антигенов. Псориаз обладает полигенным типом наследования. Проявлению дерматоза у пациентов с предрасположенностью к патологии способствует ряд факторов риска:
- Инфекции. Заражение гемолитическим стрептококком и воздействие его токсинов на иммунную систему является основным провоцирующим звеном патогенеза в детском возрасте. Зачастую псориатические поражения возникают спустя несколько недель после стрептококкового тонзиллита.
- Психоэмоциональные нарушения. Доказанными факторами риска являются стрессы и длительное умственное напряжение, что особенно характерно для учеников средней и старшей школы. Вызывать обострение болезни могут как кратковременные сильные потрясения, так и длительные стрессовые ситуации, например, при нездоровой психологической обстановке в семье, постоянном буллинге.
- Медикаменты. Провоцировать дерматоз может длительное лечение нестероидными противовоспалительными средствами, антибиотиками из группы тетрациклинов, препаратами лития и золота. Крайне редко псориатические изменения встречаются на фоне приема стероидных лекарств, изменяющих иммунную реактивность и течение воспалительных процессов.
- Травмы кожи. У предрасположенных детей поверхностные повреждения кожных покровов вызывают изоморфную реакцию — появление типичных псориатических бляшек в месте травмы. Такой симптом называют феноменом Кебнера.
- Дисфункция иммунной системы. Клиницистами доказана коморбидность псориаза с болезнью Крона и другими аутоиммунными заболеваниями. Повышенный риск дерматоза у таких детей связан с общими механизмами развития патологий, тяжелыми системными нарушениями иммунного ответа организма.
Патогенез
В механизме развития псориаза большую роль играют системные иммунные расстройства. В организме ребенка нарушается соотношение В- и Т-лимфоцитов, изменяется их способность к контактной сенсибилизации и адекватному реагированию на раздражители. Отмечается повышение показателей иммуноглобулинов A, G, E при снижении уровня IgM. В крови накапливаются антитела к клеткам рогового и зернистого слоев эпидермиса, в области псориатических элементов откладываются иммунные комплексы.
Существует другая гипотеза патогенеза, которая в основу развития заболевания ставит первичные патологии кожи без участия иммунологических реакций. Ее сторонники объясняют образование бляшек нарушенными процессами созревания и дифференцировки клеток эпидермиса, их избыточной пролиферацией, патологическими механизмами кератинизации. Агрессия Т-лимфоцитов в этом случае представляется как вторичная реакция на поражение кожи.
Классификация
У детей, как правило, встречаются типичные формы заболевания: каплевидная (44%), аногенитальная (13%), бляшечная (5%). Среди атипичных форм дерматоза преобладает пустулезная (10-15%). К редким случаям в педиатрической практике относят псориатический артрит, удельный вес которого составляет не более 1%. Чтобы оценить динамику и назначить адекватное лечение, в практической дерматологии используют классификацию псориаза на 3 стадии:
- Прогрессирующая. На этом этапе активно образуются новые бляшки, расширяются границы старых элементов, формируется заметный воспалительный венчик вокруг шелушащихся очагов. При обследовании присутствует классическая псориатическая триада.
- Стационарная. Новые псориатические бляшки не появляются, вокруг старых очагов исчезает гиперемированный воспалительный венчик. О средней активности процесса свидетельствует отсутствие феномена Кебнера.
- Регрессирующая. Патологические кожные элементы уплощаются и бледнеют, шелушение уменьшается или прекращается. Характерный признак — образование депигментированного венчика Воронова вокруг заживающих бляшек.
Симптомы псориаза у детей
Каплевидная форма псориаза проявляется небольшими (до 1 см) плоскими пятнами и папулами, возвышающимися над поверхностью кожи. Клинически они напоминают вирусную экзантему, что затрудняет постановку диагноза и лечение на раннем этапе. Высыпания зудят, поэтому ребенок расчесывает кожу даже до крови. Зуд и дискомфорт — типичные признаки псориаза у детей, поскольку у взрослых появление бляшек редко сопровождается субъективными симптомами.
В грудном и раннем возрасте у детей часто отмечается поражение аногенитальной области, которое выглядит как крупное красное пятно в зоне промежности и межъягодичной складке. Постоянное раздражение калом и мочой способствует мокнутию, зуду и болезненности. Ребенок становится беспокойным, постоянно хнычет, плохо спит. Постепенно на туловище и конечностях появляются небольшие округлые пятна.
Для вульгарного (бляшечного) псориаза характерно формирование классических элементов: ограниченные бляшки и папулы розового цвета, которые покрыты чешуйками. Типичные локализации дерматоза у детей включают лицо и волосистую часть головы, низ живота и промежность, крупные складки кожи и подмышечные впадины. Патогномоничный признак псориаза у маленьких детей — «географический язык» с чередованием участков ярко-красного и бледно-розового цвета.
При пустулезном псориазе на покрасневшей коже заметны отдельные гнойнички с мутным содержимым. Пустулы расположены по периметру псориатической бляшки (кольцевидная форма) либо покрывают всю поверхность тела (генерализованный вариант). У подростков бывает ладонно-подошвенная локализация глубоких пустул, чередующихся с очагами интенсивного шелушения.
Осложнения
Если вовремя не начать лечение болезни, есть вероятность возникновения псориатической эритродермии — тотального воспаления и шелушения кожи, сопровождающегося отслойкой эпидермиса. При этом ребенок испытывает сильные боли и мучительный зуд. Осложнение чревато бактериальной инфекцией и сепсисом, особенно у детей раннего возраста с недостаточно активной иммунной системой. Второе по частоте негативное последствие — артропатии, выявляемые у 1% больных.
Серьезная проблема — психологический дискомфорт и стыд, вызванные наличием бляшек, особенно при их локализации на лице и открытых участках тела. Дети наиболее тяжело переживают дефекты на коже, что приводит к затруднениям в социальной адаптации, замкнутости, отсутствию друзей. В будущем существует высокий риск развития депрессий и социофобии — около 71% пациентов сообщают, что псориатические проявления значительно ухудшают качество жизни.
Диагностика
Для выявления типичных форм псориаза достаточно клинического обследования ребенка. Врач осматривает все тело, включая интимную область и кожу волосистой части головы. При осмотре детский дерматолог обнаруживает шелушащиеся бляшки или пятна, при поскабливании элементов определяют псориатическую триаду (стеариновое пятно, терминальную пленку и «кровавую росу»). При затруднениях в диагностике, чтобы выбрать правильное лечение, применяют дополнительные исследования:
- Биопсия кожи. При изучении образцов под микроскопом виден выраженный акантоз эпидермиса, нарушение процессов ороговения, изменения гистологической структуры дермы. В стадии прогрессирования наблюдаются скопления лейкоцитов (микроабсцессы Мунро), инфильтраты из гистиоцитов и лимфоцитов.
- Анализы крови. В показателях гемограммы обнаруживают повышение СОЭ и незначительный лейкоцитоз, что типично для обострения псориаза. При биохимическом исследовании отмечается рост острофазовых показателей, иногда увеличивается уровень ревматоидного фактора.
- Иммунограмма. Исследование проводится для оценки иммунного статуса организма, исключения сопутствующих патологий. Врачи смотрят на количество и соотношение разных классов иммуноглобулинов, изучают показатели Т-лимфоцитов и В-лимфоцитов.
- Консультации специалистов. При псориатическом поражении суставов требуется осмотр детского ревматолога, УЗ-диагностика опорно-двигательного аппарата. При наличии показаний к обследованию привлекаются аллерголог-иммунолог, эндокринолог.
Лечение псориаза у детей
Консервативная терапия
Лечение неосложненных вариантов псориаза у детей, когда на коже присутствует небольшое число бляшек, ограничивается местными препаратами. Симптоматическая терапия эффективна у 80% пациентов. Чаще всего назначаются мази и кремы с топическими кортикостероидами, которые купируют воспалительный процесс, уменьшают гиперемию и шелушение, способствуют заживлению элементов. Местные гормональные средства не всасываются и не представляют опасности для детей.
Для устранения симптомов используют аналоги витамина Д, активированный перитион цинка, ретиноиды. Лечение псориатического процесса может включать мази с кератолитиками и ранозаживляющими компонентами, чтобы ускорить регресс очагов и очистить кожу от неэстетичных элементов сыпи. Дерматолог подбирает гипоаллергенные средства для ежедневного ухода за кожей ребенка, которые не будут провоцировать обострения.
Базовая системная терапия проводится в исключительных случаях, когда лечение местными средствами не позволяет в достаточной мере контролировать заболевание. Детям подбирают индивидуальный курс иммуносупрессоров (системные кортикостероиды, цитостатики). Для уменьшения кожных псориатических проявлений у больных старше 5 лет применяется физиотерапия — узкоспектральное УФБ и направленная фототерапия.
Экспериментальное лечение
В последние годы активно разрабатываются методы иммунобиологической терапии, которые были бы безопасны для ребенка и давали результат, сопоставимый с системными иммуносупрессорами. В практике дерматологии ограниченно применяется лечение биологическими препаратами, созданными генно-инженерным методом. Это моноклональные антитела, которые целенаправленно подавляют иммунное воспаление и снижают частоту рецидивов.
Прогноз и профилактика
Псориаз относится к хроническим дерматозам, но у ряда детей в процессе роста и полового созревания наступает самостоятельное излечение и пожизненная ремиссия. В остальных случаях базовое лечение позволяет контролировать симптомы и предупреждать рецидивы, что улучшает качество жизни больных. Первичная профилактика псориаза не разработана из-за отсутствия четких этиологических факторов болезни.
Источник
[17,6 ] . . 2008 . …: : 60 . : . : : , : 17 2001 . , , , . . , , , , , , . ANAMNESISVITAE. , 2- . . , , , . , 67 . . – , . . 17 20 . 1963 1967 1980 84 . , 100 . . . , . , , . . . 70 . 83 . , 82 . STATUSPRAESENS. 1. . , . . . . – 170 . – 77 . , . . 36,6. 2. . , , , , . . – , . . . . . . . – , , . , , , . 3. . , , , , , – , , , , . , , , . . 4. – . . . . . . , . , , . , , . . , . . . 5. . , . , . . , – 20/., . , . , ; , . . ; ; . 6. – . , , . 60 /. 130/90 … . V , – 2 , . . . 72 . 2 . I , II – . , . , , . 7. . . , . , , . , . , . 1064 . 1988 : , . 1990 , . , , . . . . . , – . – , , . . . . . . . . . . . 8. . , , , . . , . . . . . . . 9. . , . . 10. . , . . , , . . ANAMNESISMORBI. 1986 , , . , . 1988 . 1988 , “” , , . 1988 , , . , . , , . , , , . 1988 , (, ) , . , , . 1988 . 6 , 89 , , . , , . 1989 , 1,5 . 2 2 . . , , . (), , , , , . STATUSLOCALIS. , . , , . – . – , , , . . 10 , , , . , , . . – . , , , . , . : ” “ , . . 20.11.01. 9,45 10 / 70,64 % 20,22 % 5,70 % 2,63 % 0,81 % 4,175 10 / Hb 130,4 / Ht 39,46 % MCV 94,40 fL MCH 31,23 pg MCHC RDW 364,9 10 / 0,93 31 / 20.11.01. 13 / 22 / 30 / . 7,1 / 3,6 / 108 / . 1,0 / . 0,1 , 20.11.01. . 20.11.01. 150 – 8,0 – 1022 – – – – – 0 – 1 ; 60 1 3 5 ; 30 – . , , , . : 1. , ( ), , . 2. . 3. . . , , , . 1. . : – ; – ; – . , : – ; – , ; – ” “. , : – ; – ; – ; – – ; – ; – . 2. . . , : – ; – ; – ; – . , : – – ; – ; – (RW). 3. . , . , , , . . , , . 4. , : – , ; – ( ); – . . : , , , . : 1. , , . 2. : ; (45 ); (15 ), . 3. Status localis: ; .; , ; . 4. , . 5. : . 6. Anamnesis morbi: , , . 1, 2 3 . 6 . 4 , . 5, 2 . . 1. , , . . 2. 2 . 3. , . 4. : – , , . : Rp.: Vitrum N 130 D.S.: 1 . – ( 1 ) : Rp.: Tabulletas Tavegyli N 30 D.S.: 1 2 . – , , , () : Rp.: Sol. Seduxseni 2,0 D.t.d. N 5 in ampullis. S.: 1 / . – , , – , : 2 3 , 10 / 5 . / 2 . Rp.: Essentiale forte N 200 D.S.: 2 3 . Rp.: Sol. Essentiale N 5 ml D.t.d. N 10 in ampullis. S.: 5 / 10 . 5. , .. : . 6. : , : , , , – . ( ) . , . , . , . (3-5%). , , , , ( , , ). , , .. . , : Rp.: Afloderm 0,05 % – 20,0 D.t.d. N 3 S.: 2-3 . (“”, “”, “”), . Rp.: Unguentum Flucinar 15,0 D.t.d. N 2. S.: 2 . , . , ; . , , (, ), , . . * .., .. . .- .:, 1980,- 288. * .., .. .: , , .- , 1992,- 32 . * .., ..- : .- , 1992,- 20 . * .. .- , 1933,- 518 . * . / . .., …- .:, 1989,- 672 . * . 4- .- .2 / . …- .:, 1995,- 544 . * .., .. . : , 1996,- 495 . * . / . …- .: , : “”, 1995,- 704 . * .. . . 8-, . .- .: , 1977, . I, II. * .., .., .. (, , ).- : , 1991.- 184 . * .. .: – .- , 1988.- 40 . * : /.., .., .., …- .: , 1990,- 125 . * .. .- .:,1980,- 552 . * .. . /.., .., .., …- , 1982,- 38 . [17,6 ] |
Источник
: ..
: ..
x, 28 .
: , ,
, .
: 1 III
..
: 1 – 8/IV 1998 .
: 23/IV 1998 .( )
– 1998
.
I.
…: x
: 28 .
: .
: .
: .
: .
: , .
: .
: 31 1998 .
II.
, , ,
,
.
, ,
.
III. ANAMNESIS MORBI
19 . ,
1989
,
, .
.
,
, .
, ,
. .
, ‘ ‘
, ,
,
.
, – ,
. ,
.
,
,
. .
, –
.
1995 .
,
. ,
.
– .
,
,
. , .
‘ ,
‘. 31/III 1998.
:
, , 1, . .
IV. ANAMNESIS VITAE
, 1- .
. ,
. .
. ,
.
. . –
, .
. , .
: , .
, .
, .
.
: .
.
V. STATUS PRAESENS
1. .
, .
. . .
– 176 . – 68 . – 90% – .
, .
. 36,6.
2. .
, ,
, ,
. .
– , .
1 .
. .
.
.
. .
, , , .
. , –
, , ,
.
– , , .
, – 10 ., – 1 .,
, . –
. , ,
, .
3. .
, , ,
, , – ,
, , ,
. ,
, , , –
1 . .
4. – .
.
. .
.
. ,
.
, ,
. , ,
. .
, . ,
.
.
.
5. .
, .
, . .
, – 20/., .
, .
, ;
,
.
.
; ;
.
6. – .
, , .
72 /. 120/85 …
.
V , – 2 ,
. .
.
2 . I
, II – . ,
. , ,
.
7. .
. ,
. , , , .
.
, , . .
. .
.
, – .
– , ,
. .
.
. .
.
:
– – 2 ,
, ; , ;
; .
– – 2,5 ,
, ; , ;
; .
– –
3 , , ; ,
; ; .
– –
2,5 , , ;
, ; ; .
– – 3
, ; , ;
; .
: 10, 9, 8 .
0,5 , , ,
. , .
. .
. : – 8 ,
– 4 .
8. .
, ,
, . . ,
. . .
.
. .
.
9. .
,
.
.
10. .
, . .
, , , .
.
.
, , .
.
.
VI. STATUS LOCALIS
, . ,
,
– . –
.
, , ,
,
.
– , 0,5 ,
– , , .
, ,
, .
,
, ,
.
10 , – , ,
. ,
, .
. . ,
, , .
, -,
.
( ) .
, ,
. ,
( “”). .
:
1. .
2.
( ” “, ” “, “
“).
3. ,
.
VII.
1. 1/IV 98.
– 140 /
– 6,5 /
– 2%
– 1%
– 66%
– 27%
– 4%
– 4 /
: .
2. RW 1/IV 98.
.
3. 1/IV 98.
–
– 1015
–
–
– 3-4
–
+
+
: .
4. 1/IV 98.
.
VIII.
, , ,
.
:
1. ,
(
),
.
2. .
3. “”.
4.
– .
5. .
6. , .
IX.
,
.
1. :
– ;
– ;
– .
, :
–
;
– ,
;
– ;
– : “
“, ” “, ” “.
, :
– ;
– ;
– ;
– ( );
– – ;
– ;
– .
2.
.
, :
–
;
– ;
– ;
– .
, :
– – ;
– ;
– (RW).
X.
:
, , , .
:
1. ,
, ,
, ;
, , .
2.
– ,
( ).
3. :
” “, ” “, “
“.
4.
– ( ).
5.
,
:
– -,
;
– , ,
, ;
– , ,
.
6. ,
– .
XI.
– ,
.
, ,
,
.
(, , ,
).
, ,
,
.
,
,
.
, , ,
, ,
,
( HLA).
, ,
. ,
,
:
-;
;
“”. ,
,
: ,
;
; ;
, .
– . , ,
, , , ,
. ,
, .
,
. , ,
.
,
,
–
.
,
.
.
–
. ..
,
,
. ,
, ,
–
.
.
. , :
.
.
, ,
,
,
.
,
(- ).
,
. ,
.
– .
XII.
,
. ,
,
, .
.
,
, .
. .
, , , ,
, , ,
.
, ,
.
.
” ”
.
” ”
,
, ” “
– ,
.
–
,
.
XIII.
– .
,
.
,
, ,
.
,
, .
.
1. (Calcii chloridum).
. , ,
. .
, ,
.
,
.
Rp. Sol. Calcii chloridi 10% – 10 ml
D.t.d. N. 10 in amp.
S. 10 .
2. ( C, Acidum ascorbinicum).
.
– ,
,
.
Rp. Sol. Acidi ascorbinici 5% – 1 ml
D.t.d. N. 20 in amp.
S. 1 1 .
3. ( B1, Thiamini chloridum).
, ,
.
.
, .
Rp. Thiamini chloridi – 0,01
D.t.d N. 20 in tabul.
S. 1 2 .
4. ( B12, Cyanocobalaminum).
.
, ,
, .
. .
Rp. Sol. Cyanocobalamini 0,02% – 1 ml
D.t.d. N. 10 in amp.
S. 1 .
5. (Papavreini hydrochloridum).
.
,
. .
Rp. Tab. Papaverini hydrochloridi 0,04 N.20
D.S. 1 3 .
6. (Dimedrolum).
.
,
, , .
-,
,
. ,
, ,
. .
Rp. Tab. Dimedroli 0,05 N.10
D.S. 1 2 .
7. (, Indometacin).
.
.
. .
Rp. Indometacini – 0,025
D.t.d. N.20 in capsulis.
S. 1 2 .
, , , .
,
, .
,
. ,
;
.
, , (,
),
, .
.
,
: ,
, , –
. (
) .
,
. ,
. ,
.
.
:
– .
.
,
.
– .
.
, – .
Rp.: Acidi salicylici – 2.0
Sulfuris praecipitati – 2.0
Lanolini ad 100.0
M.f. unguentum.
D.S. (2%- ).
(3-5%). ,
,
,
,
( , , ).
,
.
(“”, “”, “”),
.
XIV. ( )
1/IV 98.
1. – 60/
– 20/
36,6
2. .
, , ,
,
; ,
.
. – –
; – .
.
.
3. .
– : –
.
– Sol. Calcii chloridi 10% 10 .
– Sol. Acidi ascorbinici 5% 1 .
– Thiamini chloridi 1 2 .
– Sol. Cyanocobalamini 0,02% 1 .
– Papaverini hydrochloridi 1 3 .
– Dimedroli 1 2 .
– Indometacini 1 2 .
– 2%- 2 .
2/IV 98.
1. – 68/
– 22/
36,4
2. .
. .
, – .
.
3. .
3/IV 98.
1. – 72/
– 20/
36,7
2. .
. .
, – .
.
3. .
6/IV 98.
1. – 68/
– 20/
36,8
2. .
. .
.
.
.
3. .
7/IV 98.
1. – 76/
– 24/
36,5
2. .
. . –
. .
3. .
8/IV 98.
1. – 72/
– 20/
36,7
2. .
, . .
. , ,
.
.
3. .
XV.
.
,
– .
, – ,
– , “” .
–
.
.
,
, .
2 .
– ,
.
XVI.
, –
, .
–
, .
, .
2 .
– ,
.
XVII.
x, 28 ,
31 1998
, .
,
, ,
, ,
, , .
,
–
, , .
– .
.
“”.
:
(: ), (:
), RW (
).
: –
; 10% 10
; 5% 1 ;
1 1 2 ; 12 0,02%
1 ; 1 3 ;
1 2 ; 1 2 ;
– 2%- 2 .
.
: ,
, ,
, ,
.
:
1. –
.
2. .
3. .
4. , “”.
5. .
6. – , .
.
XVIII.
* .., ..
.:
, , .-
, 1992,- 32 .
* .., ..- :
.- , 1992,- 20
.
* .
/ . .., …- .:,
1989,- 672 .
* . 4- .-
.2 / . …- .:, 1995,- 544 .
* .. . . 13-, .-
: “”, 1998, . I, II.
* .., .., .. (,
, ).- : , 1991.- 184 .
* ..
.: –
.- , 1988.- 40
.
* : /..,
.., .., …- .: ,
1990,- 125 .
* .. .- .: ,1995,-
464 .
* .. .
/.., .., .., …-
, 1982,- 38 .
XIX.
22 1998 .
Источник
