Причины возникновения розового лишая у человека
Над статьей доктора
Агапова Сергея Анатольевича
работали
литературный редактор
Маргарита Тихонова,
научный редактор
Сергей Федосов
Дата публикации 16 ноября 2018Обновлено 23 июля 2019
Определение болезни. Причины заболевания
Розовый лишай (питириаз розовый, Жибера болезнь, розеола шелушащаяся, pityriasis rosea) — острый воспалительный доброкачественный самостоятельно разрешающийся дерматоз, характеризующийся высыпанием шелушащихся бляшек и папул.

В целом заболевание распространено среди населения и составляет от 0,39%[1] до 4,8%[2] пациентов дерматологических клиник. Оно наблюдается у людей всех возрастных групп, хотя чаще встречается у лиц в возрасте 10-35 лет и редко возникает у младенцев и пожилых людей. Самому младшему пациенту, о котором сообщалось в литературе, было три месяца, а самому старшему — 85 лет.[3]
Розовый лишай встречается у женщин несколько чаще, чем у мужчин, в соотношении 2:1 или 3:2. Большинство случаев приходится на весенний и зимний периоды.[4]
Причина возникновения заболевания до сих пор точно не установлена. Были предложены многочисленные гипотезы как об этиологической роли различных инфекций, таких как вирусы, бактерии и спирохеты, так и о неинфекционных причинах — атопии (аллергическая природа заболевания) и аутоиммунный механизм.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы розового лишая
Классическая форма заболевания
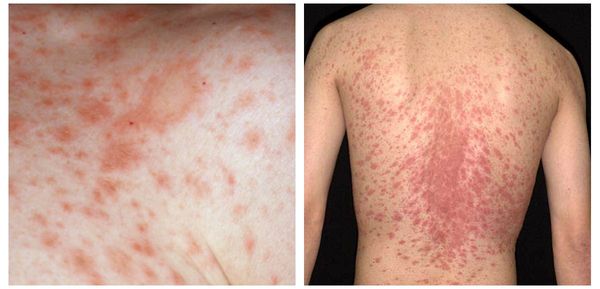
Симптомами классической формы розового лишая являются:[4]
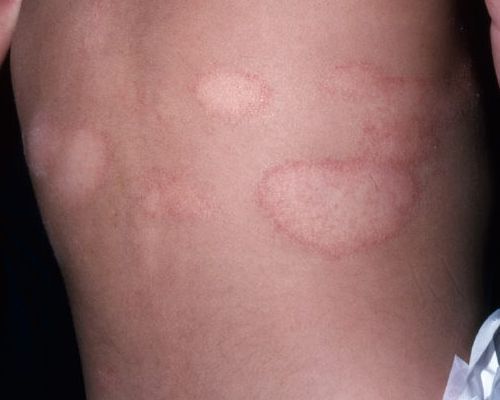
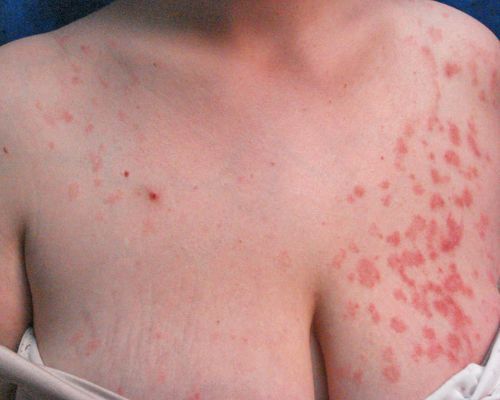
- Материнская бляшка — одиночное крупное плоское овальное пятно размером от 2 до 5 см розового или красного цвета с чёткими границами, покрытое тонкими чешуйками в центре и “воротничком” из более крупных чешуек по периферии, что придаёт ей кольцеобразный вид. Наиболее типичная локализация — шея, туловище, реже конечности. Является первоначальным симптомом заболевания.
- “Рождественская ель” — высыпания в виде мелких (от 0,5 до 2 см) многочисленных шелушащихся папул и бляшек продолговатой овальной формы розового цвета с “воротничком” из чешуек серого окраса, располагающихся по линиям натяжения кожи Лангера, что придает им при локализации в области груди или спины вид веток дерева. Эта сыпь возникает спустя несколько дней (реже недель) после появления материнской бляшки.
- Зуд — не является обязательным симптомом заболевания и встречается примерно у четверти пациентов.
Атипичные формы заболевания
Атипичные варианты розового лишая встречаются примерно в 20% случаев.[5] Нехарактерность проявляется в морфологии элементов сыпи, её размерах и локализации.[4] Некоторые авторы считают, что дети с атопическим дерматитом более предрасположены к атипичным вариантам розового лишая, чем взрослые.
Везикулярный розовый лишай — генерализованное высыпание везикул (пузырьков) диаметром 2-6 мм, часто образующих “розетки” и сопровождающихся сильным зудом. Чаще всего встречается у детей и подростков и может локализоваться в области волосистой части головы, ладоней и подошв.[6]
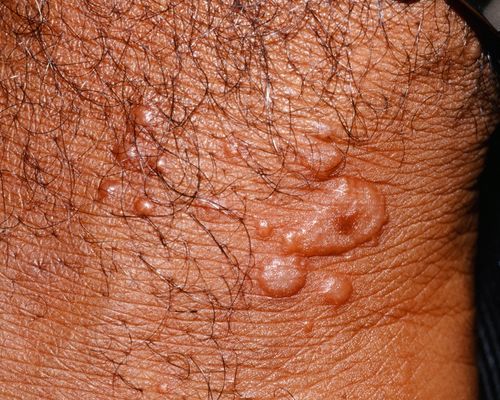
Геморрагический розовый лишай характеризуется высыпанием элементов в виде пурпуры, которое возникает на коже и, довольно часто, на слизистой оболочке полости рта.[7]
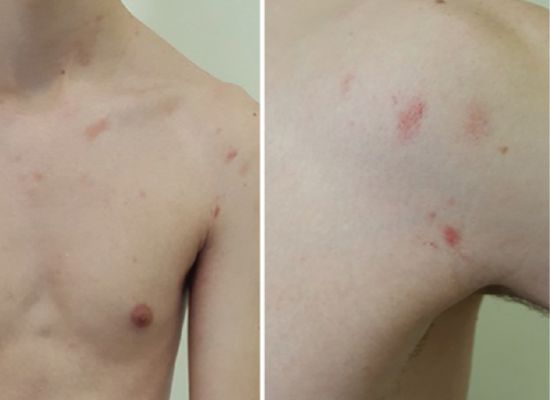
Уртикарный розовый лишай представляет собой поражения в виде волдырей, что придаёт ему сходство с крапивницей. Такой тип заболевания сопровождается интенсивным зудом.[7]
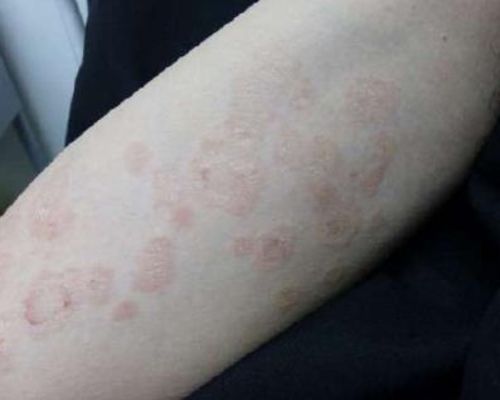
Папулёзный розовый лишай — редкая форма заболевания, которая чаще встречается у маленьких детей и беременных женщин. Проявляется высыпаниями нескольких мелких папул размером 1-2 мм, которые могут присутствовать наряду с классическими пятнами и бляшками.[8]
Розовый лишай, подобный мультиформной эритеме – при данном типе заболевания наряду с классическими симптомами отмечаются мишеневидные очаги.[9]

Фолликулярный розовый лишай характеризуется высыпанием сгруппированных в округлые бляшки фолликулярных папул. Часто они возникают наряду с классическими поражениями.[7]
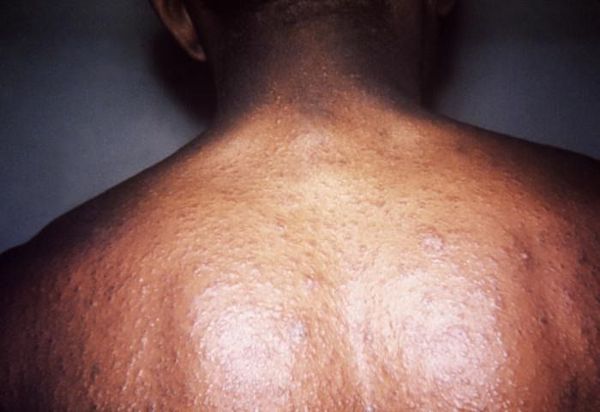
Гигантский розовый лишай Дарье представляет собой бляшки очень большого размера от 5 см до 7 см, при этом отдельные очаги могут достигать размера ладони пациента.[11]
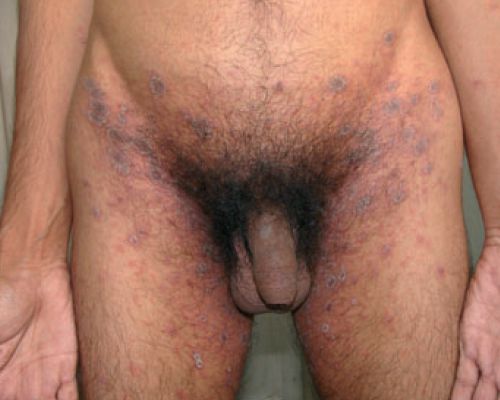
Кольцевидный окаймлённый розовый лишай Видаля локализуется преимущественно в подмышечной и паховой областях и характеризуется крупными кольцеобразными высыпаниями.[12]
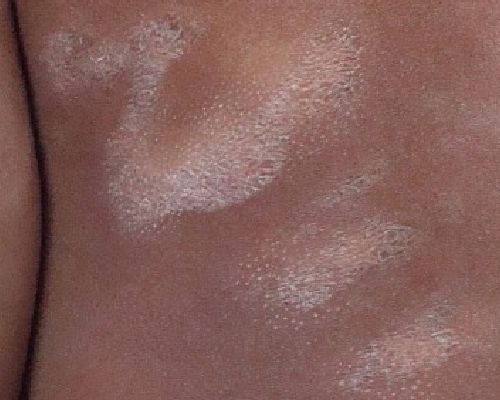
Гипопигментный розовый лишай чаще всего встречается у темнокожих и смуглых людей и представляет собой гипопигментные шелушащиеся бляшки с типичной локализацией.[7]
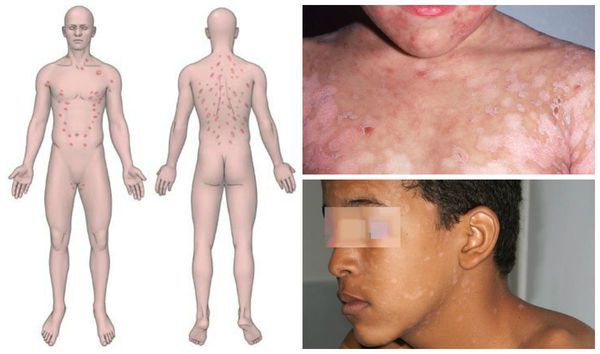
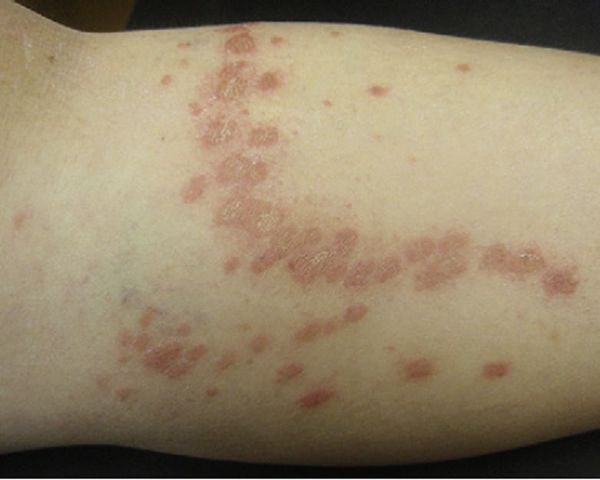
Инверсный розовый лишай характеризуется высыпаниями в области сгибов — подмышечной и паховой областях, локтевых и подколенных ямках.[3]
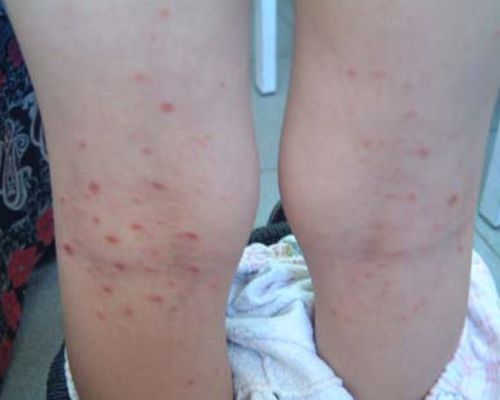
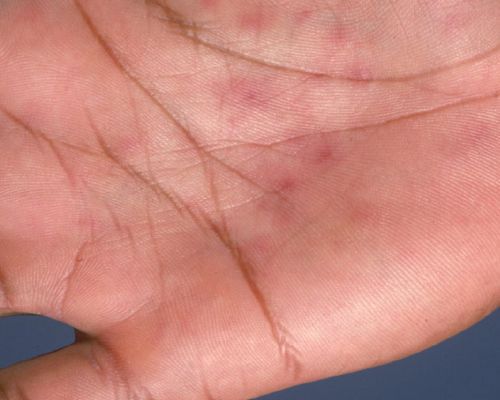
Акральный розовый лишай представляет собой типичные высыпания в области конечностей — предплечья, запястья, ладони, голени и подошвы.[14]
Односторонний розовый лишай — чрезвычайно редкий вариант, возникающий как у детей, так и у взрослых. При этой форме высыпания расположены на одной стороне тела.[15]
Блашкоидный розовый лишай характеризуется высыпаниями по линиям Блашко (пигментация в форме узора).[16]
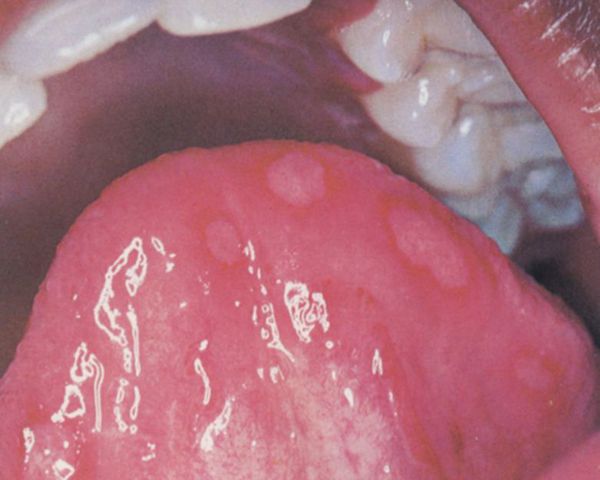
Поражение полости рта при розовом лишае встречается у 16% пациентов в виде эрозий, буллёзных или геморрагических высыпаний, но обычно они бессимптомны.[17]
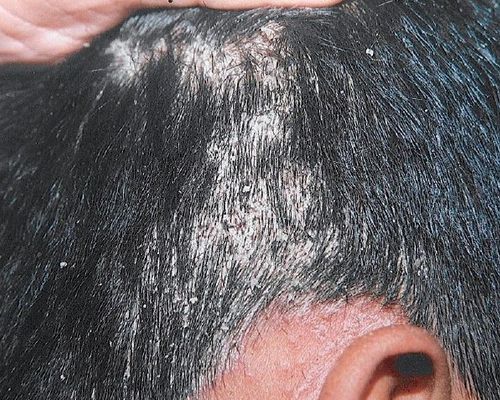
Асбестовидный розовый лишай — очень редкая форма заболевания, представленная в виде бляшек в области волосистой части головы, покрытых толстыми плотными чешуйками серого цвета. Клинически она имитирует pityriasis amiantacea.[18]
Обезглавленный розовый лишай — возникают высыпания только вторичных мелких элементов без предшествующего появления материнской бляшки. Встречается преимущественно у детей.[7]
Рецидивный розовый лишай
Повторное появление розового лишая встречаются у 1-3% пациентов.[19] Частые рецидивы считаются очень редким проявлением. Тем не менее, имеются сообщения о случаях с более чем двумя эпизодами. Точная этиология не известна, но возможной их причиной является реактивация герпесвирусов (вирусов ветряной оспы, Эпштейна — Барра, шестого и седьмого типов).[20]
Патогенез розового лишая
Точный механизм возникновения розового лишая не известен. Однако следующие факторы позволяют предполагать инфекционную причину данного дерматоза:
- сезонность заболевания;
- наличие продромального периода (появление предвестников болезни);
- случаи заболевания в одной семье;
- редкие рецидивы.
В ряде исследований были предприняты попытки связать заболевание с некоторыми микроорганизмов (цитомегаловирус, вирус Эпштейна — Барра, парвовирус B19, пикорнавирусы, вирусы гриппа и парагриппа, Legionella spp., Mycoplasma spp. и Chlamydia spp.), однако доказать, что розовый лишай связан с ними, не удалось.[21]
В нескольких исследованиях оценивалась роль стрептококка исходя из того, что обычно заболеванию предшествуют инфекции верхних дыхательных путей. У 37% пациентов были обнаружены повышенные титры антистрептолизина и положительный терапевтический эффект от приёма эритромицина, что свидетельствует о вовлечённости стрептококков в патогенез розового лишая.[22]
Основной теорией этиопатогенеза заболевания в настоящее время является его связь с реактивацией герпесвирусов шестого и седьмого типов.[23][24] В одном исследовании при использовании ПЦР диагностики было обнаружено, что ДНК герпесвируса седьмого типа присутствует в поражённой (93%) и здоровой коже (86%), слюне (100%), мононуклеарных клетках периферической крови (83%) и образцах сыворотки (100%), а ДНК герпесвируса шестого типа была обнаружена в поражённой (86%) и здоровой коже (79%), слюне (80%), в мононуклеарных клетках периферической крови (83%) и сыворотке (88%). Это свидетельствует о роли герпесвирусов HHV-6 и HHV-7 в системной активации при розовом лишае.[25] Однако этот вопрос по-прежнему обсуждается, так как у некоторых людей, инфицированных герпесвирусами шестого и седьмого типов, розовый лишай не развивается.
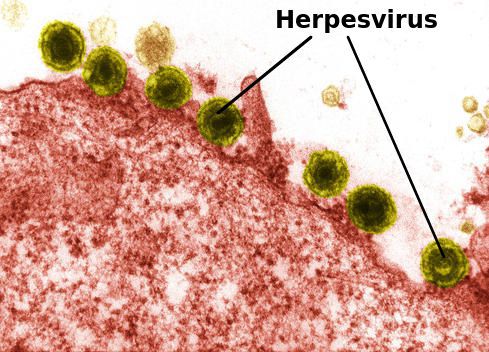
Сообщалось также о возникновении заболевания после вакцинации БЦЖ, от гриппа, дифтерии, оспы и гепатита В.[26][27]
Классификация и стадии развития розового лишая
Международная классификация болезней 10 пересмотра кодирует розовый лишай как L42.
Предложена следующая клиническая классификация заболевания:[28]
- Классический розовый лишай взрослых и детей.
- По наличию материнской бляшки:
- отсутствие материнской бляшки;
- только материнская бляшка без вторичных высыпаний;
- множественная материнская бляшка;
- материнская бляшка с атипичной локализацией.
- По локализации вторичных высыпаний:
- ограничены волосистой частью головы;
- только на туловище;
- в паховых и подмышечных областях (розовый лишай Видаля);
- только в складках;
- только в области конечностей;
- акральный тип;
- вдоль линий Блашко;
- односторонний.
- По морфологическим элементам:
- геморрагический;
- уртикарный;
- подобный многоформной эритеме;
- папулёзный;
- фолликулярный;
- везикулярный;
- гигантский;
- гипопигментный;
- раздраженный.
- По течению:
- рецидивный;
- персистентный;
- лекарственная сыпь, подобная розовому лишаю.
Стадии заболевания:[5]
- Продромальный период — отмечается у 50-60% больных и характеризуется незначительной лихорадкой, катаральными симптомами, головной болью и артралгиями. Обычная длительность этого периода — 3-7 дней.
- Стадия первичного высыпания (материнская бляшка) — наблюдается у 80-90% пациентов. Как одиночный элемент существует 7-14 дней (у детей 3-4 дня).
- Стадия экзантемы (вторичные высыпания) — продолжительность данного периода составляет в среднем 45 дней (у детей 16 дней).
Осложнения розового лишая
Раздражённый (ирритантный) розовый лишай — вариант заболевания, при котором наблюдается интенсивный зуд (особенно при контакте с потом), выраженная отёчность и гиперемия элементов сыпи. Чаще всего причиной такого осложнения является нерациональное местное лечение спиртовыми растворами и трение (например, мочалкой или тесной одеждой).[5]
Беременность и розовый лишай
Сообщается, что частота случаев розового лишая при беременности составляет 18% против 6% в общей популяции.[29] Это заболевание во время вынашивания ребёнка (особенно в первом триместре) может быть маркером возможного неблагоприятного исхода беременности.[30]
Так, проведённое исследование 38 женщин, заболевших во время беременности в первые 15 недель, показало, что у девяти из них в дальнейшем наблюдались преждевременные роды, а у пяти — самопроизвольные аборты. При этом у всех пациенток были обнаружены высокие титры антител к иммуноглобулину G (IgG) против герпесвирусов шестого и седьмого типов.
В шести случаях у новорождённых была выявлена гипотония, слабая подвижность и гиперреактивность.
При исследовании эмбриональной ткани, полученной в одном случае, были обнаружены признаки вирусного цитопатического (клеточного) повреждения. Это указывает на то, что розовый лишай является системной герпесвирусной инфекцией, приводящей к трансплацентарной передаче вируса (от матери к ребёнку).
Диагностика розового лишая
В большинстве случаев диагноз устанавливается на основании анамнеза (истории заболевания) и характерных клинических признаков. Разработаны диагностические критерии заболевания. [31]
Основные критерии:
- изолированные высыпания кольцевидной или округлой формы;
- шелушение поверхности большинства элементов;
- периферическое шелушение в виде “воротничка”.
Дополнительные критерии:
- локализация на туловище и проксимальных отделах (ближе к центру тела);
- расположение вдоль линий натяжения кожи;
- предшествующая высыпаниям “материнская” бляшка.
Рекомендованная лабораторная диагностика:
- серологическое исследование на сифилис (МР, ИФА, РПГА, РИФ) для исключения вторичного сифилиса;
- микроскопическое исследование соскоба с очагов поражения (тест с КОН) для исключения микоза гладкой кожи;
- целесообразно по возможности исследовать уровень антител класса G и М против герпесвирусов шестого и седьмого типов.
Дифференциальная диагностика
Заболевание дифференцируют от:[32]
- вторичного сифилиса;
- микоза гладкой кожи;
- каплевидного псориаза;
- подострой кожной красной волчанки;
- первичной ВИЧ-инфекции;
- себорейного дерматита;
- лекарственной сыпи;
- мультиформной эритемы;
- кожной Т-клеточной лимфомы.
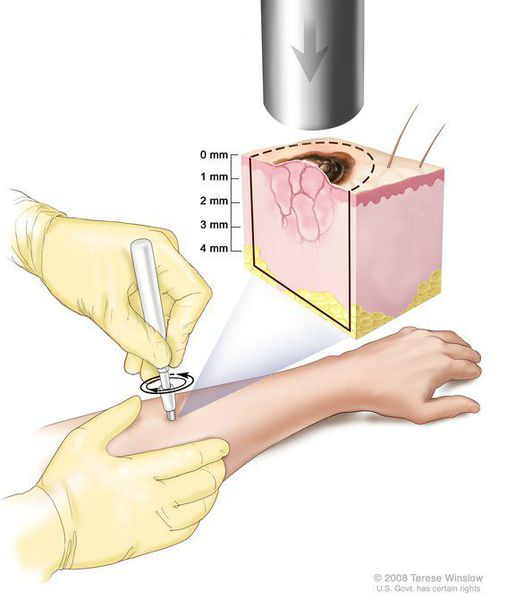
Биопсия
Данный вид исследования необходим в нетипичных случаях. Он, в основном, помогает исключить другие заболевания, а не диагностировать розовый лишай, поскольку его гистопатологические признаки относительно неспецифичны и напоминают подострый или хронический дерматит. Эпидермальные изменения включают очаговый паракератоз (ороговение), тонкий зернистый слой и спонгиоз (воспаление слоя эпидермиса). В папиллярной дерме наблюдается отёк с незначительным периваскулярным лимфогистиоцитарным инфильтратом. Однако в ряде исследований было обнаружено, что дискератотические клетки в эпидермисе и экстравазированные эритроциты в дерме являются характерными гистопатологическими признаками заболевания и наблюдаются примерно у 60% пациентов. [33]
Лечение розового лишая
Поскольку розовый лишай является самопроходящим заболеванием, большинству пациентов никакого лечения не требуется. В различных исследованиях были предложены многочисленные виды терапии, но Кокрановский обзор не нашёл достаточных доказательств эффективности любого из них.[34]
Симптоматическая терапия
Данный тип лечения применяется при наличии интенсивного зуда и включает в себя применение антигистаминных и местных (иногда системных) глюкокортикостероидных препаратов.
Антигистаминные средства спользуются в течение 7-10 дней:[35]
- цетиризина гидрохлорид — 10 мг перорально 1 раз в сутки;
- лоратадин — 10 мг перорально 1 раз в сутки;
- хлоропирамин — 25 мг перорально 3-4 раза в сутки;
- клемастин — 1 мг перорально 2 раза в сутки.
Местные кортикостероидные препараты применяются в виде аппликаций в течение 5-7 дней:[35]
- гидрокортизона бутират (крем, мазь 0,1%) — 1-2 раза в сутки;
- алклометазона дипропионат (крем, мазь 0,05%) — 1-2 раза в сутки;
- метилпреднизолона ацепонат (крем, мазь 0,1%) — 1-2 раза в сутки;
- мометазона фуроат (крем, мазь 0,1%) — 1-2 раза в сутки.
Системные кортикостероидные препараты назначаются при осложнённых формах заболевания: преднизолон 15-20 мг в сутки перорально до купирования основной клинической симптоматики.[35] Однако в одном проведённом исследовании сообщается об обострении заболевания при пероральном назначении стероидов в виде интенсивного зуда, раздражения и увеличения количества сыпи.[36] Принимая во внимание наиболее вероятную вирусную этиологию заболевания, использование кортикостероидов должно быть ограничено.
Антибиотики-макролиды
Механизм действия макролидов при розовом лишае неизвестен, однако считается, что они в данном случае оказывают не антибиотическое действие, а противовоспалительный и иммуномодулирующий эффекты.[37] Применяются следующие виды препаратов:
- эритромицин — взрослым 200 мг 4 раза в день, детям 20-40 мг/кг ежедневно в четыре приёма;
- кларитромицин — взрослым 250 мг 2 раза в день в течение двух недель;
- азитромицин — взрослым однократно 500 мг ежедневно, детям 12 мг/кг в день в течение пяти дней.
Противовирусные препараты
Обоснованием для использования антивирусных препаратов является сезонность, наличие продромальных симптомов, спонтанное выздоровление и вероятное участие в этиопатогенезе герпесвирусов шестого и седьмого типов.[37] Назначается один из препаратов:
- ацикловир 400 мг — перорально каждые 4 часа в течение пяти дней;
- ацикловир 800 мг — перорально 5 раз в день в течение недели.
Однако следует отметить, что данное средство эффективно в отношении герпесвируса шестого типа, и мало эффективно в борьбе с герпесвирусом седьмого типа, который не содержит ген тимидинкиназы. Также важным моментом в успешном лечении является назначение ацикловира в первую неделю от начала заболевания.[38]
Светолечение
Механизм терапевтического эффекта фототерапии при розовом лишае не известен. Считается, что он связан с воздействием на иммунологические процессы, протекающие в коже. Назначаются следующие схемы лечения:
- ультрафиолетовая терапия с длиной волны 280-320 нм (UVB), начиная с 0,8 минимальной эритемной дозы и увеличивая её на 17% — ежедневно в течение 10 дней;[39]
- ультрафиолетовая терапия с длиной волны 340-400 нм (UVA1), начиная с 10-20 Дж/см2 и увеличивая до 30 Дж/см2 — 2-3 раза в неделю до улучшения процесса на коже.[40]

Прогноз. Профилактика
Прогноз заболевания благоприятный. В любом случае заболевания происходит спонтанное выздоровление в сроки от 3 до 8 недель (в среднем 40-45 дней), начиная с момента появления материнской бляшки.
Учитывая, что вероятной причиной розового лишая является вирусная инфекция, меры профилактики сводятся к общепринятым мероприятиям:
- избегать массового скопления людей в сезонный период и переохлаждения;
- ношение защитной маски;
- полноценное витаминизированное питание и т.д.
Все беременные женщины, заболевшие розовым лишаем, должны находиться под пристальным наблюдением акушера-гинеколога.
Источник
На чтение 9 мин. Опубликовано 01.02.2018
 Узнайте про причины и лечение розового лишая. Чаще он возникает в прохладное время года.
Узнайте про причины и лечение розового лишая. Чаще он возникает в прохладное время года.
К основным группам риска относятся лица старшего возраста, встретить заболевших детей – это большая редкость.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции! Здесь можно записаться на прием к врачу.
Причины и лечение
Розовый лишай – дерматологическое заболевание, обусловленное наличием инфекции в организме. Относится к эритематозно-сквамозному дерматозу. Протекание заболевания может быть охарактеризовано фазностью, возможно появление аллергии.
Причины болезни:
Мучает какая-то проблема? Введите в форму “Симптом” или “Название болезни” нажмите Enter и вы узнаете все лечении данной проблемы или болезни.
- Переохлаждение тела.
- Длительное нахождение в стрессовом и депрессивном состоянии.
- Сезонный фактор, характеризующийся наступлением холодной поры года.
- Эта проблема с иммунной системой.
- Ряд не долеченных или перенесенных инфекционных заболеваний.
- Период вакцинации.
- Проблемы с желудочно-кишечным трактом.
- Укусы блох, клопов или вшей.
- Нарушение обменных процессов.
Многие пятна проходят самостоятельно.
Болезнь не требует основательного лечения.

Для ее предупреждения пациент должен придерживаться следующих рекомендаций:
- Соблюдение сбалансированной здоровой диеты;
- Исключение из пищи алкогольных и слабоалкогольных напитков;
- Отказ от приема ванн на весь период болезни;
- Использование косметических средств, способствующих увлажнению кожи;
- Минимизация физических нагрузок, перенапряжения организма;
- Недопущение растирания кожи;
- Исключение прямого воздействия солнечных лучей;
- Ношение одежды из натуральных материалов;
- Запрет использования йодо- спирто- и серосодержащих мазей.
Соблюдение указанных принципов поможет, как предупредить возникновение заболевания, и ускорить выздоровление. В ходе лечения нужно соблюдать рекомендации лечащего врача.
Симптомы у человека
Розовый лишай возможно выявить по следующей симптоматике. Перед началом высыпания лишайных пятен больной испытывает суставные и головную боль, недомогание, напоминающее по своим симптомам ОРВИ. Иногда отмечается воспаление лимфоузлов.
Болезнь характеризуется появлением множественных маленьких розовых пятнышек, которые расползаются по телу со стремительной скоростью. Любимое место локализации заболевания туловище, реже конечности человека.
При наличии повышенной потливости возможно поражение верхнего слоя эпидермиса рук и стоп ног.
По форме пятна имеют диаметр 2-3 см.
В период начала болезни отмечается следующая симптоматика:
- Зудящее ощущение;
- Начало западания центральной части пятна (через 2-3 суток);
- Приобретение пятном буроватого оттенка;
- Появление роговых не шелушащихся чешуек;
- Появление каймы, край которой отвернут во внутрь;
- Наличие розоватого цвета;
- По внешнему виду напоминает медальон.
Первой симптоматикой возникновения розового лишая является возникновение материнского пятна (приблизительно за 2 недели до инфицирования). Признак материнского пятна – его размер, который в диаметре равняется 3-4 см. В период появления пятен может наблюдаться повышенная температура и общее недомогание.
Общая длительность заболевания равняется 4-8 недель. После исчезновения пятен остается гиперпигментация. Лишай не имеет рецидивов, но игнорирование его лечения способно отобразиться на иммунной системе больного.
Пациенту рекомендовано избегать водных процедур, иначе возможно обострение течения заболевания.
К какому врачу нужно обратиться
При возникновении подозрений на лишай или обнаружении других сомнительных пятнышек, рекомендовано обратиться к дерматологу. Врачу, который способен поставить точный диагноз на основании проведенных лабораторных исследований.

По приходу в медицинское учреждение пациенту придется сдать анализы:
- Кровь на РВ;
- Соскоб;
- ПЦР-анализ.
ПЦР анализ наиболее достоверный, поскольку он позволяет полностью прояснить картину и предоставить врачу ту информацию, которую невозможно получить при соскобе. Эта услуга платная. Но результат оправдывает оплату.
После подтверждения сомнений, лечащим врачом будет назначено лечения, даны рекомендации. Не исключено, что многие будут направлены на укрепление иммунной системы.
Заразна или нет эта патология
Несмотря на инфекционный характер заболевания, этот лишай не заразен. Некоторые пациенты могут ходить с ним неограниченное время, не испытывать дискомфорта, приносимого небольшим зудом.
Происходит самоустранение болезни. Но это не означает, что больному можно игнорировать правила личной гигиены, не принимать никаких мер по предупреждению и лечению заболевания.
Отказ от лечения способен уничтожить иммунитет, результатом чего станет появление массы хронических заболеваний. Первым симптомом такого поворота заболевания является боли верхнего слоя эпидермиса.
Видео
Мази для эффективного лечения
Самые известные лекарственные средства:
- Олететриновая мазь.
Препарат эффективен в лечении инфекций дерматологического генеза и считается основным препаратом при болезни Жибера. Обладает антибактериальными свойствами, предупреждает развитие любой бактериальной инфекции к шелушащимся пятнышкам. Во время применения препарата возможно появление крапивницы. Мазь рекомендована для применения лицам старше восьми лет. Общая длительность лечения составляет 2 недели.
- Ацикловир.
Препарат противовирусного действия, применяемый наружно. В аптеках возможна покупка без рецепта. Применяется для борьбы с заболеваниями вирусной этиологии. Противопоказано использование препарата лицами, имеющими повышенную чувствительность к активнодействующему компоненту. Частота смазывания пораженных участков равняется не реже 5 раз в сутки. Длительность лечения составляет 1-2 недели.
В период вынашивания ребенка методика лечения зависит от течения болезни и степени риска плоду. Для снятия зудящих ощущений, дискомфорта рекомендовано применение антигистаминных мазей.
Как советуют лечить эту болезнь
- Серная. Губительно действует на вредоносные микроорганизмы, уменьшает воспалительные процессы. Курс предусматривает нанесение мази дважды в сутки до полного исчезновения болезни. Иногда врачи советуют комплексное лечение, предусматривающее сочетание мази с салициловой кислотой или дегтем.
- Салициловая. Обладает антибактериальным, противовоспалительным, подсушивающим действием. Наносится дважды в сутки до полного исчезновения болезни. Через 1-2 недели отмечается побледнение верхнего слоя эпидермиса, сливание пятен с основным цветом кожи. Препарат имеет низкую цену, с чем и связана его востребованность. Несмотря на высокую эффективность, салициловую кислоту не рекомендовано применять детям до годовалого возраста.
- Синафлан. Эффективна при лечении розового и красного плоского лишая. Не рекомендована для применения детям до 2 лет. Проблемная зона смазывается дважды в сутки. Схема лечения проводится недельными курсами, которые назначаются врачом.
- Цинковая. Противовоспалительные, подсушивающие свойства помогает быстрому восстановлению верхнего слоя эпидермиса. После применения на теле больного не остается пигментированных пятен. Мазь обладает повышенной эффективностью. Частота применения составляет 6 раз в сутки.
- Унидерм. Отличается высокой степенью безопасности, обладает противовоспалительными, противозудными свойствами. Разрешена для использования, как взрослым, и детям. Имеет ряд противопоказаний.
- Клотримазол. Мазь, способная оказывать воздействие на жизнеспособные грибы. Наносится на предварительно очищенный верхний слой эпидермиса дважды в сутки. Длительность лечения составляет 3-4 недели. Имеет небольшие побочные эффекты. В случае их возникновения рекомендовано обращение к специалисту.
- Гистан. Применяется единоразово в сутки. Обладает противовоспалительным и противозудным действием. Продолжительность лечения может продлиться до месяца.
Перед применением указанных мазей проконсультируйтесь с врачом-дерматологом, особенно, если это касается малолетних детей.
Избавляемся от проблемы в домашних условиях
Найти народный метод это, во-первых, это дешевле, чем покупка лекарств, во-вторых- риск нанесения вреда организму минимален.
Перед принятием решения о применении бабушкиных методов не лишним будет проконсультироваться с врачом-дерматологом.
Проверенное временем лечение йодом
Оно эффективно только на ранних стадиях болезни. Есть несколько методов использования йода.
Самым эффективным является лечение по следующей схеме:
- Трехдневная обработка очагов зеленым мылом;
- Обмывание верхнего слоя эпидермиса с последующим удалением отставшей корочки;
- Обработка 10% йодом;
- Повторение курса через 5 суток.
Второй способ предусматривает поочередное смазывание болезненного места йодом и зеленкой. Частота смазывание составляет 4 раза в сутки. Последний из них должен быть вечером, перед отходом ко сну.
Правильная методика применения чистотела
В полную ванну добавьте настой из чистотела. Для приготовления настоя достаточно 200г сухой травы чистотела. Запрещено использование любого мыла, косметологических средств по уходу за кожей.
Из натурального сока чистотела и нутряного смальца приготовьте мазь в пропорциях 1:1, тщательно перемешайте, смазывайте проблемную зону дважды в сутки. Продолжительность лечения около 2-3 месяцев. Пациенту придется набраться терпения.
Уникальное лечение березовым дегтем
Простой метод, это пойти в аптеку и купить мазь Вишневского. В составе содержится значительное количество березового дегтя, он оказывает противомикробное, противовоспалительное действие. Лечение длительное, предусматривает двухразовое смазывание мазью поврежденного места.
Смешайте небольшое количество дегтя с рыбьим жиром до приобретения консистенции мазеобразной консистенции. Приготовьте компресс путем накладывания приготовленной мази на несколько слоев марли и прикладывайте компресс на поврежденную зону на полчаса в течение 10 суток.
При возникновении покраснения поврежденное место требует смазывания цинковой мазью.
Не все народные методы являются эффективными. Иногда рекомендовано использование лекарств, назначенных лечащим врачом.
Особенности питания и лечебная диета
Больной обязан уделить внимание своему питанию. Ежедневный рацион должен быть витаминизирован, насыщен макро-и микроэлементами. Нужно ежедневно есть фрукты, овощи.
Не лишним будут разные витаминные добавки. Больные должны убрать из пищи все морепродукты, рыбу, молокопродукты, копчености. Никакой консервированной продукции, яиц, алкогольных, слабоалкогольных напитков.
Грибы и цитрусовые не рекомендованы к употреблению. Минимизация продуктов питания, насыщенных красителями, ГМО. Из мяса продукции предпочтение следует отдать нежирным сортам свинины, курятине или индюшатине.
Продукты должны проходить термическую обработку. Рекомендовано употребление пищи в отварном виде или на пару.
Больному разрешено употребление следующих продуктов:
- Кисломолочные продукты с минимальным количеством наполнителей или без них;
- Бобовые;
- Лечебные травяные отвары;
- Печень;
- Каши из перловки, овсянки и риса;
- Шиповниковый отвар;
- Чаи;
- Компоты из натуральных фруктов;
- Негазированные минеральные воды.
Во время болезни пациент должен употреблять пищу не менее 5 раз в сутки небольшими порциями. Это ускорит усваивание, насытит организм больного.
Нельзя есть острые, соленые, сладкие, горькие, кислые блюда. Все виды копчёностей и жареная еда запрещены к употреблению.
При соблюдении указанных рекомендаций процесс выздоровления ускоряется во много раз.
Профилактика возникновения патологии
Все профилактические мероприятия, направленные на предупреждение возникновения болезни, направлены на укрепление иммунитета и предполагают соблюдение следующих рекомендаций:
- Соблюдение здоровой сбалансированной диеты, лишенной быстрой пищи.
- Отказ от спиртного, табакокурения, поскольку вредные привычки направлены на угнетение иммунной системы.
- Отказ от тесного нательного белья, чтобы избежать натирания тела.
- Предпочтение нижнего и постельного белья из натуральных волокон.
- Витаминизация организма, насыщение его полезными веществами, макро-и микроэлементами.
- Ежедневная смена нижнего белья с последующей стиркой, глажкой.
- Умеренной занятие физическими упражнениями, прогулки на свежем воздухе.
- Минимизация стрессового и депрессивного состояния, предусматривающая полноценный восьмичасовой сон.
- Содержание тела в чистоте.
В заключении хотелось бы сказать, что розовый лишай является дерматологическим заболеванием инфекционного характера. Не заразно. Легко поддается лечению, возможно самоизлечение. При игнорировании рекомендаций врача, отказе от лечения помогает снижению иммунитета, возникновению ряда хронических заболеваний.
В выборе народных методов рекомендована предварительная консультация у специалиста. При соблюдении профилактических мероприятий и правильного образа жизни возникновение розового лишая исключено.

Источник
