Почему появляются пятна псориаза
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Пятна при псориазе – папулосквамозном кожном заболевании – могут варьироваться по своей морфологии, распределению и степени тяжести. Но при любой разновидности этого хронически протекающего дерматоза его первые признаки проявляются высыпаниями в виде пятен.
[1], [2], [3], [4], [5], [6]
Причины пятен при псориазе
Притом что ключевые причины образования пятен при псориазе окончательно не установлены, в современной дерматологии придерживаются наиболее убедительной версии – аутоиммунной природы гиперпролиферации и аномальной дифференцировки кератиновых клеток кожи. Это подтверждается не только наличием псориаза в семейных анамнезах, но и выявленными связями нарушений при данной патологии с аберрациями генетических локусов PSORS на 12-ти хромосомах.
Так, наиболее сильная корреляция установлена для локуса PSORS-1 на коротком плече хромосомы 6 в области 6p21.3, где сосредоточены гены, кодирующие белки, которые контролируют реакцию клеток иммунной системы на инородные гены и обеспечивают функции лейкоцитарного антигена человека (HLA).
Важнейшая функция кожи человека – иммунная, поэтому в результате генетических факторов развивается гипертрофированная реакция местного иммунитета, которая проявляется в виде образования пятен при псориазе. Локальная защитная реакция начинается с синтеза Т- и В-лимфоцитами, макрофагами, тучными клетками, нейтрофилами, гистиоцитами, базофилами комплекса цитокинов – медиаторов воспаления: простагландинов (Е1, Е2, Т2а); интерлейкинов IL-5, IL-6, IL-8; лейкотриенов; фактора некроза опухоли альфа (TNFα), который стимулирует образование воспалительного очага; трансформирующего фактора роста альфа (TGFα) и др.
Кроме того, сами кератиноциты, включаясь в активированный цитокинами внутриклеточный аутоиммунный процесс, начинают синтезировать инициирующие усиленный рост клеток интерлейкины (IL-1α и IL-1β); повышающий скорость белкового синтеза эпидермальный фактор роста (EGF); способствующий пролиферации клеток фактор роста нервов (NGF).
В итоге все это многократно повышает экспрессию базальных кератиноцитов и скорость их миграции в верхние слои эпидермиса, что и нарушает физиологический процесс кератинизации (ороговения) на отдельных участках кожных покровов. Именно таким на сегодняшний день представляется патогенез появления пятен при псориазе – локализованных утолщений рогового слоя кожи. Его пластинчатое отслоение (дескватамация) на поверхности высыпаний обусловлено ускоренным ороговением кератиноцитов. А в результате активизации окончаний чувствительных нервных С-волокон кожи повышается выработка нейропептидов, субстанции Р и сосудорасширяющего кальцитонинового полипептида CGRP, которые вызывают стойкую гиперемию высыпаний – красные пятна при псориазе.
[7], [8]
Симптомы
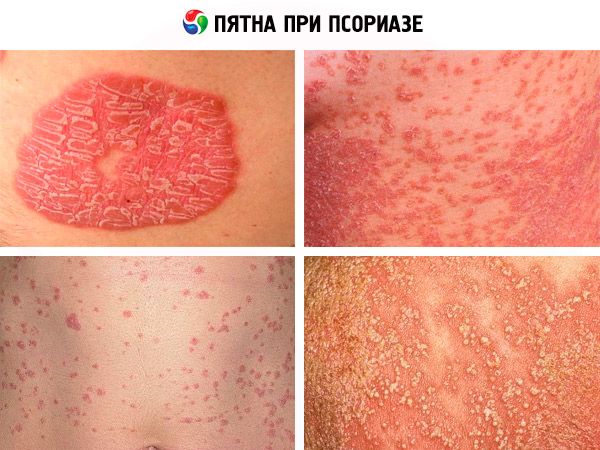
Пятна при псориазе имеют несколько модификаций и соответствующие им симптомы. При самом распространенном вульгарном псориазе пятна имеют вид бляшек, которые сначала появляются в виде плоских четко отграниченных эритематозных макул – округло-овальных, диаметром менее 1 см – или плотных красных папул, которые чуть возвышаются над здоровой кожей. Обычно они появляются на локтях, коленях, нижней части спины и на голове (на волосистой части), а затем и на любых других участках тела, но почти всегда симметрично.
Увеличиваясь в размере на прогрессирующей стадии заболевания, эти красные пятна при псориазе могут сливаться с образованием бляшек до нескольких сантиметров в диаметре. Некоторые красные пятна окаймлены «гало» бледной кожи (кольцом Воронова). Этиологию данного симптома дерматологи усматривают в выбросе в кровь веществ, ингибирующих повышение уровня простагландинов, расширяющих капилляры кожи. Однако когда болезнь прогрессирует, окружающие папулы кольца имеют розовую окраску и являются границей зоны воспалительного процесса.
Довольно быстро пятна становятся более плотными и рельефными, а их верх покрывается серебристо-белыми чешуйками (ороговевшими клетками кожи, по виду схожими со стружками стеарина). И такая бляшка – стеариновое пятно при псориазе – характерный признак заболевания. В прочем, как и следующий симптом, который заключается в усилении десквамации после попытки соскоблить чешуйки ногтем. Мало того, под соскобленными ороговевшими клетками кожи пациент видит влажную блестящую пограничную (терминальную) пленку интенсивно розового цвета – видоизмененный по структуре эпидермис. И здесь же проявляется еще один симптом пятен при псориазе – симптом Ауспица в виде выступающих мелких капель крови.
Вид пятен изменяется в зависимости от стадии псориаза, и в период регрессии заболевания, бляшки уменьшаются, бледнеют, становятся плоскими и перестают шелушиться. На данной стадии на том месте, где были рассосавшиеся бляшки, появляются либо обесцвеченные, почти белые пятна после псориаза (из-за отсутствия пигмента меланина в поврежденном аутоиммунным процессом эпидермисе), либо более темные пигментные пятна после псориаза. В последнем случае причина может быть связана с более активным состоянием меланоцитов (клеток кожи, вырабатывающих пигмент) у отдельных пациентов, а также с более высоким уровнем гипофизарного меланокортина (MSH) и адренокортикотропного гормона (АКТГ).
Диагностика пятен при псориазе
Кроме типичных пятен при псориазе, высыпания могут иметь другие морфологические подтипы:
- очень мелкие гиперемированные папулы, характерные для точечного псориаза;
- сыпь в форме мелких (2-10 мм) узелков при каплевидной форме заболевания (наиболее характерной для детей);
- пятна в виде колец с неповрежденной кожей внутри них (кольцеобразный псориаз, в большинстве случаев встречается в педиатрической практике);
- красно-оранжевые пятна, покрытые не чешуйками, а уплотненными многослойными корками грязно-желтого цвета, под которыми обнажается мокнущая кожа, бывают при так называемом экссудативном псориазе;
- конусообразные пятна-бляшки 2-5 см на руках и ногах (в зоне отека кожи возле суставов) с сильно выраженным гиперкератозом, напоминающие раковины устриц, могут называть рупиоидным псориазом;
- если на красном псориатическом пятне, локализованном на ладонях рук или подошвах ступней, возникают мелкие пустулы, которые усыхают до гнойных корок; кожа болезненна, и воспаленное место вызывает сильное жжение, то специалисты диагностируют пустулезную форму псориаза. А при расширении зоны поражения и лихорадке речь может идти о генерализованном пустулезном псориазе.
[9], [10], [11], [12], [13]
Дифференциальная диагностика
Как проводится диагностика псориаза, и для чего необходима дифференциальная диагностика – подробнее читайте в публикации Вульгарный псориаз
[14], [15], [16], [17], [18], [19]
Лечение пятен при псориазе
Поскольку системная терапия псориаза в настоящее время ограничивается длительным приемом всего нескольких препаратов, имеющих серьезные побочные эффекты (о них речь пойдет ниже), то лечение пятен при псориазе средствами наружного применения, то есть симптоматическое лечение псориаза – наиболее применяемая тактика ведения пациентов с данным диагнозом.
Предлагаем подробную публикацию – Псориаз, в которой вы найдете описание лечебных методик, в том числе физиотерапевтическое лечение псориаза.
Что нужно и можно применять наружно для уменьшения пятен при псориазе, подробно изложено в статьях – Кремы от псориаза и Негормональные мази от псориаза
А если местное лечение не улучшает состояния кожи, то в арсенале дерматологов есть такие лекарства, как Метотрексат, Циклоспорин и Ацитретин.
Метотрексат является подавляющим иммунную систему антиметаболиком, который может быть назначен (перорально или путем инъекции один раз в неделю) – взрослым с тяжелыми формами псориаза или псориатического артрита. Данный препарат помогает уменьшить симптомы псориаза через пять-шесть недель с начала применения, но некоторым приходится принимать Метотрексат в течение полугода. Среди побочных действий этого средства отмечают тошноту, усталость, головные боли, повышенную чувствительность к солнечному свету. Кроме того, существует значительный риск повреждения печени у пациентов, принимающих Метотрексат, и примерно у одного пациента из двухсот развивается цирроз печени.
Циклоспорин относится к препаратам-иммунодепрессантам и тормозит активность иммунных клеток, замедляя пролиферацию кератиноцитов. Как правило, препарат обеспечивает некоторое облегчение в течение нескольких недель и достигает стабильного уровня контроля высыпаний в течение трех-четырех месяцев. Однако применение Циклоспорина может увеличить риск развития почечной дисфункции, рака кожи и других тяжелых патологий.
А лекарство Ацитретин (др. торговое название Неотигазон) – это ретиноид, производное витамина А, которое принимается внутрь по одной капсуле ежедневно в течение двух-четырех месяцев. Возможные побочные действия выражаются в виде гипервитаминоза A (повышенной ломкости ногтей, выпадения волос, шелушение кожи на всем теле, мышечных и суставных болей, увеличения содержания кальция в крови и др.).
В качестве альтернативы рекомендуются другие ретиноидные препараты – Изотретиноин (Аккутан, Роаккутан) или Этретинат (Тигазон). Стандартная суточная доза – по 0,1 мг на каждый кг массы тела; максимальная длительность приема составляет 4 месяца (с двухмесячным перерывам перед следующим курсом лечения). Ретиноиды, как и остальные системные препараты, используемые в лечении псориаза, абсолютно противопоказаны при беременности и лактации.
Если вас интересует народное лечение пятен при псориазе, читайте материал – Лечение псориаза в домашних условиях
А также узнайте о том, какой может быть Профилактика псориаза
Источник
Псориаз – хроническое кожное заболевание. Оно проявляется в виде высыпаний. Начальная стадия характеризуется симптоматикой, которая схожа с клинической картиной других патологий эпидермиса. Чтобы не допустить прогрессирования болезни, облегчить ее течение, нужно дифференцировать патологию. Для этого надо знать симптомы, проявления псориаза на разных стадиях.
Причины возникновения у взрослых и детей
Почему возникает псориаз у детей и взрослых, ученые-медики до сих пор точно не выяснили. Есть лишь догадки касательно причины развития этой болезни. Так, существует предположение, что псориаз способен передаваться по наследству: у людей, чьи родители страдали от такого кожного заболевания, нередко наблюдается псориатическая сыпь. Некоторые врачи связывают развитие патологии с иммунологической нестабильностью, нарушением метаболизма, наличием хронически текущей инфекции. У большинства больных доктора отмечают тяжелую гиперлипидемию.
Чтобы проверить предрасположенность к такой болезни, нужно провести классический анализ генома. Высокая вероятность развития псориаза у тех, у кого выявляется десять локусов хромосом. Главный геном, отвечающий за врожденную предрасположенность, – это PSORS1.
Псориаз может развиться в любом возрасте: у детей, молодых мужчин и женщин, пожилых лиц. У взрослых, болезнь по мнению ученых-медиков, провоцируют такие факторы:
- низкий иммунитет;
- хроническая усталость;
- злоупотребление алкоголем;
- сильный стресс;
- плохая гигиена;
- постоянное переедание;
- укус насекомого;
- инфекционные патологии (грипп, ОРВИ);
- вакцинация;
- перепад температур;
- дефицит витаминов;
- табакокурение;
- длительный прием медикаментов;
- ожог;
- наличие аллергии;
- гормональный дисбаланс;
- смена климата;
- неправильное питание.
Дети чаще всего сталкиваются с псориатическими высыпаниями:
- после ангины;
- при наличии хронической инфекции в организме;
- при низком иммунитете.
Псориаз нельзя запускать: у людей с таким диагнозом повышается риск раннего атеросклеротического поражения сосудов и возникновения сердечных патологий. Также есть угроза появления артрита.
Чаще всего псориаз наблюдается у людей с плохой наследственностью.
Как проявляется псориаз
Псориаз характеризуется появлением на коже крупных бляшек. Пятна вначале имеют незначительный размер и возникают на тех участках тела, где кожа более грубая (на локтях, коленях). Такие образования шелушатся. При расчесах появляются болячки, которые утром бледнеют.
 Для болезни характерны такие проявления:
Для болезни характерны такие проявления:
- Стеариновое пятно. Это шелушащиеся папулы небольшого размера, слитые в бляшки.
- Терминальная пленка. Под псориатическими бляшками имеется тонкая кожа ярко-розовой окраски. Ее доктор может увидеть после снятия всех чешуек.
- Точечные кровотечения (синдром кровавой росы). При повреждении терминальной пленки в результате соскабливания ороговевшего слоя эпидермиса появляются капли крови.
Такие проявления в совокупности медики называют псориатической триадой. Выявляются они в ходе пробы воспаленного участка кожи.
Также для псориаза характерны такие признаки:
- формирование новых папул при повреждении кожи и увеличение площади поражения;
- элементы сыпи обладают плотной структурой;
- вокруг бляшки имеется ободок Пильнова красного цвета;
- слабость;
- наличие белесоватого трехмиллиметрового псевдоатрофического ободка Воронова вокруг высыпаний;
- гнойный запах от кожи (при формировании пустул);
- феномен маслянистого образования, при котором под пластинкой ногтя появляется желтовато-бурое пятно;
- пролиферационный акантоз, при котором утолщается кожа, удлиняются межсосочковые отростки;
- симптом наперстка (поражение псориазом ногтей);
- чесотка.
Поскольку псориаз является хронической патологией, его симптоматика спустя время начинает исчезать, происходит заживление ранок. Но потом папулы образуются снова.
Первые симптомы начала болезни
 На первой стадии псориаза всегда образуется сыпь.
На первой стадии псориаза всегда образуется сыпь.
Вначале она почти незаметная, не имеет характерных чешуек. Появляется несколько сыпных пятен на конечностях.
Спустя пару недель, количество пораженных участков увеличивается. Высыпания сливаются в крупные бляшки, которые покрываются серебристыми чешуйками. Зуд на ранней стадии псориаза умеренный. Человек жалуется на хроническую усталость, слабость.
Такая симптоматика свойственна также аллергической реакции кожи, дерматиту и лишаю. Поэтому важно провести дифференциальное диагностирование.
При обследовании доктор обнаруживает псориатическую триаду. По размеру сыпи врач определяет этиологию псориаза: каплевидный, точечный или монетовидный.
Признаки прогрессирующей стадии заболевания
По мере прогрессирования болезни число папул увеличивается, сыпь распространяется на здоровые участки тела. Малейшая царапина, удар или ожог провоцируют появление узелковой сыпи. Вторая стадия длится долго. При пальпации можно обнаружить плотные границы между воспаленными участками эпидермиса. Бляшки имеют окантовку, которая выделяется ярким цветом и покрыта чешуйками.
На последней стадии болезни симптоматика начинает постепенно проходить. Бляшки становятся более светлыми, бледнеют их границы. Спустя время папулы исчезают, на их месте остается сухая кожа, гиперпигментированные пятна.
Температура при псориазе может повышаться лишь при наличии воспалительного процесса, нагноении прыщей. Тогда пораженные участки могу болеть.
Что такое феномен стеаринового пятна
Стеариновые пятна – это главный симптом, образующий псориатическую триаду. Представляет собой небольшие участки с папулезными элементами сыпи, которые сильно шелушатся. Чем больше врач соскабливает пораженную кожу, тем сильнее проявляется шелушение. При проведении манипуляции у человека не возникает боль. Феномен получил такое название потому, что отделяемые чешуйки кожи похожи на пятна стеарина.
В каких местах появляется в первую очередь: локализация высыпаний
Сначала псориатические высыпания образуются на локтях, стопах и коленях. Потом папулы распространяются на участки тела с более тонкой и нежной кожей: на голени, поясницу, запястье, живот, область паха, волосистую часть головы. Сыпь может локализоваться и в других местах. Но указанные участки тела псориаз поражает чаще всего.
При отсутствии грамотного лечения заболевание переходит на ногти, слизистые оболочки, суставы.
Местами локализации псориатической сыпи у взрослых могут быть:
- Голова. Высыпания наблюдаются на волосистой части, на ушах, области затылка, в зоне бровей, век, глаз, носогубных складок.
- Нижние конечности.
- Локти. Образуются шелушащиеся бляшки, которые огрубевают со временем.
- Верхние конечности. Возникает мелкая сыпь, похожая на крапивницу.
У детей высыпания обычно появляются на:
- ногах;
- ягодицах;
- кожных складках;
- локтях;
- волосистой области головы.
Как начинается чешуйчатый лишай на голове
Чешуйчатый лишай способен распространяться по всему телу. Обычно он протекает остро. Образуется сыпь величиной от бусины до горошины. Папула покрыта серебристыми и белыми чешуйками. Высыпания со временем увеличиваются в размере, сливаются в один очаг с неровными краями. Такая бляшка имеет четкую границу. При поражении псориазом волосистой части головы образуется псориатическая корона: за ушами и по линии лба появляются красные пустулы с гнойным содержимым.
Как быстро развивается патология
То, насколько быстро развивается псориаз, зависит от его формы. Так, каплевидный тип патологии отличается способностью к резкому появлению и исчезновению. Тяжелый бляшковидный псориаз характеризуется постепенным распространением пустул по всему телу. Затем сыпь за короткий период покрывается отслаивающимися чешуйками. Высыпания сливаются, образуя крупные бляшки.
Методы диагностики
При подозрении на псориаз нужно обращаться к дерматологу. Предположительный диагноз врач ставит на основании жалоб и осмотра пациента. Доктор дает направление на прохождение лабораторного, инструментального исследования. Также проводится дифференциальная диагностика.
При прогрессировании болезни рекомендуется сдача крови на анализ для выявления острого, аутоиммунного или ревматического процесса. В тяжелых ситуациях также проводится биопсия, которая показывает скопление телец Рете, утолщение слоя, инфильтрацию кожи полибластами, Т-лимфоцитами, дендритными клетками, увеличенный ангиогенез под псориатическими бляшками.
 Для дифференциальной диагностики проводят:
Для дифференциальной диагностики проводят:
- тест на аллергию;
- биохимическое исследование сыворотки;
- анализ каловых масс на дисбактериоз;
- гистологическое изучение биоптата.
Чтобы диагностировать псориаз у детей, не требуется проводить специальные исследования. Патология выявляется на основании осмотра элементов сыпи.
Как лечить псориаз
Поскольку псориаз считается хроническим заболеванием, полностью вылечить его невозможно. Целью терапии является достижение стойкой ремиссии и устранение осложнений. Для этого применяют медикаментозное лечение, физиотерапию, народные методы. В тяжелых случаях пациента госпитализируют. На начальной стадии терапию разрешается проводить в домашних условиях.
Терапия в условиях клиники
 Для лечения псориатических высыпаний, доктора назначают антигистаминные препараты, которые снимают отек, зуд и покраснение. Это могут быть Кларитин или Диазолин.
Для лечения псориатических высыпаний, доктора назначают антигистаминные препараты, которые снимают отек, зуд и покраснение. Это могут быть Кларитин или Диазолин.
Используются и ферментативные средства Мезим, Панкреатин. Они стимулируют организм вырабатывать нужные ферменты. Поражение кожи тела провоцирует дискомфорт, стеснение.
Осознание того, что болезнь не излечивается, вызывает психологические проблемы.
Поэтому врачи назначают успокоительные медикаменты, способствующие восстановлению эмоционального состояния (Персен, Седистресс, Седавит).
Для улучшения функционирования печени используются гепатопротекторы Аллохол и Карсил. Воспаление и зуд хорошо снимают нестероидные противовоспалительные препараты (например, Мелоксикам). Для укрепления организма назначают иммуномодуляторы Метотрексат или Ремикейд.
Дополнительно применяются физиотерапевтические методики. Они помогают убрать пигментацию, ускорить заживление. Врачи рекомендуют:
- селективную фитотерапию;
- лазерное воздействие на кожу;
- ультразвуковое лечение;
- магнитотерапию.
В условиях стационара больной находится под постоянным контролем врачей. Поэтому легко отслеживать эффективность назначенной схемы лечения, своевременно вносить коррективы в применяемую терапию.
Лечение в домашних условиях
После выписки из больницы лечение продолжается. Для поддержания нормального самочувствия, достижения стойкой ремиссии доктора назначают курсом ряд препаратов. Используются витаминные комплексы, мази, народные средства.
 Пациенту рекомендуют пораженные псориазом участки кожи ежедневно обрабатывать гормональными и негормональными мазями. Применяются Салициловая, Дегтярная, Серная мази, Гидрокортизон и Кортизон.
Пациенту рекомендуют пораженные псориазом участки кожи ежедневно обрабатывать гормональными и негормональными мазями. Применяются Салициловая, Дегтярная, Серная мази, Гидрокортизон и Кортизон.
Для улучшения состояния эпидермиса дерматологи назначают витамины. Особенно полезны в борьбе с псориазом витамины А, Е, Д и С.
Они укрепляют защитные силы организма, способствуют восстановлению и очищению кожных покровов.
Народные целители предлагают использовать активированный уголь. Одной из главных причин развития псориаза является нарушение метаболизма, интоксикация. Активированный уголь выступает абсорбентом, поэтому хорошо очищает организм от вредных веществ. Его следует употреблять месяц, дважды в день, в дозировке 1 таблетка на килограмм веса.
Восстановить кожу помогает белая глина. Она снимает воспаление, подсушивает, убирает зуд. Полезны и ванны с добавлением морской соли.
При лечении псориаза дома, рекомендуется придерживаться ряда правил:
- Принимать назначенные доктором препараты в указанной дозе.
- Обрабатывать кожу мазями и кремами.
- Удалять аккуратно корочки после их размягчения.
- Принимать воздушные и солнечные ванны.
- Избегать стрессовых ситуаций.
- Соблюдать режим дня, диету.
- Достаточно отдыхать.
- При лечении медикаментами делать перерывы.
Придерживаясь этих рекомендаций, человек сможет избежать рецидива болезни.
Таким образом, псориаз – это тяжелое хроническое заболевание. Причины его развития точно не установлены, известны лишь провоцирующие факторы. Болезнь имеет характерные симптомы, но на первой стадии схожа с другими кожными патологиями. Чтобы выявить и начать лечить заболевание вовремя, нужно при появлении подозрительной сыпи обратиться к дерматологу.
Источник
