Общий анализ крови при микробной экземе
Микробная экзема — это клиническая разновидность экземы, которая имеет вторичный характер и развивается на участках микробного или грибкового поражения кожи. Заболевание характеризуется присоединением характерных для экземы воспалительных изменений к симптомам уже имеющегося фонового заболевания. Диагностика микробной экземы направлена на выявление возбудителя путем бакпосева отделяемого элементов экземы или соскоба на патогенные грибы. Лечение включает терапию имеющегося заболевания, применение противомикробных средств, общее и местное лечение экземы.
Общие сведения
По данным различных авторов, микробная экзема составляет от 12% до 27% всех случаев заболевания экземой. Она развивается в местах хронически протекающей пиодермии: вокруг трофических язв, плохо заживающих послеоперационных или посттравматических ран, свищей, ссадин. Микробная экзема может возникнуть на участках варикозного расширения вен и лимфостаза, а также при длительно текущих грибковых заболеваниях кожи.
Микробная экзема
Причины
Наиболее часто возбудителем, выявляемым при микробной экземе, является β-гемолитический стрептококк. Однако развитие микробной экземы может быть связано с эпидермальным или золотистым стафилококком, протеем, клебсиеллой, нейссерией гонореи или менингита, грибами Candida и другими возбудителями. Фоновое заболевание (варикозная болезнь, лимфедема) значительно снижает барьерную функцию кожи, а хроническое воздействие микробных агентов вызывает сенсибилизацию организма и возникновение аутоиммунных реакций. Совместно эти процессы приводят к развитию микробной экземы.
Симптомы микробной экземы
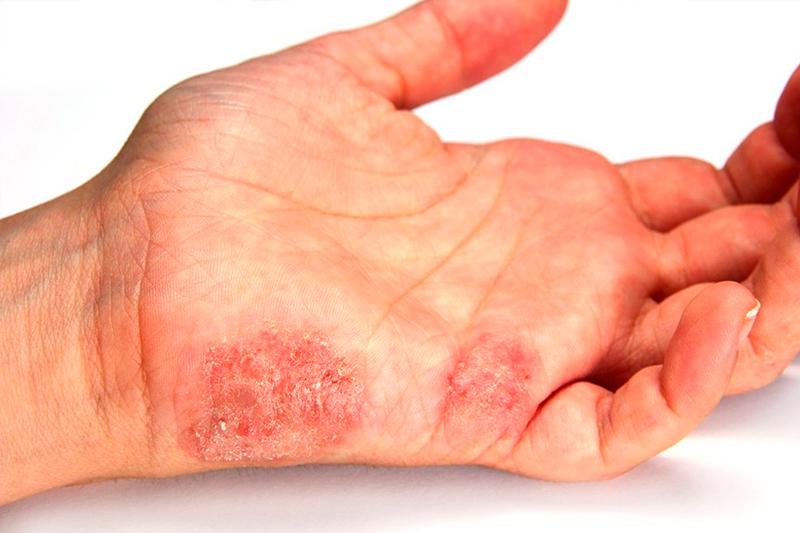
Участок поражения кожи при микробной экземе чаще всего располагается в области нижних конечностей. Он представляет собой крупные очаги острого воспалительного изменения кожи с расположенными на них серозными и гнойными папулами, пузырьками (везикулами), мокнущими эрозиями. Очаги характеризуется крупнофестончатыми краями. Они сливаются между собой и не имеют разделяющих их участков здоровой кожи. Высыпания, как правило, сопровождаются значительным зудом. Воспалительные очаги микробной экземы покрыты большим количеством гнойных корок. Они имеют тенденцию к периферическому росту и окружены участком отторгающегося рогового слоя. На видимо здоровой коже вокруг участка поражения наблюдаются отдельные пустулы или очаги шелушения — отсевы микробной экземы.
Клиническая дерматология выделяет несколько разновидностей микробной экземы: нуммулярную, варикозную, посттравматическую, сикозиформную и экзему сосков.
- Монетовидная экзема (нуммулярная или бляшечная) характеризуется округлыми очагами поражения размером 1-3 см с четкими краями, гиперемированной и отечной мокнущей поверхностью, покрытой слоями серозно-гнойных корок. Обычная локализация монетовидной экземы — кожа верхних конечностей.
- Варикозная микробная экзема развивается при варикозном расширении вен с явлениями хронической венозной недостаточности. Факторами, способствующими возникновению микробной экземы, могут быть инфицирование трофической язвы, травматизация кожи в зоне варикоза или ее мацерация при перевязках. Для этой формы заболевания характерен полиморфизм элементов, четкие границы очага воспаления и умеренно выраженный зуд.
- Посттравматическая экзема развивается вокруг участков травмирования кожного покрова (раны, ссадины, царапины). Она может быть связана со снижением защитных реакции организма и замедлением процессов заживления.
- Сикозиформная микробная экзема в некоторых случаях может развиться у пациентов с сикозом. Для данного вида микробной экземы характерны мокнущие и зудящие очаги красного цвета, имеющие типичную для сикоза локализацию: борода, верхняя губа, подмышечные впадины, лобковая область. При этом воспалительный процесс часто выходит за границы оволосения.
- Экзема сосков возникает у женщин при частом травмировании сосков в период грудного вскармливания или при их постоянном расчесывании у пациенток с чесоткой. В области сосков формируются яркие четко отграниченные очаги красного цвета с мокнутием и трещинами. Поверхность их покрыта корками. Наблюдается сильный зуд. Экзема сосков, как правило, отличается упорным течением процесса.
Осложнения
Неадекватная терапия микробной экземы или травмирующие воздействия на очаги поражения могут привести к появлению вторичных высыпаний аллергического характера. Такие высыпания отличаются полиморфизмом и бывают представлены красно-отечными пятнами, везикулами, пустулами и папулами. При прогрессировании процесса эти высыпания сливаются, формируя участки мокнущих эрозий, и распространяются на ранее здоровые участки кожи. Таким образом микробная экзема трансформируется в истинную.
Диагностика
Вторичный характер экземы, ее развитие на фоне варикоза, стрептодермии, кандидоза, участков инфицирования или травмирования кожи позволяют врачу-дерматологу предположить микробную экзему. Для определения возбудителя и его чувствительности к антибактериальной терапии проводят бактериологический посев отделяемого или соскоба с участка поражения кожи. При подозрении на грибковый характер инфекции берут соскоб на патогенные грибы.
В сложных диагностических ситуациях может быть проведено гистологическое исследование биоптата, взятого из очага микробной экземы. При исследовании препарата определяется отек дермы, спонгиоз, акантоз, образование пузырей в эпидермисе, выраженная лимфоидная инфильтрация с присутствием плазмоцитов. Дифференциальный диагноз микробной экземы проводят с другими видами экземы, псориазом, дерматитами, первичным ретикулезом кожи, доброкачественной семейной пузырчаткой и др.
Лечение микробной экземы
В случае микробной экземы лечение в первую очередь направлено на устранение очага хронической инфекции и терапию фонового заболевания. В зависимости от этиологии заболевания проводят курсовое и местное лечение грибковых заболеваний кожи, курс медикаментозного лечения и обработку пораженных участков кожи при пиодермии, лечение трофической язвы или сикоза.
В лечении микробной экземы применяются антигистаминные и десенсибилизирующие лекарственные препараты (мебгидролин, хлоропирамин, лоратадин, дезлоратадин), витамины группы В, седативные медикаменты. Местная терапия включает применение антибактериальных или противогрибковых мазей, вяжущих и противовоспалительных средств, антисептиков.
Из физиотерапевтических способов лечения при микробной экземе используют магнитотерапию, УФО, УВЧ, озонотерапию и лазеротерапию. Пациентам следует перейти на гипоаллергенную диету, тщательно соблюдать личную гигиену, избегать травмирования очагов микробной экземы. При диссеминации процесса и его переходе в истинную экзему назначают курс глюкокортикоидной терапии.
Прогноз и профилактика
Прогноз микробной экземы при адекватном лечении благоприятный. Длительное и упорное течение экземы может наблюдаться у ослабленных пациентов и пожилых людей. В профилактике микробной экземы основное значение имеет выявление и лечение тех заболеваний, на фоне которых она может развиться, предупреждение инфицирования ран, соблюдение гигиенических правил.
Источник
Случаи заболевания экземой известны ещё с древних времён, обозначая этим названием практически все возникающие дерматозы. Только в XIX столетии несколько ученых классифицировали экзему по отдельной категории.
Содержание статьи:
- Симптомы микробной экземы
- Микробная экзема имеет несколько подвидов:
- Диагностика микробной экземы
- Лечение микробной экземы
- Прогноз и профилактика микробной экземы
Экзема — это часто встречающееся незаразное кожное воспалительное заболевание, обычно характеризующееся длительным течением, склонностью к рецидивам, плохо поддающееся лечению, часто связанное с нарушениями функций нервной системы.
Микробная экзема — одна из разновидностей экземы, вызванная гноеродными микробами, является процессом вторичного характера. Таким образом, причины микробной экземы могут быть следующими:
- гнойные и постоперационные раны;
- трофические и другие изъязвления;
- свищи, ссадины, царапины;
- другие формы экземы или какого-либо дерматоза;
- ослабленная иммунная система;
- аллергические заболевания;
- нарушение процесса пищеварения;
- дисбаланс в работе эндокринной и нервной систем;
- продолжительный стресс;
- низкий уровень личной гигиены;
- химические, животные, физические раздражители;
- механическое травмирование;
- грибковые заболевания;
- генетическая предрасположенность к экземе.
Симптомы микробной экземы
Микробная экзема проявляется такими симптомами, как резкое начало на фоне имеющегося кожного заболевания, проявляющееся ярким покраснением, пузырьками с булавочную головку, которые лопаются, выделяя прозрачную жидкость на эрозированную поверхность кожи. Это и есть стадия мокнутия, которая может продолжаться длительное время с различной интенсивностью.
Микробная экзема имеет резко ограниченные асимметричные округлые формы крупных очагов с серозно-гнойными корками, подверженными отторжению, чаще на руках и голенях. Под наслоением таких корок обнаруживаются мокнущие эрозивные поражения кожи с сильным нагноением. После очищения участка поражения от корковых массивов становится видным отсутствие эпидермического слоя кожи, как бы отлакированная рана красного цвета, подверженная кровоточивости. Границы такого поражения микробной экземой представляют собой ярко-розовый воспаленный «ореол» с отслаивающимся эпидермисом, что говорит о склонности заболевания к дальнейшему распространению на здоровые участки кожи.
Микробная экзема имеет несколько подвидов:
- Экзема под названием монетовидная (нуммулярная), отличающаяся конкретно-резкими очертаниями очаговых поражений размером до 3 см с отёчной гиперемированной мокнущей поверхностью и массивом зеленовато-желтоватых корок. Привычной локализацией бляшечной экземы являются верхние конечности, но иногда болезненный процесс приобретает распространяющуюся форму и может поразить более широкие участки кожи.
- Экзема под названием варикозная получает развитие в результате хронического процессаварикозной недостаточности вен. Образование трофических язв, мацерации кожи во время перевязок, травмирование её в зоне варикозной болезни создает благоприятную почву для возникновения экземы. Данная форма заболевания характеризуется полиморфизмом папул, умеренным зудом и чёткими обводками высыпаний.
- Экзема под названием посттравматическая развивается на местах длительно незаживающих застарелых ран, травм, послеоперационных свищей, мелких травмирующих повреждениях кожи.
- Экзема, названная сикозиформной, возникает и развивается у пациентов, страдающих сикозом (воспалением фолликул волосяных покровов) и представляет собой гнойничковые пустулы красного цвета с волоском в середине, мокнущие и сильно зудящие. Воспалённые фолликулы с гнойными пробками, появляющиеся бесконечным потоком, вновь и вновь покрывают все места тела, в основном, мужчин, с густым волосяным покровом: усы, бороду, лобковую и подмышечные области, расширяя свои высыпания за границы волосяных покровов.
- Экзема сосковой и околососковой зоны получает своё развитие у женщин от постоянного травмирования сосков в период кормления грудью, а также от сильных «расчёсов» у пациенток, больных чесоткой. Мокнутие и трещины характеризуют контрастные, с отчетливыми контурами, очаги поражения кожи данной формой экземы. Пунцовые поверхности очагов покрыты чешуйчатыми корками и сильно чешутся. Сосковая экзема отличается затяжным характером течения и лечения, требует продолжительной и упорной терапии.
- Возбудителями экземы микотической являются грибковые инфекции, типа стригущего лишая, кандидов и других возбудителей микозов различной этиологии, обосновавшихся на кожных покровах тела, на ногах и ногтевых пластинах человека на момент развития экземы. В патогенезе микотической экземы наблюдается синергическое слияние аллергенных агентов с грибковыми возбудителями. Пораженные части кожи при таком сочетании представляют очаги с симптоматикой экземы и микоза в виде круглых, либо крупнофестончатых участков с резко отмеченными контурами, сильным воспалением, пузырьками и пустулами, обеспечивающими мокнутие и обладающие способностью разрастания и слияния в сплошной очаг без кожных прослоек здорового эпителия. Грибковые инфекции сильно осложняют течение хронической экземы, а также развивают плохой отклик организма на лечение, поэтому необходимо тщательно следить за выявлением и лечением грибковых инфекций.
Недостаточное и некорректное врачевание микробной экземы, а также применение травмирующих действий на поврежденные экземой участки кожи обязательно приведут к повторным полиморфным высыпаниям в виде везикул, пустул, папул, отёчных пятен. Следует отметить, что каждая форма экземы может в любое время перейти в микробную вследствие не соблюдений необходимых лечебных и гигиенических правил.
Дальнейшее прогрессирование заболевания создаёт слияние высыпаний в большие участки, покрытые мокнущими эрозиями и корками, хронизируя процесс и переводя микробную экзему в истинную.
Диагностика микробной экземы
Чтобы правильно классифицировать кожное заболевание, в данном случае микробную экзему, необходимо обратиться к врачу-дерматологу, который способен назначить все необходимые варианты обследований. Изучив весь анамнез пациента с сопутствующими заболеваниями, полученными травмами и другими изменениями, специалист-медик сможет грамотно поставить точный диагноз.
Для диагностирования микробной экземы исследуются клетки кожи под микроскопом на наличие микозных отклонений. Бактериологические исследования проверяют мазок выделений и соскоб с очага поражённой кожи на чувствительность возбудителей к антибактериальным лекарствам, а также на присутствие патогенных грибов.
При сложности в определении истинного диагноза назначается гистологическое исследование тканей/клеток из очагового поражения микробной экземой. Материал также исследуется на:
- отёчность дермы и межклеточного пространства;
- гиперпигментации кожи;
- процесс образования пузырьков в эпидермическом слое кожи;
- степень инфильтрации в лимфосистему при наличии плазмоцитов.
Расширенный диагноз микробнойэкземы проводится в отношении с другими формами экземы, иными кожными заболеваниями, как:
- псориаз;
- дерматиты;
- ретикулёз кожи;
- доброкачественная пузырчатка и другие.
Лечение микробной экземы
В связи с хроническим характером заболевания и сложностью полного излечения микробной экземы лечение направлено на индивидуальный и комплексный подход к пациенту, а именно:
- устранение имеющихся у пациента раздражающих факторов, провоцирующих экзему;
- целенаправленное воздействие на сопутствующие заболевания, выясненные в анамнезе;
- терапевтические назначения, снижающие возбудимость нервной системы, бессонницу и зуд у пациента с применением седативных и антигистаминных препаратов;
- применение гемодиализа и других процедур для очищения организма;
- назначение молочно-растительного диеты, содержащей обилие витаминов, с ограничением соли, сладостей, жиров, исключением алкоголя, сладостей в остром периоде;
- применение гидрокортизона и глюкокортикостероидных препаратов при тяжелом течении заболевания совместно с инъекциями витаминов С и группы В для купирования рецидивов;
- использование лечебных ультрафиолетовых лучей воспаленного участка кожи после окончания острой фазы микробной экземы;
- наложение асептических повязок с ретиноловыми мазями, рыбьим жиром, нитратом серебра, разнообразных присыпок, болтушек с индивидуализацией.
Прогноз и профилактика микробной экземы
Прогнозируемое излечение микробной экземы благоприятно при правильно подобранном комплексе лечебно-диетических мероприятий. Ослабленным и пожилым пациентам приходится дольше и упорнее лечиться.
Профилактические меры должны заключаться в лечении болезней-провокаторов микробной экземы, устранении повреждающих факторов, тщательном соблюдении личной гигиены, своевременной обработке кожных повреждений антисептиками.
Источник
Экзема — острое или хроническое рецидивирующее заболевание, характеризующееся воспалительной реакцией, формирующейся под действием экзогенных или эндогенных факторов, полиморфизмом высыпанных элементов, сильным зудом [1, 2]. Проблема экземы в настоящее время становится все более актуальной. В структуре заболеваемости хроническими дерматозами экзема составляет до 40% всех заболеваний кожи. Заболеваемость экземой встречается во всех возрастных группах, часто сопутствует профессиональным заболеваниям. По результатам эпидемиологических исследований разные виды экземы являются одними из самых частых заболеваний в практике врача-дерматовенеролога. Заболеваемость среди лиц трудоспособного населения составляет до 10% [3]. Утрата временной трудоспособности достигает 36% от всех трудопотерь при дерматозах. Среди госпитализированных на долю больных экземой приходится более 30% [4]. Среди женщин заболеваемость экземой чаще, чем у мужчин. В последние годы экзема имеет тенденцию к более тяжелому течению с частыми рецидивами, значительным распространением процесса на коже и резистентностью к лечению [5].
Экзема развивается в результате комплексного воздействия этиологических и патогенетических факторов, в том числе эндокринно-метаболических, инфекционно-аллергических, вегетососудистых и наследственных [6]. Большое значение в формировании экземы придается иммуногенетическим особенностям организма — ассоциации с АГ HLA-B22HLA-Cw1 организма [2]. Генетическая предрасположенность определяет нарушение иммунной регуляции, функции нервной и эндокринной систем. При экземе имеет место полигенное мультифакториальное наследование с выраженной экспрессивностью и пенетрантностью генов. При заболевании одного из родителей (преимущественно матери) шанс заболеть экземой у ребенка равен 40%, при заболевании обоих родителей до 60% [6]. Важное патогенетическое значение имеет патология желудочно-кишечного тракта и гепатобилиарной системы. Несостоятельность кишечного барьера, наиболее характерная для детей, приводит к всасыванию в кровь нерасщепленного белка [2]. Аллергическая реактивность также имеет большое значение в развитии экземы.
По современным представлениям в развитии экземы главную роль играют Т-лимфоциты, несущие на своей поверхности специфические рецепторы к антигену и выделяющие ряд провоспалительных цитокинов, вызывающих развитие тканевых воспалительных реакций. Экзогенные воздействия исключительно многообразны. Они вызывают экзематозные изменения кожи по механизму гиперчувствительности замедленного типа, вызванные контактом с химическими, биологическими, лекарственными средствами и антигенными микробными детерминантами в очагах хронической инфекции [6, 7].
Клинические признаки экземы могут включать в себя зуд, покраснение и шелушение кожи, наличие сгруппированных папуловезикул [2]. В течении экзематозного процесса можно выделить следующие стадии: эритематозная, папулезная, везикулезная, стадия мокнутия, корковая стадия, стадия шелушения [1]. В зависимости от особенностей клинической картины выделяют следующие формы экземы [2]:
- экзема истинная: идиопатическая, дисгидротическая, пруригинозная, роговая (тилотическая);
- экзема микробная: нумулярная, паратравматическая, микотическая, интертригинозная, варикозная, сикозиформная, экзема сосков и околососкового кружка молодой железы женщин;
- экзема себорейная;
- экзема детская;
- экзема профессиональная.
Истинная экзема
В острой стадии истинная экзема проявляется появлением везикул, эритемой, точечными эрозиями с мокнутием, серозными корочками, экскориациями, но могут быть папулы и пустулы. Границы очагов нечеткие. Процесс носит симметричный характер, чаще поражается лицо и конечности с чередованием здоровой и пораженной кожи. Также процесс может распространиться и на другие участки кожи вплоть до эритродермии. После перехода в хроническую стадию гиперемия становится застойной, появляются участки лихенификаций и трещин. Нередко процесс может быть осложнен пиогенной инфекцией, появляются гнойные корки и пустулы [8].
Монетовидная (нумулярная) экзема
Нумулярная экзема является преимущественно болезнью взрослых. Лица мужского пола поражаются более часто, чем женщины. Пик заболеваемости у обоих полов приходится на возраст от 50 до 65 лет. Второй пик у женщин наблюдается в возрасте от 15 до 25 лет. У новорожденных и детей нумулярная экзема — редкое заболевание. У детей начинается с пяти лет. Патогенез нумулярной экземы до сих пор неизвестен. У большинства пациентов атопия в личном или семейном анамнезе не выявляется, однако при тропической экземе могут наблюдаться нумулярные бляшки. В качестве причины заболевания рассматриваются множество факторов. У пожилых пациентов отмечается снижение гидратации кожи. У 68% пациентов были выявлены очаги инфекции, в том числе в области зубов и дыхательном тракте. Также отводится роль в возникновении нумулярной экземы аллергенам окружающей среды, таким как клещи домашней пыли. Клинически визуализируются четко очерченные, монетовидные бляшки из сливающихся папул и папуловезикул. Характерными признаками являются мелкоточечное мокнутие и образование корочек. Однако корки могут покрывать всю поверхность бляшки. Размер бляшек составляет от 1 до 3 см в диаметре. Окружающая кожа в большинстве случаев нормальная, но может быть ксеротической. Интенсивность зуда варьирует от минимального до сильно выраженного. Может наблюдаться разрешение элементов в центре, что отмечается при кольцевидных формах заболевания. Хронические бляшки сухие, шелушащиеся и лихенифицированы. Классическое расположение очагов — разгибательные части конечностей. У женщин верхние конечности, включая дорсальную поверхность кистей, поражаются чаще, чем нижние конечности.
Микробная экзема
Микробная экзема является полиэтиологическим заболеванием. Важна роль кожного барьера в патогенезе микробной экземы. Нарушение целостности кожного покрова при его рассасывании вследствие зуда формирует входные ворота для инфекции. Экссудация, сопровождающая экзему, способствует концентрации белков на поверхности кожи и создает благоприятные условия для размножения вторичной инфекции. Большое значение имеет состояние микробиоты кожи у больных с микробной экземой. В соскобах пораженного эпидермиса у больных микробной экземой высевается Staphylococcus aureus, Staphylococcus haemolyticus, не липофильные дрожжевые грибы, преимущественно рода Candida spp. Ведущими патогенами микробной экземы являются инфекционные аллергены — бактериальные, вирусные, грибковые протозойные и другие. Провоцировать заболевание могут также экзогенные раздражители — физические, механические и биологические. Иммуноаллергическая теория наглядно подтверждается эмпирически выявленной стадийностью течения микробной экземы. Первоначально заболевание развивается в виде экзематизации на месте неаллергических пиодермитов, а затем через локализованные формы трансформируется в генерализованный процесс. Очаги микробной экземы часто возникают на местах длительно персистирующей пиодермии и вокруг гнойных ран. Микробная экзема является осложнением дерматофитии крупных складок и стоп, поверхностного кандидоза кожи. Первоначально сенсибилизация может носить моновалентный характер, но со временем становится поливалентной. В патогенезе микробной экземы решающая роль отведена бактериальной сенсибилизации Staphylococcus aureus и Staphylococcus haemolyticus. У пациентов с микробной экземой развивается иммунологически обусловленный латентно простирающийся синдром эндогенной интоксикации. Повышение концентрации циркулирующих иммунных комплексов и величина лейкоцитарного индекса интоксикации прямо пропорциональны напряженности иммунопатологических процессов [9, 10]. Микробная экзема в основном проявляется асимметричными очагами поражения. Очаги имеют круглую или неправильную форму, четкие границы, ограничены бордюром из отслаивающегося эпидермиса. Центральная часть очагов покрыта гнойными и серозными корками, после их снятия обнаруживается поверхность с мокнутием, имеющая вид «колодцев». Высыпания сопровождаются интенсивным зудом [1].
Себорейная экзема
Себорейная экзема начинается на волосистой части головы. Очаги поражения распространяются на заушные области, шею, верхнюю часть груди, межлопаточную область, сгибательную поверхность конечностей; как и себорейный дерматит, себорейная экзема локализуется на областях кожи с большим количеством сальных желез и не имеет четких границ. В пределах очагов кожа гиперемирована, отечна, на поверхности ее видны мелкие желтовато-розовые папулы, жирные желтоватые чешуйки и корки [1].
Варикозная экзема
Варикозная экзема связана с наличием у больного варикозной болезни. Поражение локализуется на коже нижних конечностей, в основном в непосредственной близости с варикозными язвами, преимущественно в области нижней трети голени. В развитии заболевания играют мацерации кожи, различные травмы, также нерациональное лечение варикозных язв. Заболевание сопровождается зудом. Дифференцируют с рожистым воспалением, претибиальной микседемой [3, 11–13].
Сикозиформная экзема
Сикозиформная экзема развивается на фоне вульгарного сикоза, патологический процесс распространяется за пределы области оволосения. Как правило, кожный процесс локализуется на подбородке, лобке, верхней губе, подмышечной области. Клинически отмечается зуд и мокнутие, серозные колодцы, с истечением времени появляются участки лихенификации кожи [2].
Детская экзема
Детская экзема проявляется клиническими признаками истинной, микробной и себорейной экземы. Первые проявления появляются в возрасте 3–6 месяцев. На коже преобладают процессы экссудации. Участки поражения симметричны, ярко гиперемированы, отечны, выражено мокнутие, наслоение корок. Появляются молочные корки. Эритематозные очаги имеют блестящую поверхность, горячие на ощупь. Участки поражения локализуются на щеках, лбе, ушных раковинах, волосистой части головы, разгибательных поверхностях конечностей, ягодицах. Носогубный треугольник остается не тронутым. Больных беспокоит зуд и бессонница. В возрасте 2–3 недель жизни на фоне пониженного питания может развиться характерно клиническая картина заболевания. Нередко трансформируется в атопический дерматит [2, 11, 14, 15].
Экзема сосков молочных желез
Экзема сосков молочных желез является следствием травмы сосков во время вскармливания ребенка, но в некоторых случаях этиологию невозможно определить. Она характеризуется незначительной эритемой, слабо выраженной инфильтрацией, мокнутием и наличием серозно-геморрагических корок, возможно появление пустул и трещин. Обычно патологический процесс имеет двухсторонний характер и не сопровождается уплотнением сосков [2].
Профессиональная экзема
Профессиональная экзема развивается под действием производственных аллергенов. К профессиональным аллергенам относится сплавы металлов, соединения ртути, пенициллин и полусинтетические антибиотики, эпоксидные смолы, синтетические клеи. При профессиональной экземе развивается реакция гиперчувствительности замедленного типа. Клиническая картина имеет все признаки обычной экземы. Профессиональная экзема развивается в основном на открытых участках кожи, в местах контакта с раздражителем. При исчезновении этиологического фактора заболевание быстро разрешается [11, 16].
Паратравматическая экзема
Паратравматическая экзема развивается в области послеоперационных рубцов, в местах неправильного наложения гипсовых повязок, на местах остеосинтеза. Клинически возникает островоспалительная эритема, появляются папулы или пустулы, с дальнейшим образованием корок. Возможно отложение гемосидерина в пораженных тканях [2].
Диагностика основывается на данных анамнеза и клинической картины заболевания. Проводятся лабораторные исследования: биохимический анализ крови с определением АЛТ, АСТ, триглицеридов, общего белка, креатинина, общего билирубина, глюкозы; общий анализ крови; клинический анализ мочи; определение уровня общего IgE в сыворотке с помощью ИФА; кожные пробы; определение антител к антигенам лямблий, аскарид, токсокар и других; гистологическое исследование биоптатов кожи проводится по показаниям с целью дифференциальной диагностики. Диагноз профессиональной экземы подтверждается кожными пробами с предполагаемыми профессиональными раздражителями. Постановка диагноза, обследование и лечение больного экземой зависят от распознавания экзематозных изменений на коже, определения остроты процесса и характеристики высыпаний с целью классификации имеющихся у пациента форм экземы. По показаниям назначаются консультации других специалистов — эндокринолога, аллерголога, терапевта, гастроэнтеролога [2].
При истинной экземе дифференциальную диагностику проводят с пиодермией, аллергическим контактным дерматитом, атопическим дерматитом, токсикодермией. Дифференциальный диагноз монетовидной экземы проводят с бляшечным парапсориазом, розовым лишаем, себорейной экземой. Себорейную экзему дифференцируют от колликулярного дискератоза Дарье, болезни Девержи. Микробную экзему дифференцируют со стрептодермией, контактным аллергическим дерматитом, лейшманиозом. Дифференциальную диагностику сикозиформной экземы проводят с вульгарным сикозом. Дисгидратическую экзему необходимо отличать от пустулезного бактерида, дерматомикозов, ладонно-подошвенного псориаза, пустулезного псориаза ладоней, хронического акродерматита Аллопо [6, 10, 14, 15, 17, 18].
При лечении в острой стадии экземы применяют антигистаминные препараты первого поколения. Глюкокортикостероидные препараты применяют при наличии выраженного воспаления. При выраженном кожном зуде назначают транквилизатор с антигистаминным действием. При наличии выраженной экссудации назначают детоксикационную терапию. При наличии микробной экземы, вторичного инфицирования, лимфангоита, лимфаденита, повышения температуры применяют антибактериальные препараты. При тилотической экземе в случаях выраженной инфильтрации, гиперкератоза и/или торпидности к проводимой терапии рекомендуется назначение ретиноидов.
Применяются примочки с 1% раствором танина, 2% раствором борной кислоты, 0,25% раствором серебра нитрата, ванночки с 0,01–0,1% раствором калия перманганата, раствором Циндола 1–2 раза в сутки в течение 4–7 дней. Антисептические наружные препараты (раствор бриллиантового зеленого спиртовой 1% или Фукорцин спиртовой раствор) назначают наружно на область высыпаний 2–3 раза в сутки в течение 5–14 дней. Глюкокортикостероидные препараты 1–2 раза в сутки наружно в течение 7–20 дней. По мере стихания острых воспалительных явлений используют пасты, содержащие 2–3% ихтаммол, нафталанскую нефть, 0,5–1% серу, 2–5% борноцинконафталановую пасту, 2–5% дегтярно-нафталановую пасту. Физиотерапевтическое лечение включает узкополосную средневолновую ультрафиолетовую терапию с длиной волны 311 нм, 4–5 раз в неделю, на курс от 25 до 30 процедур. При соблюдении диеты из рациона больных экземой исключаются яйца, цитрусовые, мясо птицы, жирные сорта рыбы, мясные бульоны, цельное молоко, орехи, газированные напитки, красные вина, морепродукты [2].
Таким образом, экзема является одним из наиболее часто встречающихся заболеваний, возникающих в результате действия как внешних, так и внутренних факторов. Сложность патогенеза экземы предусматривает комплексный подход к ее лечению с учетом степени выраженности процесса, формы заболевания, состояния внутренних органов и систем, что требует индивидуального подхода к ведению и лечению больных.
Литература
- Владимиров В. В., Зудин Б. И. Кожные и венерические болезни. Атлас. 2-е издание. М.: Медицина. 2012. 288 с.
- Федеральные клинические рекомендации. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. 5-е изд., перераб. и доп. М.: Деловой экспресс, 2016. 768 с.
- Махулаева А. М. Результаты комплексного лечения больных варикозной экиемы голени, ассоциированной с микотической инфекцией // Альманах клинической медицины. 2010. С. 219–224.
- Никонова И. В. Состояние биоценоза кожи при микробной экземе // Практическая медицина. 2011. С. 80–83
- Курбанова А. А., Кисина В. И., Блатун Л. А. Рациональная фармакотерапия заболеваний кожи и инфокций, передаваемых половым путем. Рук-во для практических врачей. М., 2012. С. 406–407.
- Дерматовенерология. Национальное руководство / Под ред. Ю. С. Бутова, Ю. К. Скрипкина, О. Л. Иванова. М.: ГЕОТАР-Медиа, 2017. 896 с.
- Yusupova L. A. Level sl-selectin in blood serum of patients with schizophrenia comorbidity pyoderma // European journal of natural history. 2013. № 3. С. 19–20.
- Вулф К., Джонсон Р., Сюрмонд Д. Дерматология по Томасу Фицпатрику. Атлас-справочник. 2007. 1312 с.
- Соколова Т. В., Малярчук А. П., Сафонова Л. А. Стратегия выбора наружной терапии при микробной экземе // Клиническая дерматология и венерология. 2017, 3, 46–51.
- Юсупова Л. А. Распространенность эпидермофитий у больных, имеющих психические расстройства. В кн.: Успехи медицинской микологии. Сб. науч. тр. М., 2003. Т. II. С. 201–202.
- Дагилова А. А. Общие подходы к терапии экземы в практике врача-интерниста // Лечащий Врач. 2012, № 8, с. 15–17.
- Юсупова Л. А. Современное состояние проблемы ангиитов кожи // Лечащий Врач. 2013, № 5, c. 38–43.
- Lehucher-Michel M. P. Dyshidi eczema and occupation: A descriptive study // Contact Derm. 2000. 43. Р. 200.
- Юсупова Л. А. Диагностика и комплексная терапия атопического дерматита у больных с психическими расстройствами // Вестник последипломного медицинского образования. 2003. № 2. С. 11–14.
- Warshaw E. M. Therapeutic opt for chronic hand dermatitis // Dern. Ther. 2004. 17. Р. 240.
- Юсупова Л. А. Распространенность хронических дерматозов у больных с психическими расстройствами // Вестник последипломного медицинского образования. 2003. № 3–4. С. 46–48.
- Swartling С. Treatment of dyshidrotic hand dermatitis with intradermal botulinum toxin // Am A Dermatol. 2002. 47. Р. 667.
- Холден К. Экзема и контактный дерматит. МЕДпресс-информ, 2009. 112 с.
Л. А. Юсупова*, 1, доктор медицинских наук, профессор
Е. И. Юнусова*, кандидат медицинских наук
З. Ш. Гараева*, кандидат медицинских наук
Г. И. Мавлютова*, кандидат медицинских наук
Е. В. Бильдюк**
А. Н. Шакирова*
*ГБОУ ДПО КГМА МЗ РФ, Казань
<
