Может ли быть псориаз от пыли
Дата публикации 30 июля 2018Обновлено 22 сентября 2020
Определение болезни. Причины заболевания
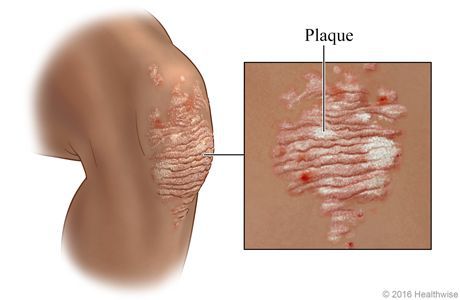
Псориаз — это хроническое заболевание, поражающее кожу, а иногда ногти, суставы и внутренние органы, проявляющееся в виде розово-красных высыпаний (папул), возвышающихся над поверхностью кожи и покрытых серебристыми чешуйками, которые легко отслаиваются при шелушении. Псориатические папулы могут сливаться в более крупные бляшки.[1] Одним из типичных проявлений заболевания является зуд. При обширной форме псориаза может возникнуть псориатический артрит. Довольно часто псориаз ассоциируется с импотенцией, ускоренным семяизвержением и синдромом Рейтера.[2]
Причины возникновения псориаза всё ещё однозначно не выявлены. К ним относятся:
- микробный фактор (различные виды грибка, микоплазмы);
- нервно-психическая травма (стресс);
- эндокринные заболевания (сахарный диабет, болезни щитовидной железы);
- очаги хронической инфекции (особенно стрептококковой);
- иммунодефицитные состояния;
- нарушения обмена веществ (липидного, белкового);
- травмы кожи;
- травмы суставов.
Многие исследователи обращают внимание на семейный характер псориаза и признают его генетическую природу. Считается, что существование болезни, передающееся из поколения в поколение, обусловлено генетической предрасположенностью человека. Однако чем объяснить возникновение болезни у кого-то из супружеской пары после того, как они создали семью? На самом же деле наследуются предрасположенность к псориазу.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы псориаза
Чаще псориатические бляшки возникают на коже разгибательных поверхностей нижних и верхних конечностей, груди, живота, спины, волосистой части головы, но при прогрессировании заболевания они могут появиться в любых других, самых неожиданных местах покрова.

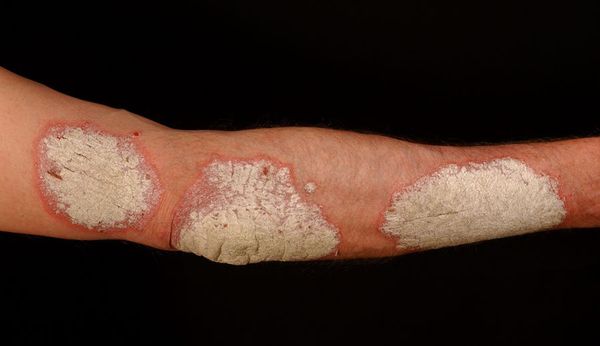
Вначале папулы имеют размер 3-5 мм, цвет ярко-розовый. Постепенно увеличиваясь в размерах, они покрываются серебристыми чешуйками и сливаются в более крупные образования, именуемые бляшками.[4]
Свежие элементы папул, как правило, яркого цвета, вплоть до красного, “старые” — более блёклые. На начальной стадии псориаза краевая зона папулы остаётся свободной от шелушения и представляет собой гиперемическую кайму — венчик роста (ободок Пильнова).[10]
Очень важным характерным признаком псориаза, помогающим при дифференциальной диагностике (отличие от других кожных заболеваний), является триада Ауспитца, которую можно наблюдать при поскабливании поверхности папулы острым предметом:
- наслоение большого количества серебристо-белых чешуек, при соскабливании которых возникает некоторое сходство со стеариновым пятном — феномен стеаринового пятна;
- благодаря отсутствию связывающих элементов между шиповатым и роговым слоем после соскабливания нижние слои роговых пластинок отделяются подобно плёнке, открывая экссудированную поверхность, выполненную шиповатым слоем — симптом псориатической (терминальной) плёнки;

- если продолжить соскабливание, плёнка разрушится, обнажив поверхностно расположенные капилляры, проявляющиеся в виде мелких кровяных точек — феномен кровяной росы.[6]

Клинические разновидности псориаза:
- Пятнистый псориаз — представлен бледно-розовыми слабо инфильтрированными пятнами. Напоминает токсидермию.
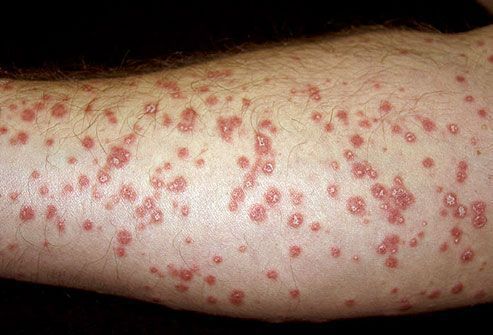
- Раздражённый псориаз — возникает в связи с воздействием на кожу агрессивных факторов внешней среды (солнечный свет, холод, жара) и лекарственных препаратов раздражающего действия. Окрас бляшки становятся более интенсивным, они увеличиваются в размерах, сильнее возвышаются над поверхностью кожи, формируется гиперемический пояс по периферии.

- Себорейный псориаз — часто развивается у больных себореей. Клиническая картина очень похожа на себорейную экзему.

- Экссудативный псориаз — встречается довольно часто. Возникает по причине избыточного выделения воспалительной жидкости (экссудата). Он пропитывает скопления чешуек, превращая их в чешуекорки.
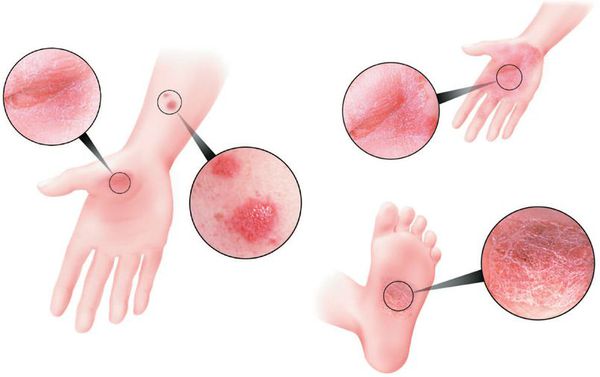
- Псориаз ладоней и подошв — представлен либо обычными бляшками и папулами, либо гиперкератозными образованиями, симулирующими мозоли и омозолелости.
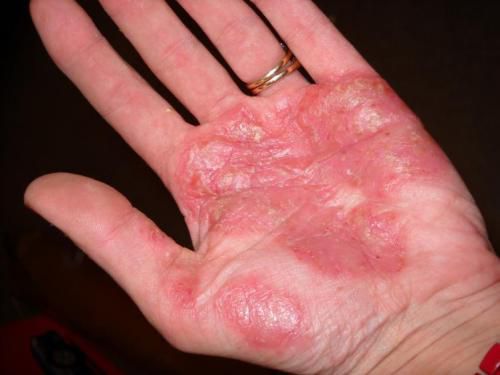
- Фолликулярный псориаз — редко встречающаяся форма болезни. Высыпания состоят из милиарных узелков белого цвета с воронкообразным вдавлением в центре.

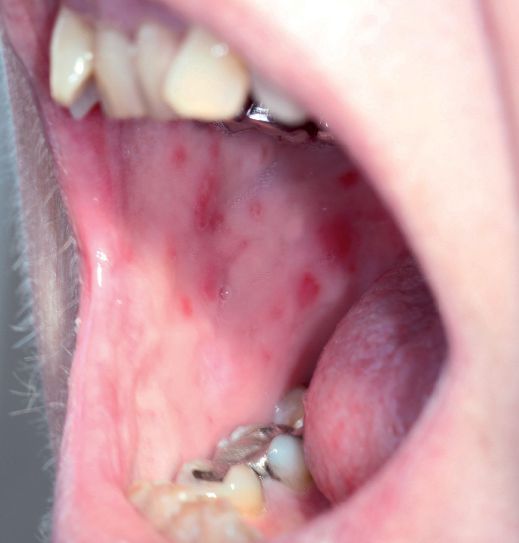
- Псориаз слизистых оболочек: редко встречающаяся форма заболевания. Возникает на слизистой оболочке рта и мочевого пузыря. Проявляется в виде участков серо-белого цвета с гиперемической каймой по периферии.[10]
Патогенез псориаза
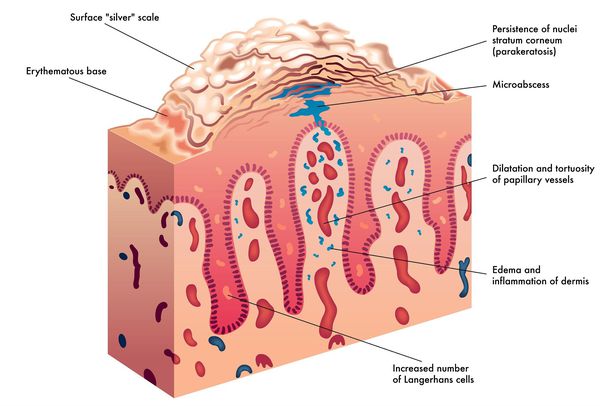
Дерматоз представляет собой наиболее распространённый Т-клеточно-опосредованный воспалительный процесс, следствием которого является ускоренная патологическая пролиферация кератиноцитов (разрастание основных клеток эпидермиса), запускаемая цитокинами иммунокомпетентных клеток.[15]
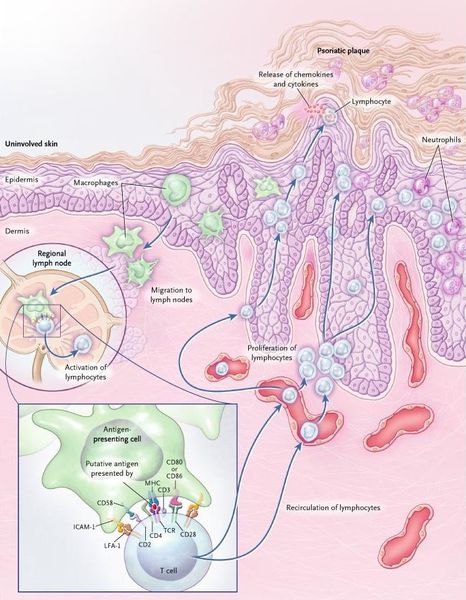
Псориаз — хроническое воспалительное заболевание, протекающее с участием микробных возбудителей, имеющих тропность (привязанность) к кожной ткани. Всё, что происходит в коже под воздействием возбудителя — классическая воспалительная реакция по принципу Tumor (бугор, отёк), Rubor (покраснение), Dolor (боль), Calor (жар, повышенная температура), et Functia laesa (нарушенная функция). Покраснение и утолщение кожных покровов в местах поражения, зуд, повышенная кератинизация с последующим образованием чешуек — всё это проявления воспалительного процесса, защитная реакция организма, направленная на борьбу с микробным возбудителем, где без своевременной помощи извне организм часто терпит поражение.

Некоторые учёные придерживаются теории генетической предрасположенности к нарушению процессов деления клеток посредством усиления дифференцировки и кератинизации с последующей их пролиферацией и появлением большого числа не полностью ороговевших эпителиоцитов. Но эта теория нисколько не противоречит вышеизложенной микробной.
Классификация и стадии развития псориаза
Общепринятой классификации псориаза нет.
Традиционно выделяют четыре типа псориаза:
- вульгарный псориаз (себорейный, фолликулярный, бородавчатый, эксссудативный, буллёзный, псориаз ладоней и подошв, псориаз слизистых);
- пустулёзный псориаз;
- псориатическую эритродермию;
- псориатический артрит.[2]
По МКБ-10 выделяют:
- L40.0 Псориаз обыкновенный (монетовидный и бляшечный псориаз);
- L40.1 Генерализованный пустулёзный псориаз (импетиго герпетиформное, болезнь Цумбуша);
- L40.2 Акродерматит стойкий;
- L40.3 Пустулёз ладонный и подошвенный;
- L40.4 Псориаз каплевидный;
- L40.5 Псориаз артропатический;
- L40.8 Другой псориаз;
- L40.9 Псориаз неуточнённый.[21]
Осложнения псориаза
Из-за отсутствия своевременного и грамотного лечения псориаз начинает оказывать отрицательное влияние на жизненно важные органы и системы: суставы, сердце, почки, нервную систему. Эти состояния могут привести к инвалидности и даже стать причиной смерти человека.
Чаще всего врачи сталкиваются с таким осложнением, как псориатический артрит (ПА). Он возникает в результате воспалительных изменений в суставах.

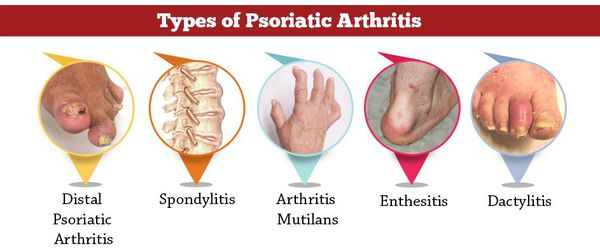
Больше всего страдают суставы кистей, запястий, ступней, коленей. Со временем болезнь может перейти на тазобедренные, плечевые суставы, и суставы позвоночника. При дальнейшем прогрессировании вблизи поражённых суставов начинают болеть мышцы тела. Больные жалуются на скованность движений, особенно в утренние часы, часто у этих людей наблюдается повышенная температура тела в течение всего дня.[14]
Клиническая картина ПА развивается по типу артрита: вначале возникают болевые ощущения, затем появляется отёчность, скованность и ограничение подвижности. Для ПА характерен патогномоничный симптом — палец-сосиска, связанный с поражением всех межфаланговых поверхностей.

ПА является наиболее тяжёлой формой заболевания, так как нередко становится причиной инвалидности.[16]
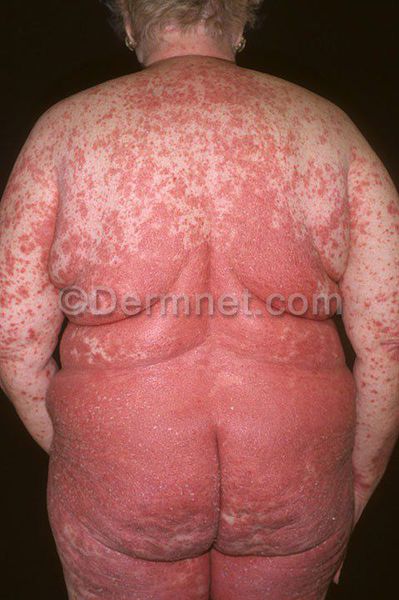
Чуть реже встречается псориатическая эритродермия. Это состояние возникает при полном поражении кожи. Больных беспокоит зуд и жжение, сильная реакция кожи на смену температуры, обильное шелушение отмерших тканей кожи.
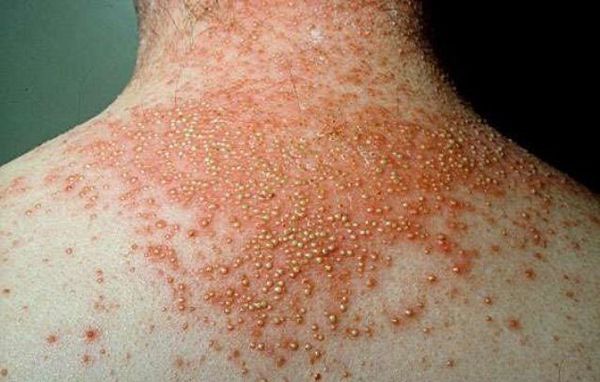
Следующим по частоте возникновения осложнений является пустулёзный псориаз. Это осложнение обусловлено присоединением вторичной инфекции (стафилококков и стрептококков). Клинически это проявляется образованием гнойных элементов в виде возвышающихся над поверхностью кожи образований размером с гречневое зерно, заполненных гноем (пустул). К имеющимся симптомам у больных присоединяется высокая температура и признаки серьёзной интоксикации. Пустулы возникают в разных местах, характеризуются быстрым ростом и тенденцией к слиянию.
Поражения внутренних органов при псориазе в настоящее время встречаются крайне редко. Как правило, им подвержены люди, ведущие асоциальный образ жизни. Чаще всего поражается мочеполовая система: почки (пиелонефрит, гломерулонефрит), слизистая мочевого пузыря (цистит) и мочеиспускательного канала (уретрит). Со стороны сердца псориаз может вызвать поражение митральных клапанов, воспаление сердечной мышцы (миокардит) и наружной оболочки сердца (перикардит). При поражении нервной системы пациенты жалуются на парестезии (ползание мурашек), повышенную раздражительность или депрессию, постоянную усталость, сонливость, апатию.[13]
Диагностика псориаза
Псориаз настолько патогномоничное (узнаваемое) заболевание, что проблем с диагностикой по внешним признакам не возникает. Часто диагноз пациентам можно ставить, что называется, “с порога”. При необходимости врач делает соскоб с поверхности кожи для обнаружения триады Ауспитца.
Кандидатом медицинских наук Терлецким О.В. с соавторами предложена схема диагностики, разработанная на основе данных Американской Ревматологической ассоциации:
- общий анализ крови (с тромбоцитами);
- общий анализ мочи;
- биохимический анализ крови;
- острофазные реакции (СК, РФ, СРБ);
- иммуноглобулины (А, G, М, Е);
- реакция связывания комплеменста (РСК) с гонококковым антигеном, РСК с хламидийным антигеном;
- реакции Райта и Хаддльсона;
- коагулограмма;
- анализ крови на боррелиоз и токсоплазмоз (по показаниям);
- анализ крови на HLA.[1]
Но поскольку существует множество болезней, протекающих под маской псориаза, возникает необходимость проведения дифференциальной диагностики между папулёзным сифилидом, синдромом Рейтера, нейродермитом, розовым лишаем, системной красной волчанкой и себорейной экземой.[7] Для этой цели используют:
- биопсию (отщипывание кусочка кожи с последующим гистологическим исследованием);
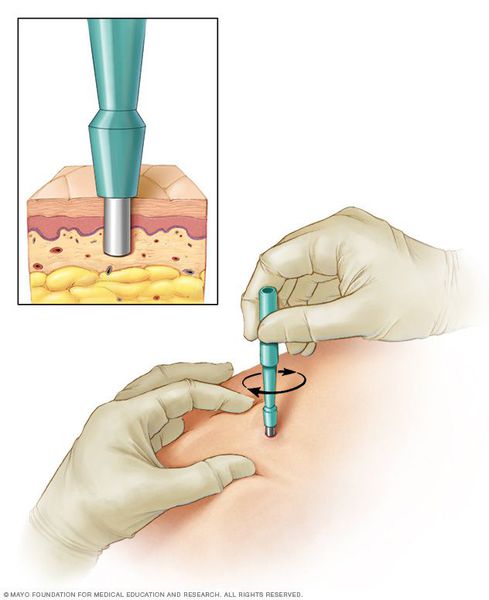
- лабораторную диагностику (часто применяется для разграничения псориаза и папулёзного сифилида);
- исследования крови на другие скрытые инфекции для более качественного подбора антибиотиков.
Инструментальные методы диагностики преимущественно используются при осложнённых формах псориаза, выражающихся в поражении суставов (рентген суставов) и внутренних органов (УЗИ сердца, почек, мочевого пузыря).[2]
Лечение псориаза
Несмотря на то, что псориаз является упорно рецидивирующим заболеванием, от него можно полностью избавиться при условии своевременного обращения к врачу-дерматологу, который сможет выявить истинные причины возникновения болезни.
За последнее десятилетие появилось много этиотропных и патогенетических препаратов как системного, так и местного действия. Очень хорошо зарекомендовали себя препараты, взаимодействующие между собой при помощи химических сигналов (цитокинов), устраняющие повышенную пролиферацию креатиноцитов кожи.[9]
Для достижения этой цели коллективом кафедры дерматовенерологии МАПО СПб в 1994 году был внедрён метод лечения псориаза с применением УФО крови (фотомодификации крови ультрафиолетом).
О способности солнечного света благотворно влиять на кожу при многочисленных болезнях, в том числе и псориазе, было известно с незапамятных времён. В начале ХХ века группа немецких учёных предположила: поскольку ультрафиолет оказывает лечебный эффект, воздействуя на открытую кожу, то, вероятно, этот же эффект будет возникать и при воздействии ультрафиолета на кровь. Кровь — это тоже ткань, которая связывает органы и системы в единое целое. Первый документально подтверждённый сеанс применения УФО на кровь был проведён в 1924 году в Германии: результат превзошёл самые смелые ожидания.
Потрясающий лечебный эффект ультрафиолетовых лучей на кровь связан с возникновением глубоких структурных изменений на молекулярно-атомном уровне, которые улавливаются иммунокомпетентными органами (печень, селезёнка, костный мозг, лимфоидная ткань). Данные изменения расцениваются этими органами как сигнал тревоги, в связи с чем в этих органах в десятки раз повышается количество продуцируемых иммунных комплексов. Таким образом, ультрафиолет является своеобразным “кнутом”, принуждающим организм резко повысить защитные силы для борьбы с болезнью.
Также стоит отметить эффект размуровывающей терапии ультрафиолета (РТ-эффект). Этот метод лечения очень важен, учитывая хронический характер псориаза, сопряжённого с многочисленными осложнениями внутренних органов, вызванных разнообразными микробными возбудителями. Чем дольше микробы находятся в организме, тем шире становится их ареал обитания. Стремясь укрепить свою «юрисдикцию» над организмом, эти микроскопические безжалостные существа гематогенно и лимфогенно захватывают всё новые и новые анатомические области. Попадая в ткани, они стремятся как можно глубже проникнуть в межклеточные пространства, формируя микроколонии, защищённые шлаками, остатками отмерших искорёженных клеток и лейкоцитарным валом. Это уже не просто убежища, а целые бункера, где они годами могут находиться вне зоны досягаемости для антибиотиков. А недостаток с “продовольственным снабжением” легко компенсируется способностью этих существ входить в состояние анабиоза (нечто среднее между жизнью и смертью). В таких случаях и помогает способность ультрафиолетовых лучей разрушать микробные «убежища», что создаёт благоприятные условия для проникновения в них антибиотиков и других этиотропных препаратов.[8]
Справедливости ради нужно отметить, что накожное применение ультрафиолета по-прежнему актуально. Наиболее известным методом лечения, использующий этот принцип, является ПУВА-терапия. Но, по сравнению с УФО крови, этот метод вообще не выдерживает конкуренции. Лечебный эффект длится очень недолго, рецидивы могут наступать спустя две недели после окончания лечения.

Из медикаментозных средств хорошо зарекомендовали себя:
производные витамина А («Неотигазон», «Тигасон»), снижающие скорость созревания кератиноцитов и нормализующие дифференциацию клеток;
иммунодепресанты («Циклоспорин А»), снижающие активность Т-лимфоцитов, способствующих усиленному делению клеток эпидермиса;
препараты для лечения злокачественных опухолей («Метотрексат»), тормозящие размножение и рост нетипичных клеток кожи.[16]
Прогноз. Профилактика
Особых условий для работы больному псориазу обычной формы не требуется, так как клинически заболевание проявляется лишь дефектом кожи. Если человек работает на химическом предприятии, то прибывание на работе необходимо исключить. Однако стоит помнить, что при псориазе могут возникнуть осложнения. При этом чаще всего развивается псориатический артрит, тяжёлые формы которого способны стать причиной ограничения выполнения функциональных обязанностей на производстве и в дальнейшем — к полной инвалидизации.
Псориаз — это не приговор. Если пациент своевременно обратился за квалифицированной помощью к специалисту, который сможет установить реальные причины заболевания и назначит эффективное лечение, то болезнь будет побеждена.
Профилактика псориаза — неотъемлемая часть терапевтических мероприятий по устранению одного из наиболее серьёзных кожных заболеваний. После выздоровлении пациенту необходимо в корне пересмотреть свой образ жизни, исключить вредные привычки, уделить внимание терапии хронических заболеваний других органов, скорректировать питание, включить в ежедневный распорядок прогулки на свежем воздухе и занятия спортом.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Зимний псориаз – это одна из разновидностей данной патологии. Сам по себе псориаз – это хроническая кожная болезнь, имеющая неинфекционное происхождение. При её развитии у больного на коже появляются воспалённые области, покрывающиеся серебристыми чешуйками. Псориаз зачастую рецидивирует (данная форма обостряется в зимние периоды), поражая ткани, расположенные рядом с суставами.
Эпидемиология
Примерно 2-3% людей на планете (в зависимости от места проживания) болеют псориазом. Статистика показывает, что в основном это заболевание возникает в период между 30-40-ка, а также 50-60-ю годами, но также иногда развивается и у детей.
[1], [2], [3], [4], [5]
Причины зимнего псориаз
Причинами появления зимнего псориаза является сокращение количества УФ-лучей, попадающих на кожу больного, а также сухость воздуха.
Вследствие того, что в холодные дни люди стараются меньше пребывать на улице, а также одеваются в несколько слоев тёплой одежды, кожный покров получает меньшее количество УФ-лучей, а ведь именно они ослабляют проявления зимнего псориаза в весенне-летний период. По данным исследователей ультрафиолет позволяет задерживать ускоренный рост клеток кожного покрова (это считается основным симптомом развития псориаза). Поэтому, в результате сокращения периодов времени, проводимых на улице, у пациентов с этим заболеванием увеличивается риск его обострения, а также ухудшения состояния псориазных бляшек.
Помимо этого, вследствие того, что холодный зимний воздух на улице (а также наоборот жаркий внутри множества помещений) недостаточно влажный, это также негативно сказывается на коже.
[6], [7], [8], [9]
Факторы риска
Обострение симптомов псориаза может проявляться под воздействием вируса либо бактериальной инфекции, попавших в организм больного.
Любые расстройства, вирусы, микробы и бактерии – всё, что может нарушить стабильную и правильную работу иммунной системы, способно спровоцировать ухудшение течения болезни. Инициировать обострение псориаза способны даже самые простейшие вирусы – к примеру, респираторные либо простудные.
Также ухудшение состояния возможно вследствие злоупотребления алкоголем. В особенности, если оно сопровождается ещё и курением – это удваивает негативное воздействие на организм.
[10], [11], [12], [13], [14]
Патогенез
Патогенез псориаза в настоящее время ещё не выяснен окончательно. Существует множество гипотез развития этого заболевания, а основной среди них считается наследственная.
О том, что патогенез болезни зависит от генетических возбудителей, говорит тот факт, что концентрация её развития гораздо выше в семьях, в анамнезе которых имеется псориаз. Помимо этого в этом случае также отмечается более высокая конкордантность между монозиготными, а не дизиготными близнецами. Пока нет окончательных данных о том, какой у псориаза тип наследования, но есть много свидетельств того, что это многофакторная болезнь, доля генетической компоненты которой составляет 60-70%, а средовая, соответственно, равна 30-40%.
Если говорить об инфекционной гипотезе, то существуют отдельные косвенные доказательства (такие, как обнаружение схожих с вирусными иммунных включений, а также комплексов, а помимо этого присутствие цитопатического воздействия на эмбрионы курицы и тканевые культуры вследствие влияния, оказываемого предполагаемым вирусом) того, что вирусы могут провоцировать развитие псориаза. Но при этом имеющихся данных недостаточно для того, чтобы рассуждать о вирусной этиологии болезни – потому как инфекция всё ещё не была воспроизведена экспериментальным методом, вирус не идентифицировали, а достоверных случаев заражения псориазом описано не было.
[15], [16], [17], [18], [19], [20], [21], [22], [23]
Симптомы зимнего псориаз
Основными симптомами псориаза являются воспалившиеся и шелушащиеся красные пятна на кожном покрове – как по телу, так и на голове. В этих местах также ощущается сильный зуд. В отдельных случаях заболевание способно поражать ногти.
В соответствии с периодом, когда чаще всего происходят рецидивы, болезнь можно классифицировать на несколько отдельных типов. К примеру, если обострения происходят зимой – такой псориаз называют зимним.
В случае обострения псориаза на теле пациента возникает красная сыпь, похожая внешне на бляшки. Пятна на коже могут быть и маленькими (не больше булавочной головки), и огромными, занимающими большую площадь кожного покрова. Сыпь сильно шелушится и зудит, а её поверхностный слой, который называют чешуйками, может отслаиваться. В процессе слущивания на поверхности оказываются глубинные кожные слои, отличающиеся плотностью. В отдельных случаях в очагах поражения возможно развитие нагноения, а также появление трещин.
Стадии
По степени тяжести псориаз можно разделить на 3 стадии – тяжёлую, среднюю, а также лёгкую. При лёгкой псориатические бляшки занимают максимум 3% площади кожного покрова, а при средней – 10% площади. Тяжёлой же считается стадия, когда заболевание охватывает больше 11% кожного покрова.
Существует также 3 стадии развития болезни – регрессирующая, а помимо этого стационарная и прогрессирующая.
Когда у больного наблюдается прогрессирующая стадия патологии, на фоне формирования новых папул разрастаются также и старые элементы. При этом вокруг папул образуется особый венчик, а новые бляшки возникают вследствие слияния папул.
При стационарном этапе развития венчик роста не формируется, как и новые папулы.
Во время регрессирующей стадии очаги высыпаний бледнеют и уплощаются, а помимо этого становятся меньше. Также исчезает шелушение, а на участках вокруг папул формируется венчик депигментации.
[24], [25], [26]
Осложнения и последствия
Псориаз как самостоятельное заболевание не опасен для здоровья, а также не является заразным. Его бляшки способны возникать на коже, а затем исчезать и снова появляться в уже других местах. Опасность заключается в том, что при псориазе патологические изменения могут происходить в других органах (в основном в суставах). Подобное осложнение называется псориатическим артритом. Около 20% всех случаев развития этой болезни приходится на коленную область, но кроме этого могут поражаться и прочие суставы – к примеру, в фалангах пальцев. При тяжёлом течении болезни происходит полное обездвиживание суставов.
Помимо этого осложнением псориаза может быть понижение чувствительности тканей к веществу инсулин, вследствие чего возможно развитие сахарного диабета II типа, в особенности у людей пожилого возраста.
При псориазе ухудшается выработка мелатонина (это гормон шишковидной железы/эпифиза) – он ответственен за функцию сна. Также в 10% случаев заболевание способно вызывать болезнь глаз.
Кроме этого возможно развитие псориатического гломерулонефрита, а также поражение сердечнососудистой системы.
У больных псориазом (в особенности в распространённой форме) могут наблюдаться и психологические нарушения – часто развивается депрессия.
[27], [28], [29], [30], [31]
Диагностика зимнего псориаз
Псориаз диагностируется в основном по наличию внешних симптомов, а также анамнезу (после проведения беседы с больным). Внешними симптомами являются проявления, входящие в псориатическую триаду:
- симптом стеаринового пятна (после скобления бляшки чешуйки начинают сходить в виде стружки, похожей на стеарин);
- феномен псориатической плёнки (после снятия всех чешуйки на коже остаётся блестящая красная воспалившаяся поверхность, напоминающая полиэтилен);
- симптом Ауспитца (после скобления очищенной кожи на ней возникают капельки крови – вследствие повреждения небольших поверхностных сосудов).
Для подтверждения диагноза проводится процедура биопсии.
Также при диагностике псориаза может выполняться процедура дерматоскопии.
[32], [33], [34], [35]
Дифференциальная диагностика
Хотя клиническая картина у псориаза довольно характерная, необходимо всё же уточнять диагноз, дифференцируя болезнь от других дерматозов. Среди них красный плоский лишай, узелковый сифилид, синдром Рейтера, себорейный дерматит и себорея. Помимо этого также атопический дерматит, болезнь Жибера, парапсориаз, болезнь Флегеля, первичная форма кожного ретикулёза, премикотическая стадия грибовидной гранулемы, ДКВ, а вместе с этим эритрокератодермия и пр.
[36], [37], [38], [39], [40]
Лечение зимнего псориаз
После постановки диагноза «псориаз» больному назначается комплексное лечение, включающее в себя применение самых эффективных методов.
Лекарства
Для лечения используются гормональные ЛС, которые следует наносить на воспалённые области кожного покрова.
Среди наиболее эффективных выделяют препараты Элоком, Дипросалик, Бетаметазон, а помимо этого Шеринг-Плау и Флюционолон.
Следует учитывать, что периодичность использования этих лекарств может определять только специалист, так как вследствие бесконтрольного применения гормональные ЛС способны провоцировать аллергию, развитие контактного дерматита или вторичных инфекций, а также сухость кожного покрова.
Витамины
Очень действенными при псориазе являются витамины – они позволяют ослабить симптомы заболевания.
Ретинол (витамин группы А) является жирорастворимым элементом, который применяется для устранения болезней кожи. Этот компонент тормозит процессы её ороговения, а также понижает скорость выделения жира. Абсорбция ретинола в организм занимает 30 минут. Для лечения псориаза он эффективен тем, что поддерживает требуемый уровень содержания внутри кожных клеток вещества кератин. Для лечения используется витамин А в масляных каплях, которые рекомендуется пить спустя 15 минут после приёма пищи. Врачи могут назначать и дериваты ретинола – ретиноиды.
Вследствие употребления ретинола в больших дозировках могут обостряться печеночные патологии и болезни поджелудочной железы, поэтому при псориазе его назначают в дозировках, которые не превышают потребность в нём организма.
Из лекарств может назначаться Цетрин. Дозы зависят от течения заболевания и его формы (колеблются в пределах 25-50 мг/день). Далее количество может меняться – подбирается индивидуальная дозировка. Если в начале приёма у пациента возникает сыпь и зуд, необходимо отменить использование ЛС.
Также витамин группы А можно получить из перца, а помимо этого печени со сливочным маслом – в этих продуктах он содержится в достаточно больших дозах.
Витамин из категории D также жирорастворимый. Он не расщепляется под воздействием высокой температуры и нерастворим в воде. Способен оказывать позитивное влияние на состояние кожи.
При лечении псориаза помогает стабилизировать процессы обмена фосфора, а также кальция. Он хорошо вырабатывается в результате воздействия УФ-лучей. Использование витамина D позволяет уменьшить сыпь (либо убрать её совсем, но только на определённый промежуток времени). Также витамин D помогает более эффективно усваивать кальций, который хорошо укрепляет кости.
Витамин D3 при псориазах назначают в форме мази Кальципотриол. Лекарство нужно наносить на бляшки, но использовать его разрешается только, когда площадь высыпаний на коже составляет не более 40% всей поверхности.
Беременные могут получать данный компонент из пищи – сливочного либо растительного масла, кисломолочной продукции. Помимо этого большое количество данного вещества содержится в морепродуктах (таких, как печень палтуса, а также трески), петрушке, а кроме этого овсянке с картошкой и прочих продуктах.
Помимо солнечного света для выработки внутри организма витамина D требуется также чистый свежий воздух. Вследствие дефицита этого компонента при псориазе начинают размягчаться кости – именно поэтому употреблять его крайне важно. Он помогает укрепить кости.
Витамин группы Е – это эффективный антиоксидант, который способствует обменным процессам, происходящим внутри клеток, а также участвует в процессе синтеза ДНК. Для лечения псориаза его принимают перорально – он выпускается в форме масляного раствора. Для беременных дозировка составляет 15-100 мг (приём через сутки либо 2-3 раза за неделю). Использование инъекций – довольно редкий метод, потому как такие уколы весьма болезненны и способны провоцировать появление уплотнения. При псориазе этот компонент способствует заметному улучшению состояния кожного покрова.
Специалисты рекомендуют употреблять его вместе с витамином группы А в форме специальных капсул Аевит. Капсулы нужно пить по одной 1-2 раза за день (периодичность зависит от формы патологии, а также степени её тяжести).
Много витамина группы Е содержится в растительном масле с шиповником, орехах с листьями малины и в зелёном луке, а помимо этого в редисе и огурцах.
Витамины из категории В являются водорастворимыми. Их используют для лечения псориаза, так как B1 вместе с кокарбоксилазой, которая является его дериватом, оказывают заживляющее воздействие на кожу. Назначать их могут для перорального употребления (в разведённой форме), а также для введения в/м.
Пиридоксин активно участвует в углеводном, белковом и жировом обмене. Содержится этот витамин в рыбе (к примеру, сельдь и палтус), а также мясной продукции, перловке, гречке и ячневой крупе, а также мучных продуктах грубого помола.
Также во время лечения псориатических проявлений всегда назначается В12 – чтобы стабилизировать работу НС, а также улучшить кроветворный процесс.
Таблетки Кальция пангамат содержат в своём составе В15. Они помогают нормализовать процесс усвоения тканями кислорода.
При псориазе все витамины из категории В нужно принимать исключительно по схеме, которую назначает лечащий врач. Витаминный комплекс подбирается для каждого пациента индивидуально.
Физиотерапевтическое лечение
Существует также несколько методов физиотерапевтического лечения псориаза.
Процедура УФО. Если правильно применить этот метод, то псориаз перестанет распространяться по кожному покрову, а вместе с этим ярковыраженные ранее проявления заболевания начнут затухать.
Фотохимиотерапия считается одним из наиболее эффективных методов лечения болезни (в особенности при тяжёлом течении). Лечебный курс основывается на комбинации двух элементов – воздействия на кожный покров длинноволновыми УФ-лучами, а также употребления ЛС из категории фотосенсибилизирующих (это псорален, пувален, а также метоксипсораген и аммифурин). Благодаря фотохимиотерапии пациенту удаётся избавиться примерно от 80% всех бляшек, а в случае регулярного использования этого метода можно устранить 90-95% всех деформаций на коже.
В наше время псориаз успешно устраняется методом лазеротерапии. С е
