Лечение псориаза своей кровью
Псориаз – серьёзное заболевание, требующее незамедлительного лечения. Недуг поражает не только кожные покровы, но и внутренние органы. Истинные причины возникновения псориаза до сих пор не выяснены, известно лишь, что болезнь может быть вызвана вследствие генетической предрасположенности и аутоиммунных нарушений в организме, а спровоцировать обострение способно множество неблагоприятных факторов, таких как сильные стрессы, неправильное питание и образ жизни.
Плазмаферез часто применяют в комплексном лечении псориаза.
Для лечения псориаза применяется комплексная терапия, включающая различные методы медикаментозного и физиотерапевтического воздействия. Так как заболевание связано с внутренними нарушениями, изначально необходимо очистить организм от шлаков и токсинов. Мероприятия могут проводиться в домашних условиях или в стационаре под строгим наблюдением специалиста. Лечение назначается врачом-дерматологом в соответствии с видом и степенью тяжести заболевания. Медицинские процедуры по очистке крови проводятся амбулаторно. В критической ситуации больному может потребоваться переливание крови, которое также применяется в медицинской практике для лечения псориаза тяжёлых форм.
Методы очищения крови
Чистка крови при псориазе посредством медицинских процедур применяется для нейтрализации вредных веществ в её составе и может проводиться разными способами:
- плазмаферез. Процедура очищения крови экстракорпоральным методом, которая также предполагает замену плазмы на медицинские препараты, кровезаменители, электролитные растворы;
- гемосорбция. Кровь больного фильтруется, освобождаясь от вредных элементов. Процедура выполняет функцию печени, назначается при тяжёлых формах заболевания;
- аутогемотерапия. Переливание крови из вены в ягодицу при псориазе проводится в стадии прогрессирования заболевания. Практикуется также введение под кожу живота;
- лазерная очистка. Устранение вредных веществ с помощью лазерного излучения;
- гемотрансфузия. Процесс переливания донорской крови той же группы, что и у больного псориазом. Проводится в некоторых случаях при псориатической эритродермии.
Переливание крови при псориазе в медицинской практике применяется крайне редко и исключительно при тяжёлых случаях. Чаще используют плазмаферез, основанный на аппаратном очищении крови. Процедура оказывает положительное воздействие на состояние кожи больного, особенно эффективна в сочетании с гемосорбцией.
Как помогает вылечить псориаз очищение крови
Все процедуры по переливанию крови проводятся с целью очистки её от вредных веществ, накапливающихся в процессе течения болезни. Организм больного засорён большим количеством токсинов, болезнетворных бактерий, белковых соединений крупномолекулярной формы, вредоносных вирусов и других, стопорящих выздоровление, элементов. Когда в результате процедуры происходит устранение ядовитых веществ из состава крови, состояние больного значительно облегчается, запускаются процессы обновления, а лекарственные медикаменты, принимаемые попутно для лечения псориаза, оказывают более эффективное действие.
Подобные мероприятия могут совершаться только амбулаторно при наличии медицинских показаний. После тщательной диагностики лечащий врач может принять решение о назначении процедуры, если того требует состояние пациента.
Процедура помогает получить долговременный терапевтический эффект:
- площадь кожных поражений значительно уменьшается;
- повышается содержание кислорода в крови;
- улучшается микроциркуляция;
- выводятся продукты распада клеток, токсины, бактерии и прочие вредные вещества;
- активизируются функции кровеносных клеток;
- воспалительные процессы останавливаются;
- иммунная система включает защитные тумблеры организма.
Помимо медицинских мероприятий, производящих очистку крови, в период ремиссии заболевания могут применяться медикаментозные или народные средства, способствующие очищению организма от токсинов и других вредных веществ.
Процедура плазмафереза
Метод предполагает освобождение организма от ядовитых веществ путём забора крови, которая помещается в специальный аппарат для деления её на плазму и ферменты, после чего очищенные клетки возвращают в организм пациента, а плазму утилизируют. Показаниями к проведению мероприятия являются частые обострения заболевания, тяжёлый характер течения, выраженные симптомы интоксикации организма.
Процедура может проводиться разными способами:
- мембранный плазмаферез проводится с помощью аппарата с нанофильтрами;
- каскадный метод подразумевает проведение двойной фильтрации;
- дискретный плазмаферез проводят безаппаратным способом с использованием стерильных контейнеров.
Количество забираемой крови зависит от возраста, веса больного, степени тяжести недуга, обычно за одну процедуру составляет от 0,3 до 1 литра. Число сеансов может достигать 6 – 7 за всю терапию, с промежутками между ними от одного до нескольких дней, длительность курса зависит от наблюдающихся улучшений.
Как делается очистка посредством плазмафереза
Катетер вводится в периферическую вену пациента, затем насос, подсоединённый к аппарату, начинает переливать кровь в систему очистки. Далее, происходит процесс отделения плазмы от густой массы. После этого очищенная кровь возвращается обратно в тело пациента. По причине удаления её жидкой части к густому составу добавляют антикоагулянты, недостаток плазмы возмещают кровезаменителями или специальными растворами. В некоторых случаях может потребоваться дополнить необходимый объём донорской кровью. Процедура занимает около часа, проводится под наблюдением специалиста.
Противопоказания и побочное действие
Процедура проходит довольно безболезненно для пациента, но в некоторых случаях может вызывать тошноту или головные боли. Некоторым больным проводить плазмаферез противопоказано, запрет может действовать как на постоянной основе, так и носить временный характер:
- сердечно-сосудистые патологии;
- плохая свёртываемость крови;
- инфекционные болезни;
- возраст старше 70 лет;
- почечные заболевания;
- язвенные поражения органов ЖКТ;
- период менструации у женщин.
Реакция на проведение процедуры индивидуальна.
У некоторых больных наблюдается положительная динамика с первых сеансов терапии, у других же результатов нет и к пятому. При таких обстоятельствах врач может прекратить лечение данным способом за нецелесообразностью. Отзывы о результатах комплексной терапии с использованием метода очищения крови разные, но основная масса пациентов отмечает улучшение состояния после процедур.
Источник
Псориаз во многом является проявлением общего состояния организма, что также включает и чистоту крови. Наличие такого заболевания позволяет с большой уверенностью говорить о присутствии каких-либо отравляющих элементов.
Соответственно, чистка крови при псориазе является одним из вариантов симптоматического лечения патологии. Проведение такой процедуры возможно различными методиками, но наиболее распространенной из них является плазмаферез.
Помогает ли переливание крови при псориазе
Переливание крови для ее очистки при псориазе может иметь определенную эффективность. Но, необходимо учесть, что обычное привнесение донорского материала не позволяет очистить организм от токсинов, а только разбавляет их концентрацию.
Верные варианты такой медицинской манипуляции:
- переливание собственной очищенной крови;
- гемотрансфузия.
Наиболее применимой методикой в современности, является использование внутренних ресурсов организма после их соответствующей обработки.
Эффект от проводимой манипуляции заключается в устранении таких веществ:
- токсины;
- аутоиммунные соединения;
- отмершие клеточные структуры.
На организме псориазника это воздействие отражается следующим образом:
- рост иммунной защиты;
- улучшение метаболизма;
- снижение интенсивности воспалений.
Способы чистки крови при псориазе
Существуют различные варианты гемокоррекции, которые применяются в медицинской практике для лечения псориатических проявлений.
Наиболее распространенными среди таковых являются:

- Плазмаферез – взятие венозной крови малыми порциями с последующей аппаратной фильтрацией и обратным введением. Существует несколько вариантов очистки процесса.
- Биопунктура – материал пациента насыщается лекарственными препаратами и вводится подкожно либо внутримышечно в воспалительные очаги. Обладает высокой эффективностью за счет непосредственного влияния на местный иммунитет.
- Гемосорбция – внешнее очищение плазмы пациента, которое производится за счет применения сорбентов селективного и неселективного типа. Часто причисляется к разновидностям плазмафереза.
- Криоаферез – методика холодной гемокоррекции, которая подразумевает 12-часовое охлаждение забранного материала для отделения вредоносных составляющих.
- Озонотерапия – введение ранее насыщенной озоном крови псориазника. Этот компонент провоцирует активизацию иммунных процессов и уничтожает вредоносные соединения.
- Фотоферез – чистка плазмы от посторонних включений за счет воздействия ультрафиолетового излучения. Предварительно применяются фармакологические средства повышающие восприимчивость.
- Лимфоцитоферез – сокращение лимфатических тел в кровеносной системе (в том числе и аутоиммунных).
Переливание донорского материала используется только тогда, когда перечисленные методики гемокоррекции не дают должного терапевтического эффекта.
Экстракорпоральная гемокоррекция (плазмаферез)
 Плазмаферез считается одной из наиболее простых и эффективных методик чистки крови при псориазе.
Плазмаферез считается одной из наиболее простых и эффективных методик чистки крови при псориазе.
Классический курс лечения таким способом состоит из 5-7 процедур и определяется исключительно индивидуально – учитывается возраст, пол, физическая масса и показатели здоровья конкретного человека.
Эффект у большинства пациентов наблюдается уже после 2 сеанса экстракорпоральной гемокоррекции.
Эта процедура имеет несколько разновидностей, которые соответствуют применяемым методикам очистки материала:
- Дискретный – без применения специализированной аппаратуры, только стерильные контейнеры.
- Мембранный – чистка плазмы за счет ее пропускания через фильтрующую станцию.
- Каскадный – использование множественной аппаратной прогонки.
В зависимости от степени выраженности заболевания и прочих факторов, за 1 сеанс пациенту очищают от 300 до 1000 мл крови. Перерывы между отдельными процедурами может составлять несколько суток. Итогом проведения плазмафереза является регрессия псориаза и длительная ремиссия. В некоторых случаях эту методику назначают в качестве профилактической, из расчета 1 курс на 12 месяцев.
Кровопускание
Практичность гемокоррекции при лечении различных патологий, связанных с изменением нормального состава крови, доказана научно.
Согласно утверждениям специалистов занимающихся этим вопросом – рациональное снижение номинальных объемов может оказать такие воздействия:
- иммунная стимуляция;
- обновление клеточных структур;
- насыщение организма железом;
- изменение водного баланса;
- сокращение токсинов;
- ускорение регенерации.
Такая эффективность основана на восстановлении ресурсов – в процессе кровопускания удаляется загрязненная кровь, а воспроизводится чистая. Как итог – эти изменения способны привести к таким позитивным переменам в состоянии человека:
- снять внешние проявления псориаза;
- ослабить воспалительные процессы;
- перевести заболевание в длительную ремиссию.
Также, сокращение иммунных клеток активизирует их воспроизводство, что значительно повышает сопротивляемость организма пациента к различным типам патогенов.
Очищение при помощи фитопрепаратов и народных средств
Почистить кровь от аутоиммунных антител и токсических включений возможно не только посредством использования медицинских процедур, таких как кровопускание и плазмаферез, но и применяя различные народные рецепты и фитопрепараты. Наибольшую эффективность согласно отзывам, имеют такие средства:

- Чеснок и сушеный имбирь. Достаточно просто добавлять их в принимаемую пищу в течение дня.
- Смесь натуральных соков свеклы и моркови в пропорциях 1:4, подавать к каждому приему еды.
- Настой из конского каштана на водке 40˚ (плоды раздрабливают и заворачивают в марлю, помещают в жидкость и держат в темноте 21 сутки). Принимать это средство требуется 3 раза в сутки по 1 ст.л. после разведения водой.
- Использование натурального тертого хрена в качестве повседневной приправы.
- Смешение морсов из клюквы, граната, лимонов, свеклы и моркови в равных пропорциях. Напиток пьют 3 раза в день по 200 мл.
- Состав из молока (200 мл), чеснока (3 средних зубчика) и меда (1 ст.л), который принимается натощак
Фитопрепараты в большинстве своем представлены травяными сборами, как домашней заготовки, так и производственной. Наиболее эффективным вариантом являются специализированные сборы для очистки организма, к примеру сбор Гепар. Если говорить о прочих вариантах, то рекомендуется использовать чай из шиповника с параллельным употреблением активированного угля – ускоряет работу почек (выведение жидкости) и ограничивает обратный захват токсических веществ.
При использовании свекольного сока его рекомендуется предварительно отстоять в течение 4 часов в холодном месте.
Плазмаферез при псориатическом артрите
При суставных нарушениях, которые развились на фоне псориаза (артрит), также рекомендуется проходить процедуру плазмафереза. После 2-5 сеансов наблюдаются следующие улучшения:
- снижение скованности пораженного участка;
- ослабление выраженности симптомов заболевания;
- ускорение регенеративных процессов в тканях сустава и кожи;
- усиление кровоснабжения.
Как итог, потребность в применении медикаментов, в том числе и обезболивающих, снижается. Если случай не имеет значительной распространенности воспалительных очагов, возможна длительная ремиссия.
Противопоказания к процедуре
Вне зависимости от уровня эффективности экстракорпоральной гемокоррекции, существует такой ряд противопоказаний к проведению процедуры:

- язвенные поражения ЖКТ;
- нарушения кровяного давления;
- патологические изменения в сердечно-сосудистой системе;
- заболевания печени;
- миопии;
- менструальный синдром;
- присутствие любой из форм анемии;
- генерализованный тип псориаза;
- возрастные ограничения (дети и пожилые люди);
- гипертермия.
Особого контроля при прохождении такого курса гемокоррекции требуют пациенты, имеющие пониженную свертываемость крови (гипокоагуляция).
Побочные эффекты
После прохождения сеанса экстракорпоральной гемокоррекции, возможно возникновение таких побочных эффектов:
- головокружение;
- тошнота;
- общая слабость.
Такие проявления взаимосвязаны с тем, что при плазмаферезе происходит удаление не только вредных составляющих, но и витаминов, минералов, гормональных соединений и пр. Они развиваются крайне редко, так как объемы перерабатываемой крови рассчитываются максимально точно. При этом, отрицательная симптоматика сходит в течение 30 минут.
Стоимость переливания крови
Стоимость прохождения такой процедуры как плазмаферез, (дискретный или мембранный) варьируется в достаточно широких пределах – в центральных регионах 1 сеанс может доходить до 8 тыс. рублей, а на периферии его цена порядка 3 тыс. рублей.
Однако такая разница объясняется не местностью проведения, а уровнем используемой аппаратуры.
Фактически полноценный курс из 7 посещений обойдется от 21 до 56 тыс. руб.
Если говорить о каскадном типе гемокоррекции, то лишь 1 процедура может стоить от 30 тыс. рублей.
Отзывы пациентов
Действенность гемокоррекции, в период лечения псориаза вызывает спорную реакцию среди пациентов. Многим совершенно не нравится результат, в особенности – на начальном этапе прохождения плазмафереза. Некоторые из псориазников отмечают присутствие улучшений, но не настолько значительных как ожидалось, а другие указывали на полное отсутствие воздействия на заболевание и позитивной динамики.
Мнение медицинских специалистов также имеет различные направленности – часть поддерживает результаты исследований проведенных в 85-86 годах, которые показали полное отсутствие эффективности. Остальные предоставляют собственные статистические и теоретические выкладки, указывающие на общее укрепление организма, что и приводит к стабилизации состояния псориазников.
Плазмаферез относят к наиболее эффективным типам терапевтического воздействия на псориаз. Эта методика позволяет максимально очистить кровь от токсинов, аллергенов и антител, которые и провоцируют воспалительные процессы в дерме. В период ее проведения обязательным является применение витаминизированных комплексов и противоаллергических препаратов. Некоторым пациентам может быть прописана и гормональная терапия.
Источник
Дата публикации 30 июля 2018Обновлено 22 сентября 2020
Определение болезни. Причины заболевания
Псориаз — это хроническое заболевание, поражающее кожу, а иногда ногти, суставы и внутренние органы, проявляющееся в виде розово-красных высыпаний (папул), возвышающихся над поверхностью кожи и покрытых серебристыми чешуйками, которые легко отслаиваются при шелушении. Псориатические папулы могут сливаться в более крупные бляшки.[1] Одним из типичных проявлений заболевания является зуд. При обширной форме псориаза может возникнуть псориатический артрит. Довольно часто псориаз ассоциируется с импотенцией, ускоренным семяизвержением и синдромом Рейтера.[2]
Причины возникновения псориаза всё ещё однозначно не выявлены. К ним относятся:
- микробный фактор (различные виды грибка, микоплазмы);
- нервно-психическая травма (стресс);
- эндокринные заболевания (сахарный диабет, болезни щитовидной железы);
- очаги хронической инфекции (особенно стрептококковой);
- иммунодефицитные состояния;
- нарушения обмена веществ (липидного, белкового);
- травмы кожи;
- травмы суставов.
Многие исследователи обращают внимание на семейный характер псориаза и признают его генетическую природу. Считается, что существование болезни, передающееся из поколения в поколение, обусловлено генетической предрасположенностью человека. Однако чем объяснить возникновение болезни у кого-то из супружеской пары после того, как они создали семью? На самом же деле наследуются предрасположенность к псориазу.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы псориаза
Чаще псориатические бляшки возникают на коже разгибательных поверхностей нижних и верхних конечностей, груди, живота, спины, волосистой части головы, но при прогрессировании заболевания они могут появиться в любых других, самых неожиданных местах покрова.

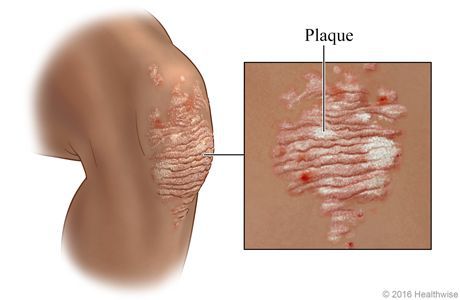
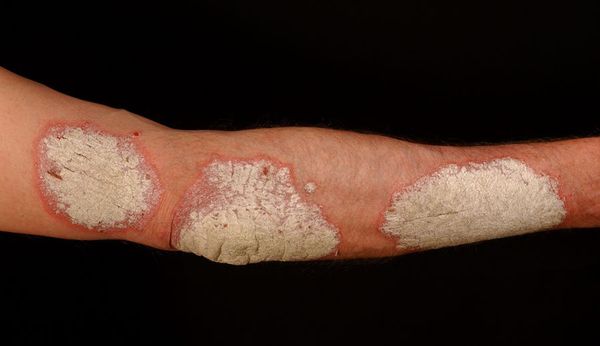
Вначале папулы имеют размер 3-5 мм, цвет ярко-розовый. Постепенно увеличиваясь в размерах, они покрываются серебристыми чешуйками и сливаются в более крупные образования, именуемые бляшками.[4]
Свежие элементы папул, как правило, яркого цвета, вплоть до красного, “старые” — более блёклые. На начальной стадии псориаза краевая зона папулы остаётся свободной от шелушения и представляет собой гиперемическую кайму — венчик роста (ободок Пильнова).[10]
Очень важным характерным признаком псориаза, помогающим при дифференциальной диагностике (отличие от других кожных заболеваний), является триада Ауспитца, которую можно наблюдать при поскабливании поверхности папулы острым предметом:
- наслоение большого количества серебристо-белых чешуек, при соскабливании которых возникает некоторое сходство со стеариновым пятном — феномен стеаринового пятна;
- благодаря отсутствию связывающих элементов между шиповатым и роговым слоем после соскабливания нижние слои роговых пластинок отделяются подобно плёнке, открывая экссудированную поверхность, выполненную шиповатым слоем — симптом псориатической (терминальной) плёнки;

- если продолжить соскабливание, плёнка разрушится, обнажив поверхностно расположенные капилляры, проявляющиеся в виде мелких кровяных точек — феномен кровяной росы.[6]

Клинические разновидности псориаза:
- Пятнистый псориаз — представлен бледно-розовыми слабо инфильтрированными пятнами. Напоминает токсидермию.
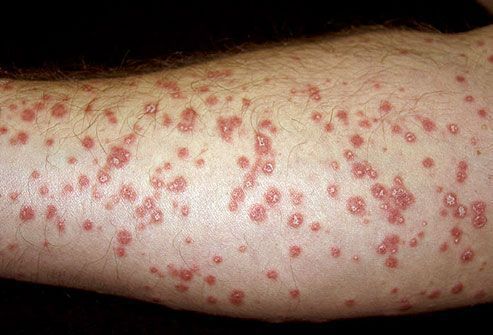
- Раздражённый псориаз — возникает в связи с воздействием на кожу агрессивных факторов внешней среды (солнечный свет, холод, жара) и лекарственных препаратов раздражающего действия. Окрас бляшки становятся более интенсивным, они увеличиваются в размерах, сильнее возвышаются над поверхностью кожи, формируется гиперемический пояс по периферии.

- Себорейный псориаз — часто развивается у больных себореей. Клиническая картина очень похожа на себорейную экзему.

- Экссудативный псориаз — встречается довольно часто. Возникает по причине избыточного выделения воспалительной жидкости (экссудата). Он пропитывает скопления чешуек, превращая их в чешуекорки.
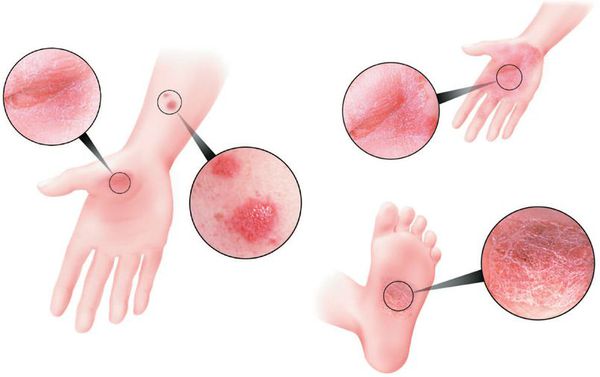
- Псориаз ладоней и подошв — представлен либо обычными бляшками и папулами, либо гиперкератозными образованиями, симулирующими мозоли и омозолелости.
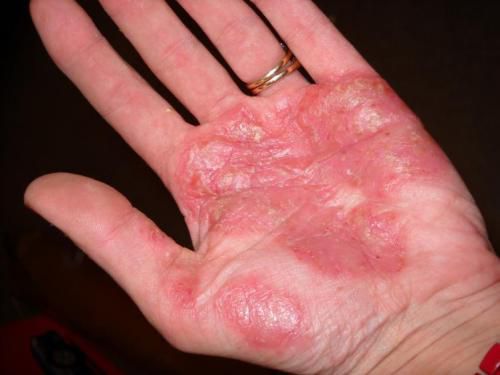
- Фолликулярный псориаз — редко встречающаяся форма болезни. Высыпания состоят из милиарных узелков белого цвета с воронкообразным вдавлением в центре.

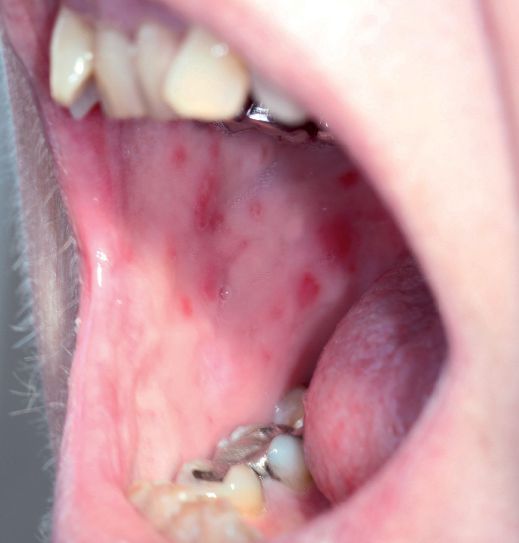
- Псориаз слизистых оболочек: редко встречающаяся форма заболевания. Возникает на слизистой оболочке рта и мочевого пузыря. Проявляется в виде участков серо-белого цвета с гиперемической каймой по периферии.[10]
Патогенез псориаза
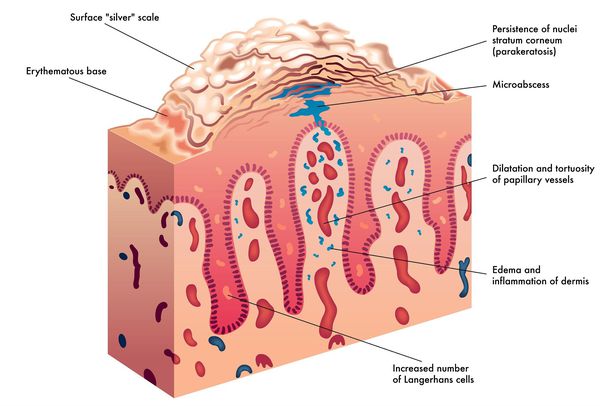
Дерматоз представляет собой наиболее распространённый Т-клеточно-опосредованный воспалительный процесс, следствием которого является ускоренная патологическая пролиферация кератиноцитов (разрастание основных клеток эпидермиса), запускаемая цитокинами иммунокомпетентных клеток.[15]
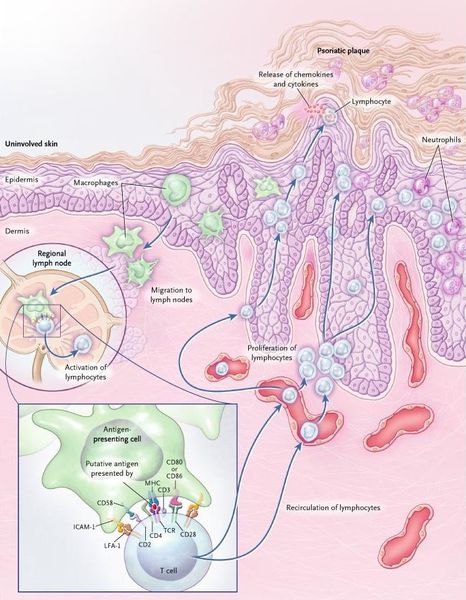
Псориаз — хроническое воспалительное заболевание, протекающее с участием микробных возбудителей, имеющих тропность (привязанность) к кожной ткани. Всё, что происходит в коже под воздействием возбудителя — классическая воспалительная реакция по принципу Tumor (бугор, отёк), Rubor (покраснение), Dolor (боль), Calor (жар, повышенная температура), et Functia laesa (нарушенная функция). Покраснение и утолщение кожных покровов в местах поражения, зуд, повышенная кератинизация с последующим образованием чешуек — всё это проявления воспалительного процесса, защитная реакция организма, направленная на борьбу с микробным возбудителем, где без своевременной помощи извне организм часто терпит поражение.

Некоторые учёные придерживаются теории генетической предрасположенности к нарушению процессов деления клеток посредством усиления дифференцировки и кератинизации с последующей их пролиферацией и появлением большого числа не полностью ороговевших эпителиоцитов. Но эта теория нисколько не противоречит вышеизложенной микробной.
Классификация и стадии развития псориаза
Общепринятой классификации псориаза нет.
Традиционно выделяют четыре типа псориаза:
- вульгарный псориаз (себорейный, фолликулярный, бородавчатый, эксссудативный, буллёзный, псориаз ладоней и подошв, псориаз слизистых);
- пустулёзный псориаз;
- псориатическую эритродермию;
- псориатический артрит.[2]
По МКБ-10 выделяют:
- L40.0 Псориаз обыкновенный (монетовидный и бляшечный псориаз);
- L40.1 Генерализованный пустулёзный псориаз (импетиго герпетиформное, болезнь Цумбуша);
- L40.2 Акродерматит стойкий;
- L40.3 Пустулёз ладонный и подошвенный;
- L40.4 Псориаз каплевидный;
- L40.5 Псориаз артропатический;
- L40.8 Другой псориаз;
- L40.9 Псориаз неуточнённый.[21]
Осложнения псориаза
Из-за отсутствия своевременного и грамотного лечения псориаз начинает оказывать отрицательное влияние на жизненно важные органы и системы: суставы, сердце, почки, нервную систему. Эти состояния могут привести к инвалидности и даже стать причиной смерти человека.
Чаще всего врачи сталкиваются с таким осложнением, как псориатический артрит (ПА). Он возникает в результате воспалительных изменений в суставах.

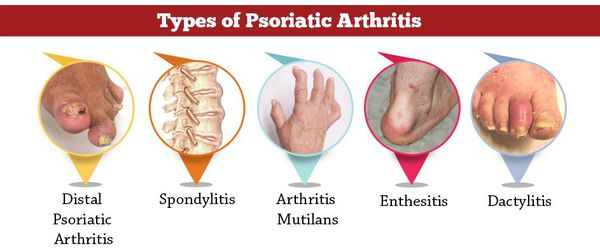
Больше всего страдают суставы кистей, запястий, ступней, коленей. Со временем болезнь может перейти на тазобедренные, плечевые суставы, и суставы позвоночника. При дальнейшем прогрессировании вблизи поражённых суставов начинают болеть мышцы тела. Больные жалуются на скованность движений, особенно в утренние часы, часто у этих людей наблюдается повышенная температура тела в течение всего дня.[14]
Клиническая картина ПА развивается по типу артрита: вначале возникают болевые ощущения, затем появляется отёчность, скованность и ограничение подвижности. Для ПА характерен патогномоничный симптом — палец-сосиска, связанный с поражением всех межфаланговых поверхностей.

ПА является наиболее тяжёлой формой заболевания, так как нередко становится причиной инвалидности.[16]
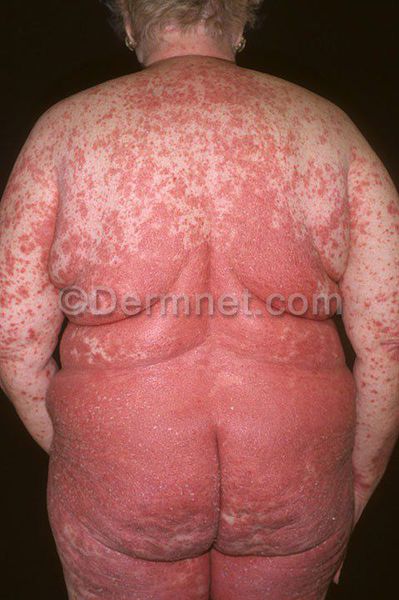
Чуть реже встречается псориатическая эритродермия. Это состояние возникает при полном поражении кожи. Больных беспокоит зуд и жжение, сильная реакция кожи на смену температуры, обильное шелушение отмерших тканей кожи.
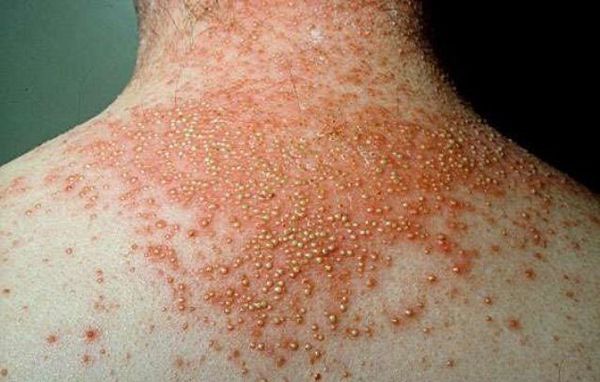
Следующим по частоте возникновения осложнений является пустулёзный псориаз. Это осложнение обусловлено присоединением вторичной инфекции (стафилококков и стрептококков). Клинически это проявляется образованием гнойных элементов в виде возвышающихся над поверхностью кожи образований размером с гречневое зерно, заполненных гноем (пустул). К имеющимся симптомам у больных присоединяется высокая температура и признаки серьёзной интоксикации. Пустулы возникают в разных местах, характеризуются быстрым ростом и тенденцией к слиянию.
Поражения внутренних органов при псориазе в настоящее время встречаются крайне редко. Как правило, им подвержены люди, ведущие асоциальный образ жизни. Чаще всего поражается мочеполовая система: почки (пиелонефрит, гломерулонефрит), слизистая мочевого пузыря (цистит) и мочеиспускательного канала (уретрит). Со стороны сердца псориаз может вызвать поражение митральных клапанов, воспаление сердечной мышцы (миокардит) и наружной оболочки сердца (перикардит). При поражении нервной системы пациенты жалуются на парестезии (ползание мурашек), повышенную раздражительность или депрессию, постоянную усталость, сонливость, апатию.[13]
Диагностика псориаза
Псориаз настолько патогномоничное (узнаваемое) заболевание, что проблем с диагностикой по внешним признакам не возникает. Часто диагноз пациентам можно ставить, что называется, “с порога”. При необходимости врач делает соскоб с поверхности кожи для обнаружения триады Ауспитца.
Кандидатом медицинских наук Терлецким О.В. с соавторами предложена схема диагностики, разработанная на основе данных Американской Ревматологической ассоциации:
- общий анализ крови (с тромбоцитами);
- общий анализ мочи;
- биохимический анализ крови;
- острофазные реакции (СК, РФ, СРБ);
- иммуноглобулины (А, G, М, Е);
- реакция связывания комплеменста (РСК) с гонококковым антигеном, РСК с хламидийным антигеном;
- реакции Райта и Хаддльсона;
- коагулограмма;
- анализ крови на боррелиоз и токсоплазмоз (по показаниям);
- анализ крови на HLA.[1]
Но поскольку существует множество болезней, протекающих под маской псориаза, возникает необходимость проведения дифференциальной диагностики между папулёзным сифилидом, синдромом Рейтера, нейродермитом, розовым лишаем, системной красной волчанкой и себорейной экземой.[7] Для этой цели используют:
- биопсию (отщипывание кусочка кожи с последующим гистологическим исследованием);
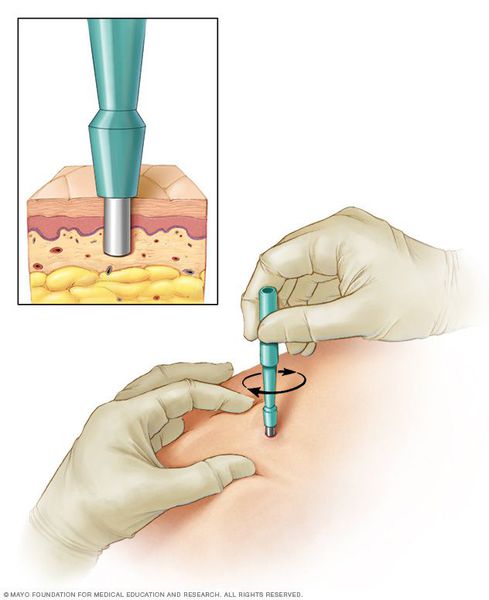
- лабораторную диагностику (часто применяется для разграничения псориаза и папулёзного сифилида);
- исследования крови на другие скрытые инфекции для более качественного подбора антибиотиков.
Инструментальные методы диагностики преимущественно используются при осложнённых формах псориаза, выражающихся в поражении суставов (рентген суставов) и внутренних органов (УЗИ сердца, почек, мочевого пузыря).[2]
Лечение псориаза
Несмотря на то, что псориаз является упорно рецидивирующим заболеванием, от него можно полностью избавиться при условии своевременного обращения к врачу-дерматологу, который сможет выявить истинные причины возникновения болезни.
За последнее десятилетие появилось много этиотропных и патогенетических препаратов как системного, так и местного действия. Очень хорошо зарекомендовали себя препараты, взаимодействующие между собой при помощи химических сигналов (цитокинов), устраняющие повышенную пролиферацию креатиноцитов кожи.[9]
Для достижения этой цели коллективом кафедры дерматовенерологии МАПО СПб в 1994 году был внедрён метод лечения псориаза с применением УФО крови (фотомодификации крови ультрафиолетом).
О способности солнечного света благотворно влиять на кожу при многочисленных болезнях, в том числе и псориазе, было известно с незапамятных времён. В начале ХХ века группа немецких учёных предположила: поскольку ультрафиолет оказывает лечебный эффект, воздействуя на открытую кожу, то, вероятно, этот же эффект будет возникать и при воздействии ультрафиолета на кровь. Кровь — это тоже ткань, которая связывает органы и системы в единое целое. Первый документально подтверждённый сеанс применения УФО на кровь был проведён в 1924 году в Германии: результат превзошёл самые смелые ожидания.
Потрясающий лечебный эффект ультрафиолетовых лучей на кровь связан с возникновением глубоких структурных изменений на молекулярно-атомном уровне, которые улавливаются иммунокомпетентными органами (печень, селезёнка, костный мозг, лимфоидная ткань). Данные изменения расцениваются этими органами как сигнал тревоги, в связи с чем в этих органах в десятки раз повышается количество продуцируемых иммунных комплексов. Таким образом, ультрафиолет является своеобразным “кнутом”, принуждающим организм резко повысить защитные силы для борьбы с болезнью.
Также стоит отметить эффект размуровывающей терапии ультрафиолета (РТ-эффект). Этот метод лечения очень важен, учитывая хронический характер псориаза, сопряжённого с многочисленными осложнениями внутренних органов, вызванных разнообразными микробными возбудителями. Чем дольше микробы находятся в организме, тем шире становится их ареал обитания. Стремясь укрепить свою «юрисдикцию» над организмом, эти микроскопические безжалостные существа гематогенно и лимфогенно захватывают всё новые и новые анатомические области. Попадая в ткани, они стремятся как можно глубже проникнуть в межклеточные пространства, формируя микроколонии, защищённые шлаками, остатками отмерших искорёженных клеток и лейкоцитарным валом. Это уже не просто убежища, а целые бункера, где они годами могут находиться вне зоны досягаемости для антибиотиков. А недостаток с “продовольственным снабжением” легко компенсируется способностью этих существ входить в состояние анабиоза (нечто среднее между жизнью и смертью). В таких случаях и помогает способность ультрафиолетовых лучей разрушать микробные «убежища», что создаёт благоприятные условия для проникновения в них антибиотиков и других этиотропных препаратов.[8]
Справедливости ради нужно отметить, что накожное применение ультрафиолета по-прежнему актуально. Наиболее известным методом лечения, использующий этот п
