Лечение омертвений язв экзем дерматитов
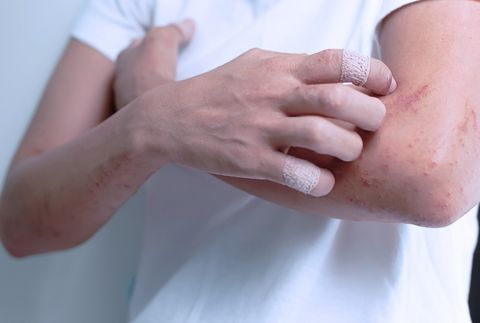
Экзема – заболевание кожи, сопровождающееся признаками острого воспаления эпидермиса и дермы. Патология может затрагивать как лицо, так и тело. У нее есть и другое название – атопический дерматит. Экзема на теле и лице, как правило, проявляется высыпаниями в виде пузырьков, покраснением кожных покровов, зудом и жжением. Заболевание может проявиться в любом возрасте, но чаще всего поражает детей до 5 лет, особенно, если они проживают в крупных городах. Атопическим дерматитом страдает до 20% детей из развитых стран, и всего 1-3% взрослых.
Экзема может доставлять пациенту немало неприятных ощущений, снижать качество жизни. К тому же ей нередко сопутствуют другие заболевания (астма, аллергия и т.д.). Поэтому важно как можно раньше диагностировать заболевание и начать лечение. Наиболее простой и быстрый способ – записаться на прием в Поликлинике Отрадное. Вы попадете к дерматологу в удобное для вас время и без необходимости ждать в очередях. Вам назначат необходимые диагностические процедуры и разработают оптимальный план лечения.
Экзема и стадии ее развития
Термин экзема произошел от греческого слова ekzeo – вспыхивать, вскипать. Впервые он упомянут в 541 году в научных трудах Аэция – византийского врача. Однако в те времена этот термин употреблялся как общее собирательное название для дерматологических заболеваний с острым развитием – эритремы, крапивницы, рожи и т.д. И лишь в 18 веке экзема была выделена учеными в отдельное, самостоятельное заболевание.
Это патология, имеющая аллергическое происхождение. Вызываться она может разными причинами – в зависимости от ее вида. Всего существует более 20 разновидностей экземы. Все они проявляются схожим образом, различия лишь в причине возникновения заболевания и длительности периода высыпаний.
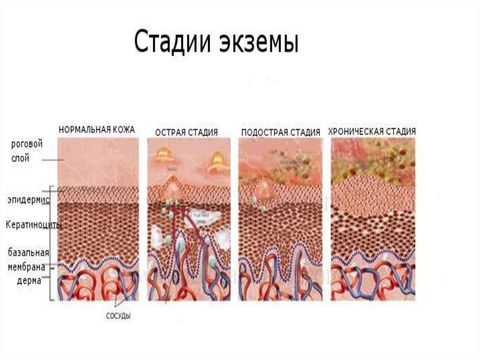
Экзема имеет 4 стадии развития:
- Эритематозная – на коже возникают красновато-розовые пятна, которые стремительно увеличиваются в количестве и размерах.
- Папулезная – появляются небольшие папулы (узелки), которые сопровождаются отеками.
- Везикулярная – образуются везикулы (пузырьки).
- Мокнущая – везикулы вскрываются, и появляются ярко-красные эрозии (раны), из которых выделяется прозрачная серозная жидкость (экссудат).
Справка! При экземе снижаются общие защитные функции организма. Это приводит как к усугублению течения атопического дерматита, так и развитию других патологий.
Классификация экземы
По характеру течения экзема может быть:
- Острой.
- Подострой.
- Хронической.
Для острой формы характерно наличие высыпаний, экссудата, красноты и отечности кожных покровов. Эти симптомы сопровождаются сильным зудом, шелушением кожи. Затем экссудат высыхает, на патологических очагах образуются корки. После этого осуществляется эпителизация (рост новых клеток кожи, образование соединительных тканей) ран. В подострой форме присутствуют высыпания, краснота, шелушения и зуд, однако отсутствует мокнутие (выделение экссудата). Хроническая экзема характеризуется сменой периодов обострений и ремиссий. Новые мокнущие высыпания соседствуют с сухими корками. Экссудата выделяется меньше, чем при острой форме. В хронической стадии на теле наблюдается больше сухих корок, чем мокнущих высыпаний, поэтому данную форму еще называют сухой экземой. Корки нередко трескаются, это вызывает зуд, из-за чего у пациентов нередко возникает бессонница. Также в хронической стадии может наблюдаться сильное шелушение кожных покровов и развитие пигментных пятен. Как правило, обострения развиваются в холодное время года, а ремиссии наступают в теплое.
Также экзема классифицируется по причине возникновения. Как уже было упомянуто выше, существует более 20 типов данного заболевания. Наиболее распространенными видами экземы являются:
- Идиопатическая (истинная).
- Микробная.
- Себорейная.
- Профессиональная.
- Детская.
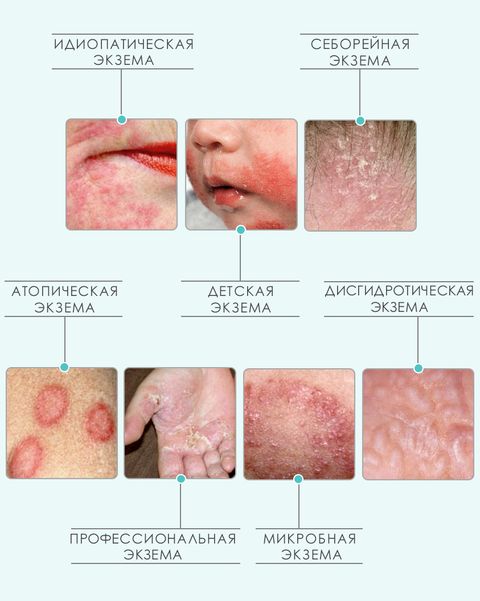
Идиопатическая экзема развивается из-за совокупности нескольких причин и может поражать пациентов любого возраста. Обычно заболевание возникает резко и развивается толчкообразно. Патологические очаги, как правило, имеют нечеткие границы, разные размеры и расположены симметрично. Высыпания чередуются с участками здоровой кожи. Чаще всего идиопатическая экзема развивается на кожных покровах ладоней (с тыльной стороны), стоп и предплечий. Острая форма в большинстве случаев постепенно перетекает в хроническую.
Микробная экзема возникает при снижении иммунитета вокруг хронических очагов инфекции: ссадин, ран, свищей, царапин, трофических язв. Патологические очаги расположены несимметрично, четко очерчены и покрыты гнойными корками. Для этого типа заболевания характерно отсутствие участков здоровой кожи между высыпаниями. Проявления экземы обычно наблюдаются на коже рук и ног, но также могут затрагивать любые части тела, в том числе и волосистую часть головы.
Себорейная экзема является одной из форм себореи (заболевания, развивающегося на фоне повышенной активности сальных желез). Проявляется четко очерченными красными пятнами, которые могут иметь разную форму. Заболевание обычно развивается у людей с повышенным выделением кожного жира и возникает на тех участках, где сальных желез больше всего: на волосистой части головы и за ушами, на лице, между лопатками, в носогубных складках и на груди. Причинами заболевания являются активность грибков Malassezia, гормональные нарушения, нехватка витаминов. Провоцирующим фактором считаются эмоциональные потрясения.
Профессиональная экзема по клиническим проявлениям похожа на идиопатическую. Развивается она из-за регулярного контакта с веществами, вызывающими аллергические реакции (обычно это происходит в условиях производства). Профессиональная экзема проходит достаточно быстро при исключении контакта с провоцирующим веществом. Однако если пациента не оградить от его воздействия, течение последующих вспышек заболевания будет более тяжелым.
Детская экзема – это разновидность идиопатического атопического дерматита. У маленьких пациентов заболевание протекает немного иначе, чем у взрослых: для него характерно многообразие высыпаний и выделение большого количества экссудата.
Важно! Экзема не является заразным заболеванием!
Экзема: причины
Идиопатическая экзема – заболевание, развивающееся из-за совокупности причин, основными из которых считаются:
- Генетическая предрасположенность – доказано, что генные мутации, влияющие на развитие заболевания, передаются по наследству.
- Нарушение функции эпидермального барьера.
- Сбои иммунной системы.
- Провоцирующие факторы.
К провоцирующим факторам относятся:
- Общее снижение иммунитета.
- Наличие аллергии у пациента или у его близких родственников.
- Гипергидроз (повышенное потоотделение).
- Применение раздражающих кожу средств (неподходящей косметики и парфюмерии).
- Эндокринные нарушения.
- Заболевания ЖКТ.
- Варикозная болезнь.
- Стресс.
- Наличие хронических очагов инфекции (например, кариес или хроническая ангина).
Справка! Наличие у матери аллергического ринита, бронхиальной астмы, нейродермита повышает риск возникновения экземы у ребенка на 40%. Если же подобные заболевания наблюдаются у обоих родителей, риск повышается до 60%.
Экзема: симптомы
Основными симптомами экземы являются:
- Покраснения, отеки кожи.
- Шелушения.
- Высыпания (папулы или везикулы).
- Мокнущие патологические очаги или сухие корки.
- Зуд, жжение.
Диагностика экземы
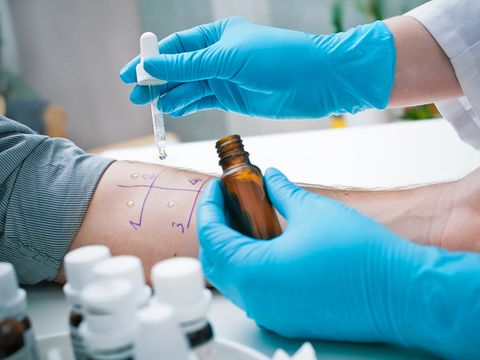
Заболевание имеет характерную клиническую картину, поэтому диагноз можно поставить на основании осмотра пациента и сбора анамнеза. Однако для выявления причины развития экземы и разработки эффективного плана лечения могут быть назначены:
- Общие анализы крови и мочи.
- Определение уровня иммуноглобулина lgE в сыворотки крови.
- Аллергические и иммунологические пробы.
- Бактериологический посев отделяемого (проводится при присоединении вторичной инфекции и необходим для определения чувствительности ее возбудителей к антибиотикам).
- Биопсия.
Экзема: лечение
Заниматься самолечением при экземе нельзя: есть риск спровоцировать развитие вторичной инфекции. К тому же возникновение патологии может быть обусловлена наличием других заболеваний, поэтому необходимо провести и их лечение. Пациенту может понадобиться помощь иммунолога, аллерголога, эндокринолога, диетолога, флеболога и других узких специалистов.
Общая терапия при экземе включает в себя назначение следующих препаратов:
- Противозудных.
- Противовоспалительных.
- Антибактериальных.
- Противогрибковых.
- Наружных кортикостероидов.
- Иммуномодуляторов.
- Десинсибилизирующих и антигистаминных.
- Антисептические и вяжущие препараты.
- Витаминов (группы B, С).
В тяжелых случаях может быть назначена физиотерапия (воздействие на пораженные участки ультрафиолетовым излучением).
Лечение будет более эффективным при соблюдении пациентом диеты. Прежде всего, из рациона исключаются любые продукты, способные спровоцировать обострение заболевания: аллергены, жареная, острая, жирная, консервированная, соленая пища. Необходимо употреблять легкую, богатую витаминами, минералами, незаменимыми жирными кислотами и белком еду: овощи и фрукты, зелень, каши, отварное нежирное мясо, молочные продукты, растительные масла. Также в период лечения рекомендуется отказаться от употребления алкоголя и курения.
Источник
Экзема – одна из частых патологий кожи. Каковы её причины? Передаётся ли она от человека человеку? Как её лечат?
На эти и другие вопросы отвечает врач-дерматолог «Клиника Эксперт» Тула, кандидат медицинских наук Владислав Леонидович Шейнкман.
– Владислав Леонидович, давайте начнём с определения: что такое экзема?
– Это хроническое рецидивирующее заболевание кожи с островоспалительными симптомами, обусловленными серозным воспалением эпидермиса и дермы.
– Каковы причины развития экземы?
– Существуют наследственная предрасположенность, взаимосвязь с нервной системой – стрессы тоже могут приводить к заболеванию. Посттравматическая микробная экзема возникает вокруг раневой поверхности.
Существует ли прививка от стресса? Читайте нашу статью
– Какие виды экземы существуют?
– В хроническую чаще всего переходит истинная (или, иначе, идиопатическая) экзема. Пациентов беспокоит сильный зуд, на коже возникают пузырьки, потом они лопаются, начинается стадия мокнутия. Очагов воспаления на теле много, они вовлекают в себя всё новые участки кожи.
Есть себорейная экзема. Она локализуется на волосистой части головы, на лице, руках, шее. Стадии мокнутия нет, но зуд присутствует.
Дисгидротическая экзема поражает руки, ноги; пузырьки в этом случае появляются, они, конечно, беспокоят больного, но могут не вскрываться. Присутствуют болезненные ощущения при движении кистями рук, при движении стоп.
Микробная экзема возникает на месте переломов, травм, каких-то микробных очагов. Появляются не только характерные пузырьки, но и гнойнички.
Есть ещё профессиональная экзема, ею страдают люди, вынужденные постоянно контактировать на производстве с вредными веществами.
«Врач этой специальности занимается установлением связи имеющихся патологий либо инвалидности с особенностями трудовой деятельности». Цитата из материала «Ликбез по врачебным специальностям. Идём на приём к профпатологу»
Роговая, или тилотическая, экзема поражает ладони рук и подошвы стоп.
Детская экзема – она начинается примерно на 3-6 месяце жизни ребёнка, часто имеет наследственный характер, ей предшествует диатез. Места локализации – щёчки, лоб, затем очаги могут появляться на плечах, бёдрах, голенях. Экзема может переходить на голову, ушные раковины.
– Заразна ли экзема?
– Нет.
– Может ли экзема пройти сама, без лечения?
– Так как это хроническое кожное заболевание, оно может на время как бы затихнуть, но рано или поздно вернётся период обострения. К сожалению, многие занимаются самолечением – используют какие-то мази, настойки. Это то, что делать при экземе категорически нельзя. Лечиться надо у дерматолога – только он может поставить правильный диагноз и назначить адекватное лечение. А самолечение зачастую приводит к серьёзным осложнениям.
– Как проводится лечение экземы?
– Пациент любого возраста должен соблюдать гипоаллергенную диету – то есть следует исключить из рациона продукты, которые могут послужить провоцирующими заболевание факторами. У взрослых это алкогольные напитки, компоты, соки, лимонад, продукты с красителями, консервантами, конфеты, шоколад, мёд, варенье, ягоды, импортные фрукты.
Больным надо стараться избегать стрессов. Им рекомендуется обследовать желудочно-кишечный тракт – зачастую выявляются проблемы с печенью, желудком. Не стоит контактировать с химически активными веществами (в том числе, с синтетическими и хлорсодержащими моющими средствами).
Лечение заключается в назначении десенсибилизирующих, антигистаминных препаратов, при микробной экземе могут использоваться антибиотики.
Подробнее об антибиотиках можно прочитать в наших статьях здесь и здесь
Используются при лечении различные примочки – например, с раствором мирамистина или Риванола, пасты, кремы. Исключительно под контролем врача применяются гормоносодержащие средства.
– Можно ли при экземе купаться в море?
– Существует такой миф: если больной экземой искупается в море – особенно, в Мёртвом, то он тут же вылечится. Ничего подобного! При обострении в море вообще купаться не желательно: обнажённые воспалительные очаги реагируют на соль в морской воде, и зуд, высыпания усиливаются. Если поехать на море в стадии ремиссии – когда высыпаний нет, это благотворно влияет на профилактику вообще всех кожных заболеваний.
– Можно ли предотвратить развитие экземы? И если да, то как?
– Профилактика возможна. Надо нормализовать режим дня, рационально питаться, по возможности, контролировать работу нервной системы.
Записаться на приём к врачу-дерматовенерологу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Беседовал Игорь Чичинов
Редакция рекомендует:
Когда солнце – недруг. Что такое солнечный дерматит?
Что такое демодекоз и как его навсегда вылечить?
Нервы под контролем! Как сохранить психическое здоровье?
Для справки:
Шейнкман Владислав Леонидович
Выпускник педиатрического факультета Смоленского государственного медицинского института 1994 года.
С 1994 по 1995 годы проходил интернатуру, а с 1996 по 1998 год – клиническую ординатуру по специальности «Дерматовенерология».
Имеет учёную степень кандидата медицинских наук.
В настоящее время работает в «Клиника Эксперт» Тула в качестве врача-дерматовенеролога. Осуществляет приём по адресу: ул. Болдина, д. 74.
Источник
Глава XII. ОМЕРТВЕНИЕ, ЯЗВЫ, СВИЩИ. И ДРУГИЕ ГНОЙНО-НЕКРОТИЧЕСКИЕ ПРОЦЕССЫ ОМЕРТВЕНИЕ (NECROSIS)
Омертвением, или некрозом, называют отмирание клеток, тканей или органов в живом организме.
Разновидность некроза, при котором омертвение ткани под воздействием факторов внешней среды (воздуха, микроорганизмов, влаги и др.) претерпевает ряд изменений (высыхание или гнилостный распад), называют гангрен о й.
Омертвение костей, сухожилий, связок, фасций, апоневрозов принято называть в практике некрозом, а омертвение кожи, мышц, ушной раковины, хвоста, пальца и вымени — г а и г р е-н о й.
Причины. Наиболее частыми причинами некроза являются: механические повреждения (размозжение, сдавливание, ущемление, разрывы, ушибы, раны и др.); термические и химические воздействия (ожоги, отморожение, действие крепких кислот, щелочей и др.); инфекционные болезни (некробактериоз, газовая гангрена, чума собак, рожа и лептоспироз свиней и др.); [интоксикации (отравление спорыньей); расстройство кровообращения с нарушением питания тканей (эмболии, тромбоз и др.); нейротрофические расстройства при повреждениях нервной системы.
Омертвение наблюдается при многих патологических процессах: воспалениях, ранах, язвах, свищах, опухолях и т. п.
Развитию некроза способствуют: истощение и охлаждение животного, потеря крови, ослабление сердечно-сосудистой деятельности, проникновение патогенных микробов в ткани и др.
Патогенез. В основе патогенеза омертвений лежат следующие процессы, обусловливающие гибель клеток и тканей: 1) непосредственное воздействие травмы на клетки, ткани и органы; 2) нарушение питания тканей, особенно кислородом, в результате расстройства крово- и лимфообращения; 3) изменение химизма крови п лимфы, сопровождающееся накоплением в организме токсических веществ (ядов, токсинов); 4) нарушение регулирующего воздействия центральной нервной системы на ткани и органы (нейротрофические некрозы).
Травматические некрозы возникают вследствие разрушения тканей под воздействием механической силы (размозжения, разрывов и др.) или как результат сильных нарушений или полного прекращения кровообращения. Действие на ткани температуры выше 60° С или ниже —15° С приводит к быстрой их гибели. Крепкие кислоты, свертывая белки клеток, вызывают сухой (коагуляцион-ный) некроз. Крепкие щелочи, растворяя белки и омыляя жиры, обусловливают влажный (кблликваццонный) некроз. Некрозы при инфекционных болезнях обусловлены действием на ткани токсинов, накоплением в тканях экссудата или газов (при анаэробной инфекции), сдавливающих пути притока и оттока крови. Омертвение при отравлении спорыньей возникает в результате длительного спазма сосудов и действия на клетки и ткани токсических веществ (хризотоксина, сфацелотоксина и др.). Тромбоз и эмболии кровеносных сосудов ведут к нарушению питания тканей и последующему их некрозу.
Последовательность развития местных дегенеративно-восстановительных процессов при омертвениях (лизиса, демаркации и отторжения омертвевших тканей, реактивного воспаления в окружающих тканях, развитие грануляции, рубцевания и др.) и общих изменений в организме (резорбтивнсщ лихорадки, сепсиса и др.) находится под непосредственным регулирующим влиянием со стороны центральной нервной системы.
Клинические признаки. По клиническому течению различают сухую и влажную гангрену.
Сухая гангрена развивается медленно. При этом пораженная ткань вначале бледнеет, ее чувствительность и температура понижаются. В дальнейшем по мере развития некроза пораженные ткани высыхают, становятся плотными, совершенно не чувствительными и холодными. Вскоре после омертвения на границе между омертвевшей и здоровой тканью появляется демаркационная линия в виде розовой каймы. Затем омертвевшая ткань постепенно отторгается, а образовавшийся дефект заживает рубцеванием. Сухая гангрена протекает обычно без явлений интоксикации, так как микроорганизмы в сухих тканях развиваются плохо, распада мертвых тканей почти не бывает, а следовательно, всасывания токсических продуктов не происходит. Поэтому общее состояние больных животных при сухой гангрене мало изменяется.
Сухая гангрена наблюдается у животных в области ушной раковины, хвоста, в местах костных выступов, на гребне и боковых поверхностях холки. У кур сухая гангрена гребешка и сережек развивается при отравлении спорыньей.
Влажная гангрена характеризуется размягчением и гнилостным распадом омертвевших тканей, что возможно в результате наличия в них большого количества жидкостей (крови, лимфы) и внедрения в ткани гнилостных бактерий. Местно влажная гангрена сопровождается быстро нарастающим отеком и похолоданием пораженных тканей и органов, полной потерей их чувствительности.
Затем пораженные ткани размягчаются и распадаются, начинает выделяться гнилостный экссудат. Демаркационная линия при влажной гангрене обычно не образуется, вследствие чего процесс омертвения прогрессирует.
Общее состояние больных животных при влажной гангрене бывает, как правило, тяжелым, болезнь сопровождается угнетением, потерей аппетита, резким повышением общей температуры тела.
Влажная гангрена кожи и глубжележащих тканей в области нижних отделов конечностей наблюдается у животных при некро-бактериозе. Вообще же этот вид омертвения типичен для внутренних органов (легкие, кишки), содержащих большое количество жидкости.
Прогноз. Зависит от вида омертвения, величины омертвевшего участка, его местоположения и от наличия осложнений. При сухой гангрене прогноз в большинстве случаев благоприятный, а при влажной — осторожный или неблагоприятный (возможна смерть животного от сепсиса).
Лечение. При омертвениях тканей целесообразно применять общее и местное лечение.
Общее лечение должно быть направлено на борьбу с интоксикацией и на улучшение сердечной деятельности. В этих целях применяют антибиотики, сердечные средства, переливание крови, глюкозу, вводя в организм большие количества жидкостей различными путями (через рот, клизмы, внутривенно).
Местное лечение сводится к оперативному удалению омертвевших тканей. При сухой гангрене первоначально применяют высушивающие антисептические средства (3%-ные спиртовые растворы пиоктанина, 5%-ный спиртовой раствор йода, цинковую мазь и др.), поврежденные ткани защищают повязками, а операцию проводят только после образования демаркационной линии.
При влажной гангрене удаляют мертвые ткани, не дожидаясь образования демаркационной линии. Дефекты, остающиеся после иссечения мертвых тканей, лечат, как и другие гранулирующиеся раны.
Профилактика. Включает следующие мероприятия: 1) предупреждение механических, термических и физических травм; 2) своевременное выявление и лечение механических повреждений; 3) недопущение к скармливанию кормов, содержащих спорынью; 4) повышение устойчивости организма к болезнетворным факторам путем полноценного кормления, улучшения условий содержания животных и ухода за ними.
Необходимо обращать внимание также на профилактику пролежней у больных и истощенных животных (обильная подстилка, переворачивание животного, массаж), бережно обращаться с тканями при оперативном вмешательстве, избегать тугого тампонирования ран, сильного натяжения тканей при наложении швов и т. п.
Источник
