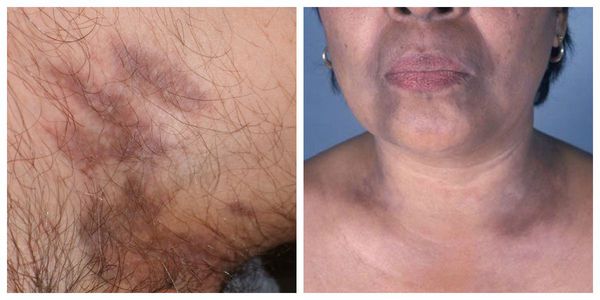
Красный плоский лишай между ног
Розовый лишай в паху считается инфекционно-аллергическим заболеванием. Его возбудителем считается герпес 7 типа. При этой болезни на теле появляются круглые пятна с четкими границами.
Лишай обычно появляется на спине, груди, конечностях, в паховой области. Болезнь возникает в возрасте от 20 до 40 лет и поражает чаще мужчин, чем женщин. Это связано с более усиленным потоотделением в паху у лиц мужского пола.
Причины
Сложно определить откуда берется лишай Жибера в паху. Несмотря на то что болезнь считается инфекционной, она не передается другим людям и больной человек не является заразным.
Все же существуют предрасполагающие факторы к развитию данной патологии:
- недавно перенесенное ОРВИ;
- сахарный диабет;
- частые стрессы;
- заболевания желудочно-кишечного тракта;
- лишний вес;
- нарушенный обмен веществ.
Как видно из списка, болезнь поражает людей со слабым иммунитетом. Поэтому важно поддерживать иммунную систему:
- вести здоровый образ жизни;
- избегать переохлаждений.
Признаки




Обычно розовый лишай в паху появляется в период выздоровления после простудного заболевания. Первое пятно – «материнская бляшка» имеет самый большой размер до 10 см в диаметре, ее края ярко красного цвета. Появление этого пятна сопровождается ухудшением общего состояния больного.
Появляется:
- слабость;
- головная боль;
- потеря аппетита.
Через несколько дней в центре бляшки появляется желтый налет, который со временем подсыхает и приобретает вид чешуек.
Через 7-10 дней от начала болезни, на теле появляется множество мелких пятен диаметром не больше 1 см. На фото можно увидеть, что они имеют правильную овальную форму, не склонны к сливанию.
В мелких пятнах также образуется налет и чешуйки. Кожа под ними становится сухой, трескается, а больной чувствует дискомфорт и сильный зуд. Заболевание никогда не поражает лицо, волосистую часть головы и слизистые оболочки.
Выздоровление наступает через 4 – 6 недель после появления первого пятна без специального лечения. В случае, если иммунитет больного сильно снижен, болезнь может продолжаться до 6 месяцев с периодами обострения и ремиссии.
После исчезновения лишая, на его месте остается пигментное пятно, которое со временем исчезнет. Длительно текущее заболевания и неправильная гигиена могут привести к присоединению вторичной бактериальной инфекции и ухудшению общего состояния пациента.
Диагностика

Часто при появлении красных пятен человек задумывается, что же это может быть? Лишай или грибок, но лишай Жибера можно спутать и с другими крайне опасными заболеваниями:
- корь;
- краснуха;
- псориаз;
- отрубевидный лишай;
- вторичный сифилис;
Первые 2 заболевания (корь и краснуха) относятся к детским инфекциям, но их появление у взрослого человека также возможно. Псориаз, отрубевидный лишай и вторичный сифилис крайне серьезные заболевания, которые без своевременного и правильного лечения могут привести к серьезным последствиям.
Поэтому при обнаружении у себя на теле розовых пятен, лучше обратиться к дерматологу для проведения комплексного обследования и назначения верного лечения.
Лечение

Лечение розового лишая можно разделить на 2 вида: общее и местное. Общее лечение подразумевает применение таблетированных форм препаратов.
К ним относят:
- ацикловир – противогерпетическое средство, основной способ лечения болезни;
- эритромицин – антибиотик широкого спектра действия;
- преднизолон – гормональный препарат;
- супрастин – антигистаминное средство;
- энтеросгель – сорбент;
- линекс – бифидобактерии для восстановления нормальной микрофлоры кишечника;
- иммуномодуляторы и иммуностимуляторы – для повышения собственного иммунитета;
- витаминные комплексы.
Местное лечение

Для местного лечения используются разнообразные средства для обработки кожных покровов.
- Циндол – суспензия на основе цинка. Уменьшает воспаление, подсушивает кожу;
- Паста Лассара – оказывает антибактериальное и подсушивающее действие;
- Синафлан – гормональная мазь;
- Акридерм ГК – мазь на основе салициловый кислоты. Оказывает антимикробное, противовоспалительное действие.
У мужчин лечение может занять более продолжительный период времени, из-за того, что у них усиленно потоотделение в паховой области.
Рекомендации для больных лишаем Жибера

Если после посещения врача, диагноз подтвердился, то для скорейшего выздоровления больному следует соблюдать некоторые правила.
- Носить хлопковое, свободное белье. Обтягивающие синтетические трусы только усугубят течение болезни и спровоцируют присоединение бактериальной инфекции.
- Ежедневно менять нательное белье.
- Мыться 1 раз в день. После душа аккуратно просушить пятна, не тереть их.
- По возможности обеспечить доступ свежего воздуха к пораженным участкам.
- Отменить занятия спортом до полного выздоровления.
- Правильно питаться: убрать из рациона аллергенные продукты, а также жирные, копченые и маринованные блюда. Кондитерские изделия также попадают под запрет.
При розовом лишае запрещено:
- часто купаться;
- потеть;
- посещать бассейн и баню;
- использовать мыло и мочалку;
- делать массаж;
- использовать гормональные мази более 2 недель;
- чесать пятна;
- носить синтетическую одежду;
- загорать.
Профилактика

Так как болезнь поражает людей со слабым иммунитетом, каждый человек должен уметь его повышать.
Для укрепления иммунитета необходимо:
- правильно питаться;
- заниматься спортом;
- закаливаться.
После перенесенных простудных заболеваний рекомендуется использовать иммуномодуляторы в помощь иммунной системе.
Заключение
Розовый лишай Жибера в паховой области появляется у людей со сниженном иммунитетом. Некоторые врачи считают, что его не нужно лечить и он пройдет самостоятельно.
Другие рекомендуют целый комплекс лекарственных препаратов. Кроме этого, розовый лишай можно спутать с другими серьезными заболеваниями. Поэтому для постановки правильного диагноза и назначения верного лечения необходимо обратиться к дерматологу.
Источник
Дата публикации 3 марта 2020Обновлено 3 марта 2020
Определение болезни. Причины заболевания
Красный плоский лишай — это хроническая болезнь, при которой на коже и слизистых оболочках появляются фиолетовые папулы [1]. Иногда поражаются ногти и волосы. Сочетается с такими заболеваниями, как хронический гастрит, билиарный цирроз печени, язва желудка и двенадцатиперстной кишки, сахарный диабет и др.
При этой болезни могут поражаться пищевод, желудок, кишечник, мочевой пузырь. Это говорит о разнообразности патологического процесса. Например, есть данные о взаимосвязи неспецифического язвенного колита с эрозивно-язвенной формой красного плоского лишая [7].
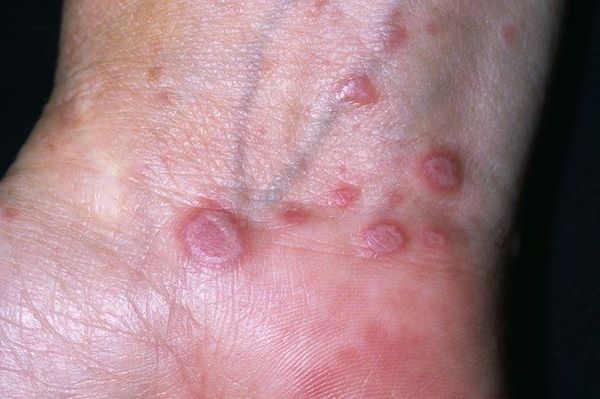
Заболевание принято считать мультифакторным [9]. Существует несколько теорий его развития: вирусная, неврогенная, наследственная, интоксикационная и иммуноаллергическая. В связи с этим можно выделить следующие причины болезни:
- инфекции с острым началом и переходом в хроническое течение (гепатит В, С), переохлаждение организма, хронические заболевания со скрытыми очагами инфекции (тонзиллит, гайморит), ОРЗ;
- внешние факторы: химические и лекарственные вещества бытового и профессионального характера — вещества, которые используют во время проявления цветных киноплёнок; тетрациклин; ибупрофен; напроксен; препараты, содержащие золото, ртуть, мышьяк; пара-аминосалициловая кислота и её аналоги; мочегонные, антиаритмические средства и др.
- внутренние факторы: собственные метаболиты — продукты обмена веществ в организме, возникающие в стрессовых ситуациях [7].
Особая роль в развитии и обострении красного плоского лишая отводится психогенному воздействию: тревожности, нарушению сна, депрессивным расстройствам. В одной из московских университетских клинических больниц вместе с сотрудниками кафедры психиатрии и психосоматики проводилось клиническое исследование о взаимосвязи этой болезни с психосоматическими расстройствами. Оно показало, что у людей, склонных к депрессивным состояниям и психоэмоциональным потрясениям, риск развития красного плоского лишая гораздо выше [5].
В настоящее время увеличилось число людей с гипертрофической (бородавчатой), атрофической, эрозивно-язвенной формами лишая [8]. Участились случаи выявления данного дерматоза у детей. Это связано с аутоиммунными нарушениями в организме, повреждениям кожи и частыми стрессами.
Появились случаи злокачественного перерождения красного плоского лишая. Это послужило поводом для причисления его к предраковым заболеваниям. Частота такого перерождения достигает 10-12 % [8].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы красного плоского лишая
Для заболевания характерны:
- интенсивный зуд;
- сыпь по всей коже в виде лиловых папул — узелков;
- бляшки, покрытые чешуйкам, которые образуются при слиянии папул;
- сеточки Уикхема — появление тонких серовато-белых линий на поверхности папул после смазывания маслом.
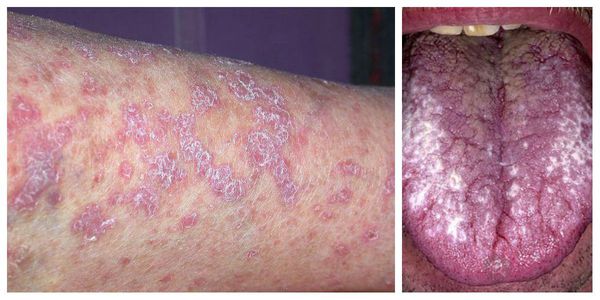
Локализуются высыпания в основном в области коленей, локтей, волосистой части головы, подмышечных и паховых складок [10]. В диаметре они достигают 2-3 мм, имеют неправильную форму и не возвышаются над кожным покровом.
Характерными признаками поражения кожи являются:
- неравномерное утолщение зернистого слоя эпидермиса;
- полосовидная лимфоцитарная инфильтрация — большое скопление лимфоцитов в сосочковом слое дермы [8].
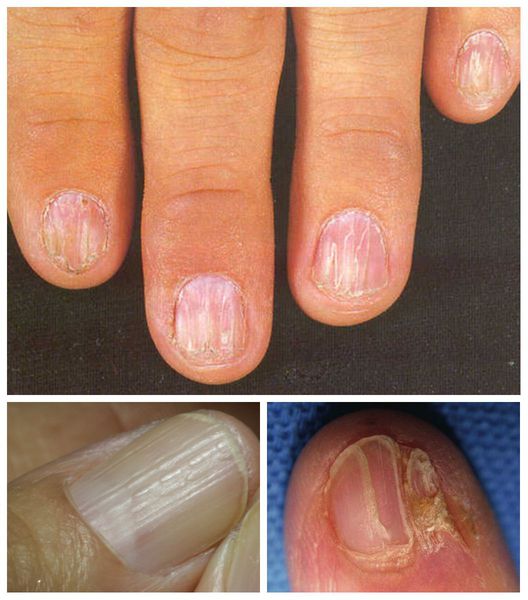
У некоторых пациентов поражаются ногти. При осмотре можно заметить истончение или утолщение ногтевых пластинок, борозды, точечные помутнения и даже отторжение ногтевых пластин [11].
Поражение слизистых оболочек обычно затрагивает полость рта — язык, губы и внутреннюю поверхность щёк по линии смыкания коренных зубов. Реже сыпь появляется на дёснах, нёбе и дне полости рта. Узелки мелкие, не больше булавочной головки, плоские, многоугольные, плотные, серовато-белого цвета с блеском [11]. При поражении слизистой рта высыпания на коже могут отсутствовать [13].
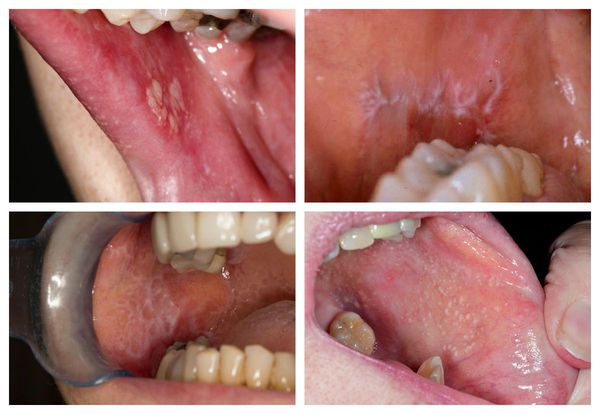
Патогенез красного плоского лишая
Так как красный плоский лишай — это хроническое заболевание, для которого характерен воспалительный процесс с последовательной сменой фаз:
- первая фаза — нарушение целостности кожи;
- вторая фаза — начало воспаления;
- третья фаза — повышение проницаемости стенки сосуда;
- четвёртая фаза — восстановление тканей.
В развитии заболевания главная роль принадлежит иммунным изменениям в организме. В крови и в области высыпаний происходит нарушение между клетками, регулирующими иммунный ответ. В крови образуются иммунные комплексы, при которых иммунная система не распознаёт собственные клетки. В результате вырабатываются лимфоциты, лейкоциты, иммуноглобулины. Это вызывает повреждение собственных тканей кожи и слизистой.
В очагах поражения между эпидермисом и дермой — в области базальной мембраны — откладываются излишки фибрина и фибриногена [3]. Во время свёртывания крови фибрин захватывает токсические вещества, что не даёт им распространяться. Но при этом возникает отёк и болезненность.
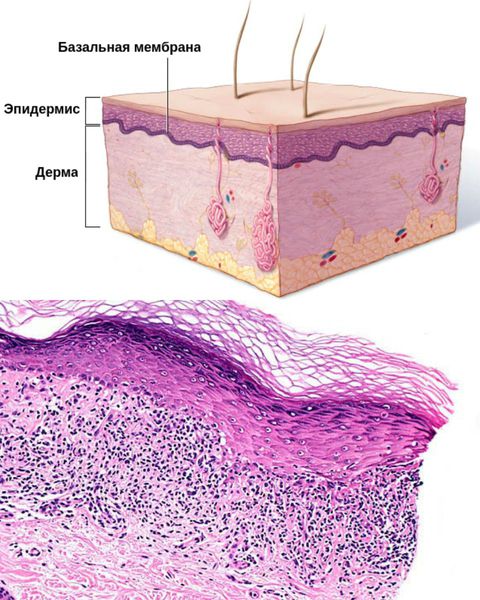
Классификация и стадии развития красного плоского лишая
По Международной классификации болезней (МКБ-10) выделяют несколько разновидностей болезни:
- L43.0 Гипертрофический красный плоский лишай — округлые или овальные бляшки серого цвета с фиолетовым оттенком диаметром от 4-7 см. Поверхность бляшек неровная, бугристая. Локализуется на поверхности голеней.
- L43.1 Буллёзный красный плоский лишай — пузырьки на бляшках и папулах, которые расположены на покрасневших или неповреждённых участках кожи. Высыпания имеют различную величину. Содержимое пузырей прозрачное.
- L43.2 Лишаевидная реакция на лекарственное средство — бессимптомные папулы на коже конечностей и ягодиц.
- L43.3 Подострый (активный) красный плоский лишай — сыпь в виде розовато-фиолетовых папул с блестящей поверхностью диаметром 2-5 мм. Узелки плоские, вдавлены в центре.
- Тропический красный плоский лишай — плоские блестящие узелки бледно-розового цвета. Возникают на открытых участках кожи — лице, шее, тыльной стороне кистей, разгибательной поверхности предплечий, редко на ногах. Иногда узелки группируются в кольца или полукольца. Течение хроническое, обостряется в летнее время.
- L43.8 Другой красный плоский лишай [1].
По течению заболевание бывает острым (длится до одного месяца), подострым (до шести месяцев), хроническим без ремиссий и рецидивирующим [7].
Также выделяют три стадии болезни:
- Прогрессирующая — появление новых элементов на месте травмирования или царапин в течение нескольких дней, интенсивный зуд.
- Стационарная — новые высыпания не появляются, зуд уменьшается.
- Регрессирующая — папулы становятся плоскими, блеск и зуд исчезают, остаются пигментные пятна.
По клинической картине выделяют множество форм заболевания.
Формы поражения кожи
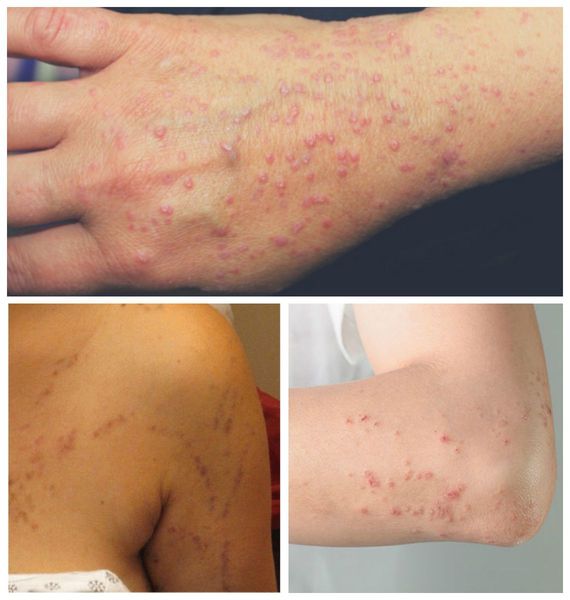
Типичная форма — появление сыпи в виде плоских розовато-фиолетовых папул диаметром 2-5 мм с блестящей поверхностью и вдавлением в центре. Поверхность незначительно шелушится. При смазывании папул маслом можно обнаружить белые или сероватые точки и полосы — сетку Уикхема. Иногда папулы объединяются в бляшки, приобретая форму колец, гирлянд или линий. Элементы располагаются на локтевых и коленных сгибах, туловище, половых органах, слизистых оболочках. В редких случаях поражается волосистая часть головы, ладони, подошвы, лицо. Сопровождается интенсивным зудом. При травмировании кожи появляются новые папулы [1].
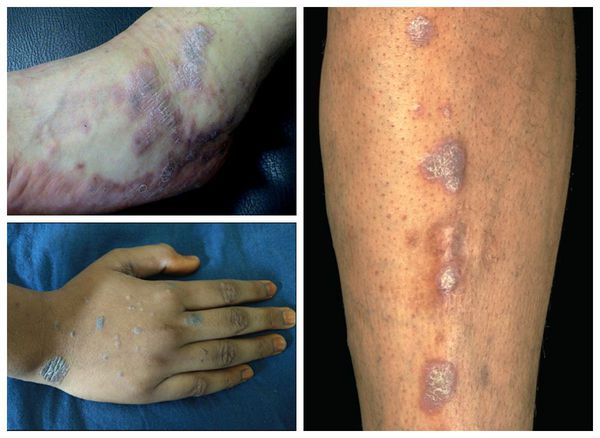
Гипертрофическая (бородавчатая) форма — появление фиолетовых или буро-коричневых бляшек диаметром от 4-7 см. На их поверхности имеются бородавчатые изменения — множественные углубления и каменистая плотность [1]. Отличается мучительным зудом и длительным течением, с большим трудом поддаётся лечению [11].
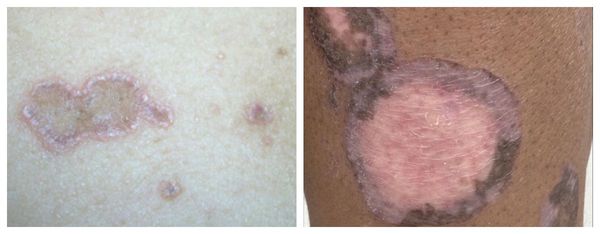
Атрофическая форма — появление атрофических рубцов многоугольной формы, образующихся при заживлении элементов сыпи. Локализуются на волосистой части головы, туловище, в подмышечных и паховых впадинах. Высыпания единичные, представлены типичными узелками и атрофическими пятнами с лиловой и желтовато-бурой окраской. На слизистых появляется белесоватая сыпь. Пациенты жалуются на умеренный зуд [1].
Пигментная форма — появление бурых пятнистых высыпаний, которые в дальнейшем становятся узелковыми. Поражают большую часть кожного покрова, локализуются на туловище, лице и конечностях. Отличается острым началом и отсутствием зуда [1].
Буллёзная форма — появление пузырьков или пузырей на поверхности папул, бляшек или на неповреждённой коже. Пузыри различной величины имеют прозрачно содержимое и плотную “покрышку”, которая в дальнейшем становится дряблой и морщинистой. Сопровождается выраженным зудом [1].
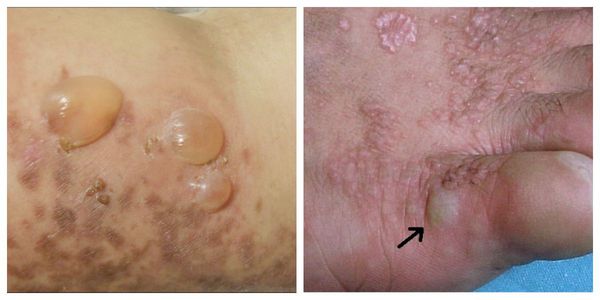
Эрозивно-язвенная форма — появление эрозий размером от 1-5 см. Является атипичной формой, поэтому её сложно диагностировать. Необходимо отличить от стоматита, хейлита и кандидоза. Эрозии локализуются на ногах, слизистых оболочках рта и гениталий [1]. Во время лечения они полностью заживают, но после могут возникнуть снова [11].
Фолликулярная форма — появление узелков (фолликулярных остроконечных папул), которые выступают над уровнем кожи [1]. Локализуются на коже туловища и внутренних поверхностях конечностей. Процесс заканчивается истончением кожи и выпадением волос в месте поражения (псевдопелада Брока) [11]. Помимо длинных волос алопеция затрагивает щетинистые и пушковые волосы на гладкой поверхности кожи, однако их выпадение чаще всего остаётся незамеченным [4].
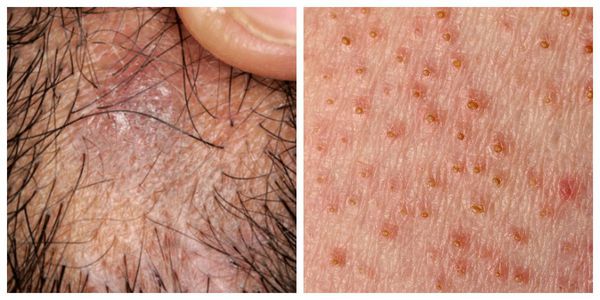
Формы поражения слизистых оболочек
Типичная форма — появление папул серовато-белого цвета диаметром до 2 мм. Папулы сливаются в рисунок в виде сетки, линии, дуги или листьев папоротника. Других жалоб пациенты не предъявляют [1].
Гиперкератотическая форма — появление шероховатой поверхности вместе с типичными папулёзными элементами. Больного беспокоит сухость во рту и незначительная боль при приёме горячей пищи [1].
Экссудативно-гиперемическая форма — появление папул серо-белого цвета на красной и отёчной слизистой оболочке. Сопровождается болезненными ощущениями при приёме горячей и острой пищи [1].
Эрозивно-язвенная форма — появление эрозий, покрытых фиброзным налётом. После его удаления возникает кровотечение [1]. Сами эрозии заживают долго. Данная форма склонна к рецидивам [11].
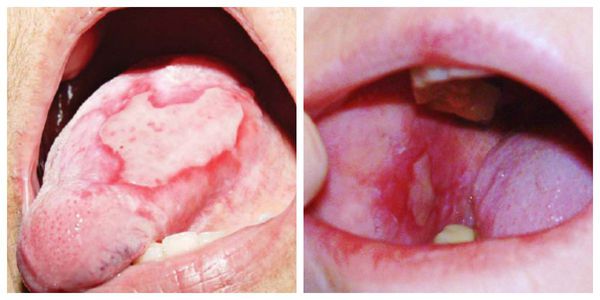
Буллёзная форма — появление пузырьков на поверхности бляшек и папул размером от булавочной головки до фасоли. Они состоят из мутного или кровянистого содержимого и плотной “покрышки”, которая в дальнейшем становится дряблой и морщинистой. Могут существовать от нескольких часов до двух суток, заживают быстро [1].
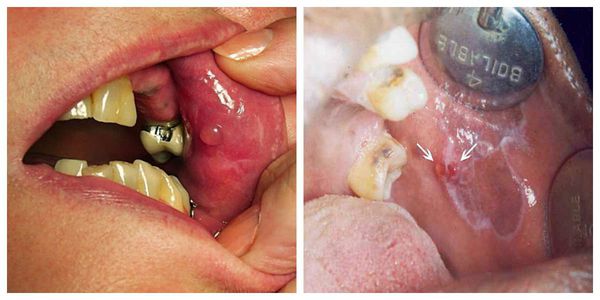
Атипичная форма — появление белесоватых папул и множественных участков мацерации — размягчения кожи. Отличается застойным покраснением. Верхняя губа отёчна [1]. Может трансформироваться из типичной формы [11].
Осложнения красного плоского лишая
Самым грозным осложнением при поражении слизистой может стать перерождение красного плоского лишая в плоскоклеточный рак кожи. Это связанно с долгим отсутствием лечения [1][11].
При длительном течении болезни, сопровождающейся интенсивным зудом, из-за постоянного дискомфорта могут развиться нервные расстройства. При поражении слизистых оболочек высыпания провоцируют нарушение аппетита и дисфагию — проблемы с проглатыванием пищи. Зудящие высыпания в области половых органов приводят к половой дисфункции. Папулы на подошвах ног затрудняют ходьбу [14]. Всё это также сказывается на психическом здоровье больного.
Помимо прочего, через повреждённые участки кожи могут проникнуть бактерии, вирусы, грибы. В результате чего параллельно развиваются стоматит, кандидоз и другие болезни.
После высыпаний могут оставаться шрамы. Некоторые участки кожи, на которых были высыпания, темнеют. Возможно необратимое выпадение волос — алопеция.
Диагностика красного плоского лишая
Диагноз ставится на основании клинических данных и гистологического исследования — изучения поражённых тканей с помощью дерматоскопа или анализа материала, взятого во время биопсии [8][14].
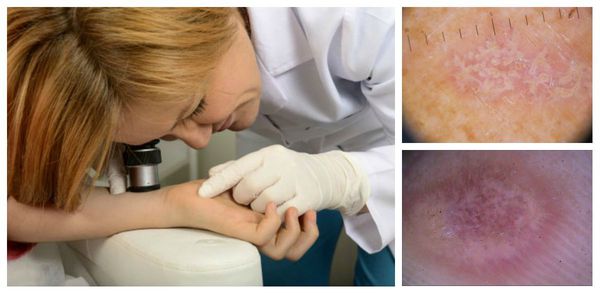
Для подбора правильной тактики лечения необходимо сдать:
- развёрнутый анализ крови — уточняет диагноз, исключает воспалительные и аллергические процессы в организме;
- биохимический анализ крови — оценивает работу печени и почек;
- общий анализ мочи — исключает воспалительные заболевания мочевыводящих путей.
Чтобы выявить или исключить патологии со стороны внутренних органов, назначаются консультации других специалистов:
- окулиста, эндокринолога, терапевта, гинеколога — исключают противопоказания;
- стоматолога — оценивает изолированное поражение слизистой оболочки рта [1].
Для этого тщательно собирается анамнез, во время которого важно исключить контакт с вирусами и приём лекарств, реакция на которые по симптомам сходна с красным плоским лишаём [11].
Дифференциальная диагностика проводиться с такими заболеваниями, как вторичный сифилис, атопический дерматит, псориаз, отрубевидный волосяной лишай [14].
При сифилисе сыпь многообразна, представлена одинаковыми по величине папулами тёмно-красного цвета, плотными в основании, овальных очертаний, болезненных при надавливании (симптом Ядассона). Отмечается шелушение по типу воротничка Биетта — появление чешуек по краю папул, когда шелушение в центре уже закончилось. Также для этой болезни характерны положительные серологические реакции — наличие антител в сыворотке крови. При красном плоском лишае все эти признаки не наблюдаются, папулы красновато-фиолетового цвета с пупковидным вдавлением в центре, отличается зудом.
При атопическом дерматите слизистые оболочки не поражаются. Сыпь обычно локализуется на лице, сгибах колен и локтей. Вокруг высыпаний кожа утолщается.
При псориазе процесс представлен папулам красного цвета, на поверхности которых есть белые чешуйки [1].
При отрубевидном волосяном лишае (болезни Девержи) папулы желтовато-красного цвета, появляются на коже разгибательной части рук и ног, тыльной стороне пальцев (симптом Бенье — мелкое шелушение при поскабливании). Когда папулы сливаются, образуется поверхность, напоминающая тёрку, кожа становится плотной и грубой. Для красного плоского лишая данная картина не характерна.
Лечение красного плоского лишая
В терапии болезни используется комплексный подход. Тактика и метод лечения зависят от возраста больного, наличия других заболеваний, а также стадии, распространённости и формы основной болезни [11].
Если красный плоский лишай протекает бессимптомно, то лечение не требуется. Достаточно исключить лекарства, которые могли спровоцировать появление сыпи — препараты золота, йода, мышьяка, сурьмы, алюминия, антибактериальные средства (стрептомицин, тетрациклин), хинин и его производные, противотуберкулёзные средства (пара-аминосалициловая кислота, фтивазид). Чтобы сыпь исчезла, иногда нужно подождать несколько недель или месяцев [13].
Лекарственная терапия предполагает следующие варианты лечения:
- Седативная терапия — приём седативных препаратов. Успокаивают, снимают нервное напряжение, улучшают сон.
- Антигистаминная терапия — приём противозудных препаратов. Снижают интенсивность зуда.
- Десенсибилизирующая терапия — направлена на снижение чувствительности организма к аллергену и вымывание токсинов и бактерий из кровяного русла.
- Энтеросорбция — применение энтеросорбентов, которые связывают и выводят различные токсические вещества и бактерии.
- Терапия антималярийными препаратами — подавляет иммунную реакцию и останавливает воспалительный процесс, при этом снижается зуд и очаг воспаления.
- Системная кортикостероидная терапия — применяется при распространённых и тяжёлых клинических формах болезни [2]. Устраняет воспаление и обезболивает. При поражении волосистой части головы и сыпи, устойчивой к другим методам лечения, можно прибегнуть к инъекциям кортикостероидов, которые нужно делать каждые четыре недели [13].
- Витаминотерапия группы А, В, Е, ретиноиды [2]. Витамин А уменьшает интенсивность воспаления и нормализует процесс восстановления кожи. Также можно использовать ретинол — аналог витамина А. При поражении слизистой рта и красной каймы губ эффективнее использовать ретиноиды, особенно при устойчивости к другим способам лечения [13]. Препарат аевит, который содержит в себе витамин А и Е, показан при длительном хроническом течении болезни. При приёме витамина Е сокращается срок стероидной терапии [7].
- Коррекция патологии внутренних органов — профилактика очагов хронических инфекций.
- Антикоагулянты прямого действия — влияют на свёртываемость крови, из-за чего она становится жидкой и легче проходит по сосудам [2].
Немедикаментозное лечение включает в себя фототерапию, в частности метод фотохимиотерпии — ПУВА. Он основан на применении фотосенсибилизирующего препарата пувален. Расчёт дозы — 0,6 мг на 1 кг массы тела. Таблетки принимают за два часа до сеанса, с каждой процедурой доза увеличивается. В итоге курса лечения скопление клеток с примесью крови и лимфы в дерме исчезает, клеточный состав эпидермиса приходит в норму [7].
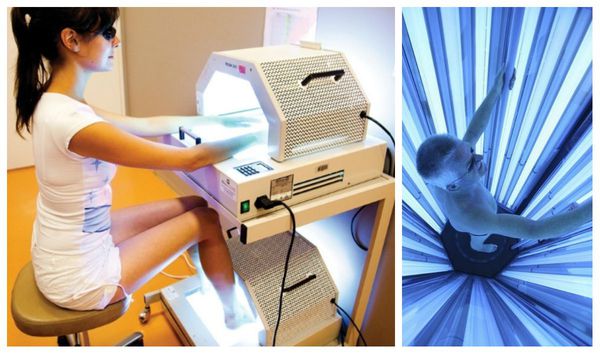
В одной из клиник Уральского НИИ дерматовенерологии и иммунопатологии было проведено исследование по эффективности бальнеофотохимиотерапии — использования ПУВА-ванн. В исследовании участвовало 30 пациентов с красным плоским лишаём тяжёлой степени. Они получали фотохимиотерапию с приёмом аммифурина. Положительная динамика отмечалась после 3-5 процедур: элементы сыпи начинали бледнеть, уплощаться, снижалась инфильтрация, уменьшался блеск. После окончания процедур (10-12 сеансов) высыпания полностью исчезли, наблюдалась лишь умеренная гиперпигментация [12].
Если красный плоский лишай распространился по всему телу, то местная терапия с помощью мазей будет неэффективна. В таких случаях следует использовать лекарственную и фототерапию [13].
Прогноз. Профилактика
Часто заболевание проходит без лечения после устранения провоцирующего фактора, но спустя несколько лет болезнь может появиться вновь [13]. После проведённого лечения обычно отмечается благоприятное течение: период без высыпаний в течение года наблюдается у 64-68 % [1].
При гипертрофической, атрофической и эрозивно-язвенной форме пациенты подлежат диспансерному наблюдению — обязательным осмотрам каждые 1,5-2 месяца в течение года [11]. За теми, у кого поражаются слизистые оболочки, также устанавливается диспансерное наблюдение [6]. Иногда высыпания такой локализации могут остаться до конца жизни [13].
Методов профилактики не существует. Чтобы вовремя выставить диагноз, начать лечение и не допустить развития осложнений, нужно обратиться к врачу при первых признаках заболевания.
Для профилактики рецидивов красного плоского лишая нужно придерживаться здорового образа жизни, исключать приём лекарств, которые могут спровоцировать рецидив, избегать психоэмоциональных перенапряжений.
Источник

