Этиология клиника патогенез псориаза

Библиотека
Premium Aesthetics
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для лечения псориаза
Оглавление
- Этиология и патогенез
- Патогенез псориаза
- Клинические проявления
- Точная диагностика и верификация степени тяжести псориаза
- Принципы лечения
Псориаз — является сложным хроническим многофакторным воспалительным заболеванием, характеризующимся избыточной пролиферацией кератиноцитов эпидермиса и увеличением скорости их оборота. Может начаться в любом возрасте, но чаще в 20–30 или 50–60 лет.
В нашей компании Вы можете приобрести следующее оборудование для лечения псориаза:
- FotoFinder (FotoFinder)
В мире псориазом страдает в среднем 2–3% людей, но регионально заболеваемость сильно варьируется. Например, в США распространенность около 2,2%, а у южноамериканских индейцев — 0%, т.е. не выявлено ни одного случая псориаза при обследовании 26 тысяч человек. Болезнь чаще диагностируется у светлокожих людей (2,5%), чем у темнокожих (1,3%).
По МКБ-11 псориаз входит в группу 14 «Кожные болезни», подгруппа «Папулосквамозные заболевания», раздел EA90 «Псориаз».
Этиология и патогенез
Среди причин псориаза можно выделить следующие:
- Генетика — заболевание связано с определенными аллелями человеческого лейкоцитарного антигена (HLA), наиболее «сильной» из которых является HLA-Cw6. Другие ассоциированные аллели: HLA-B27, HLA-B13, HLA-B17 и HLA-DR7.
- Иммунология — за иммунологическую концепцию псориаза говорит высокий уровень кожного и циркулирующего в крови фактора некроза опухоли альфа (TNF-α), а также то, что лечение ингибиторами TNF-α зачастую выводит пациентов в ремиссию. Кроме того отмечено, что после определенных иммунологических событий может возникать каплевидный псориаз — например, после стрептококкового фарингита, прекращения кортикостероидной терапии и др.
- Ожирение — является не до конца изученным фактором. Влияет ли на развитие псориатических бляшек избыточный вес сам по себе, генетическая предрасположенность к ожирению или комбинация этих факторов, точно не известно. Однако замечено, что с увеличением массы тела состояние псориаза ухудшается, равно как и наоборот, при снижении веса течение болезни улучшается.
- Стресс и окружающая среда — психологические переживания могут как спровоцировать развитие псориаза, так и обострить его. Обострения болезни также вызывают травмы, инфекции (стрептококк, стафилококк, вирус иммунодефицита человека), алкоголь, лекарственные средства (аспирин, бета-адреноблокаторы). В одном из исследований зафиксирован рост частоты обострений псориаза у пациентов с хроническим гингивитом. Лечение гингивита позволило выйти в ремиссию, но не повлияло на болезнь в перспективе, что еще раз подчеркивает сложность и многофакторность псориаза.
Интересно, что у 2,5% людей с ВИЧ развивается прогрессирующий псориаз на фоне снижения количества CD4 Т-клеток. Это не укладывается в современные представления о болезни (рис. 1), поскольку ведущая гипотеза заявляет о гиперактивности Т-клеток при псориазе, а лечение, направленное на снижение их числа, обычно уменьшает и тяжесть псориаза. Возможно, снижения количества CD4 T-клеток у пациентов с ВИЧ приводит к росту активности CD8 T-клеток, что и вызывает прогрессирование псориаза.
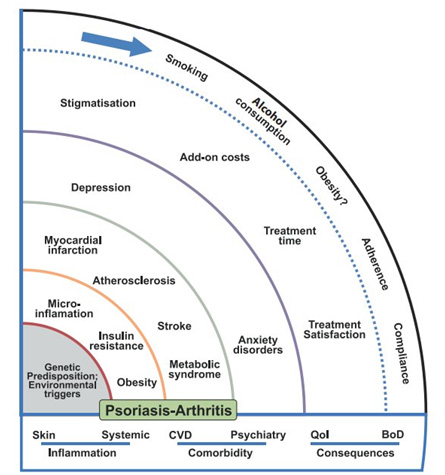
Рис. 1. Общее представление об этиологии и патогенезе псориаза, а также развитии сопутствующих состояний (World Health Organization, WHO)
- Первый сектор (внутренний, закрашен) — генетика, триггеры из окружающей среды.
- Второй сектор — микровоспаление, инсулинорезистентность, ожирение.
Два внутренних сектора включают в себя базовые предрасполагающие факторы и патогенетические составляющие псориаза. Основной клинический признак — воспаление (Inflammation).
- Третий сектор — инфаркт миокарда, атеросклероз, инсульт, метаболический синдром.
- Четвертый сектор — депрессия, тревожные расстройства.
Два средних сектора отражают переход к системным поражениям — от кожного псориаза к псориатическому артриту (Psoriasis — Arthritis) и связанные с этим проблемы. Основные клинические признаки: кардиоваскулярные патологии (CVD), психиатрические осложнения (Psychiatry).
- Пятый сектор — стигматизация пациента, увеличение стоимость и сроков лечения, отсутствие удовлетворенности терапией.
- Шестой сектор (внешний, со стрелкой) — курение, злоупотребление алкоголем, возможно вторичное ожирение, склонность к зависимостям, комплаентность (уровень приверженности к лечению)
Два внешних сектора отражают последствия заболевания (Consequences) и качество жизни пациента (Qol), а также бремя псориаза (BoD), т.е. ухудшение качества жизни человека на фоне болезни.
https://apps.who.int
Патогенез псориаза
Патогенез заболевания до конца не изучен. Отмечено, что в эпидермис проникает большое количество активированных Т-клеток, которые запускают пролиферацию кератиноцитов. Скорость их обновления меняется с привычных 23 дней до 3–5 суток, что приводит к появлению патологически измененных клеток и шелушению кожи. Кератиноциты, которые в норме теряют ядра в зернистом слое эпидермиса, при псориазе сохраняют их, что выливается в нарушение процесса ороговения — паракератоз.
На этом фоне развивается неконтролируемое воспаление с избыточной продукцией цитокинов: фактора некроза опухоли альфа (TNF-α), гамма-интерферона, интерлейкина-12. Отмечено, что всплеск уровня TNF-α соответствует обострениям псориаза.
В пораженной коже отмечается усиленная васкуляризация и расширение поверхностных сосудов. Основные триггеры ангиогенеза при псориазе исходят от эпидермиса — в частности, кератиноциты секретируют фактор роста эндотелия сосудов А (VEGF-A). Источниками ангиогенных факторов также являются макрофаги и фибробласты, а дополнительными участниками — фактор, индуцируемый гипоксией (HIF), фактор некроза опухоли α (TNF-α), интерлейкины (IL)-1, -6, -8 и др. (рис. 2) Но самым важным компонентом является именно VEGF-A — он активирует кровеносные и лимфатические сосуды, напрямую влияя на привлечение воспалительных клеток в псориатический очаг. Уровни VEGF-A в сыворотке крови положительно коррелируют с тяжестью заболевания и отрицательно — с успехом стандартной терапии, что указывает на критическую роль VEGF-A в прогрессировании болезни.
Рис. 2. Роль сосудистого компонента кожи и ангиогенеза в патогенезе псориаза (Heidenreich R., et al. Angiogenesis drives psoriasis pathogenesis. Int J Exp Pathol 2009; 90(3): 232–248)
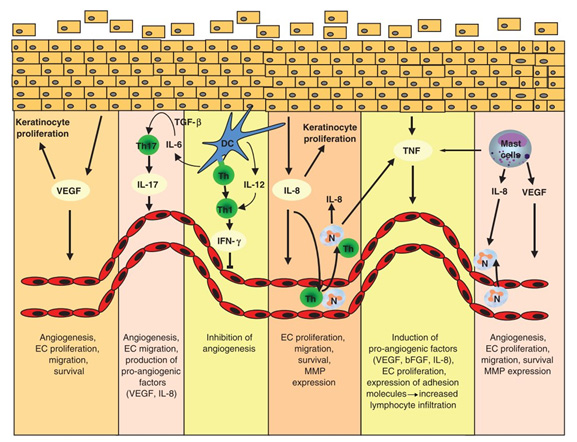
При участии фактора роста эндотелия сосудов (VEGF) запускается пролиферация кератиноцитов и клеток сосудистого эндотелия, что способствует ангиогенезу. Т-хелперы (Th) продуцируют интерлейкин-17 (IL-17), вследствие чего запускается продукция проангиогенных факторов — это еще больше усиливает ангиогенез. На этом фоне дендритные клетки (DC) эпидермиса воздействуют на популяцию Т-хелперов (Th), которая начинает синтезировать гамма-интерферон (IFN-γ), подавляющую ангиогенез. Но это помогает ненадолго, т.к. подключаются другие проангиогенные факторы: VEGF, bFGF, IL-8, запускающие дальнейший рост мелких сосудов и «раскручивающие» патогенез псориаза.
- VEGF — фактор роста эндотелия сосудов
- IL — интерлейкин
- IFN — интерферон
- TNF — фактор некроза опухоли
- TGF — фактор роста опухоли
- MMP — макриксные металлопротеиназы
- bFGF — базовый фактор роста фибробластов
- ECs — эндотелиальные клетки
- DC — дендритные клетки
- Th — Т-хелперы
- N — нейтрофилы
Клинические проявления
Наиболее распространенными кожными проявлениями псориаза являются эритематозные пятна, папулы, бляшки и шелушение. Обычно пятна появляются первыми, затем они трансформируются в папулы, далее — в хорошо отграниченные серебристые бляшки, покрывающие эритематозную поверхность пораженной кожи.
Для пациентов с псориазом характерно:
- Внезапное появление небольших областей покраснения кожи, покрытых чешуйками.
- Семейная история подобного состояния в анамнезе.
- Недавняя стрептококковая инфекция горла, вирусная инфекция, прием противомалярийного препарата, травма, стресс.
- Постепенное ухудшение состояния эритематозных областей, их укрупнение и слияние друг с другом.
- Болезненность — при эритродермическом псориазе.
- Зуд — при эруптивном или каплевидном псориазе.
- Фебрилитет — при пустулезном или эритродермическом псориазе.
- Возможна дистрофия ногтевых пластин.
- Боль в суставах, в том числе без явных кожных проявлений.
- Офтальмологические поражения — встречаются у 10% пациентов, чаще всего это покраснение и слезотечение вследствие конъюнктивита или блефарита.
Клинические формы псориаза (рис. 3):
- Бляшечный псориаз — проявляется зудящими красными участками на коже, с избыточным чешуйчатым налетом и шелушением. Поражения обычно возникают на разгибательной (внешней) стороне суставов и коже волосистой части головы (рис. 3А). Большинство пациентов стесняются этих бляшек, носят закрытую одежду и избегают обнажать пораженные участки. У 38–76% пациентов отмечается реакция Кебнера — появление новых бляшек на месте травмы через 7–14 дней. В некоторых случаях реакция Кебнера обратима, т.е. поражения исчезают по мере заживления травмированного участка. У 10–20% пациентов регистрируется псориатический артрит с болью в суставах, ригидностью и деформацией.
- Каплевидный псориаз — характеризуется внезапным появлением на теле и проксимальных отделах конечностей розоватых каплевидных папул диаметром 1–10 мм (рис. 3В). Обычно они не прогрессируют, находясь в одной и той же стадии развития, но могут сопровождаться зудом.
- Обратный псориаз — покраснение неправильной формы возникает на сгибательных (внутренних) поверхностях суставов, в паху, подмышках (рис. 3С). Его могут ошибочно принимать за грибковую инфекцию.
- Пустулезный псориаз — характеризуется типичными пустулами на фоне эритематозной кожи, которые появляются на теле, реже на лице, локтевых сгибах, в аногенитальной области (рис. 3D). Также отмечается повышение температуры тела вплоть до жара (фебрилитет), тахикардия, покраснение слизистой ротоглотки, «географический» язык, ониходистрофия (истончение и ломкость ногтей).
- Эритродермический псориаз — проявляется выраженным покраснением и шелушением на обширных участках тела (рис. 3E). Кожа отшелушивается не мелкими чешуйками, как обычно, а крупными пластами. Пациенты испытывают умеренный или сильный зуд и болевые ощущения. Температура тела может резко повышаться и снижаться, особенно в очень жаркие или холодные дни, а также возникает тахикардия.
Рис. 3. Клинические формы псориаза: А — бляшечный, В — каплевидный, С — обратный, D — пустулезный, Е — эритродермический (Danish national service on dermato—venereology)
На сайте надо проставить буквы А-B-C-D-E: бляшки А, точечки В, покраснение в области ануса С, пятка D, скрещенные руки Е
Точная диагностика и верификация степени тяжести псориаза
Степень тяжести псориаза зависит от площади поражения кожи:
- Легкая — до 2% поверхности тела.
- Средняя — от 3 до 10%.
- Тяжелая — более 10% поверхности тела.
Определить степень тяжести псориаза «на глаз» не получится, можно лишь предположить ее, исходя из опыта специалиста и внешних признаков болезни у пациента. Для точной диагностики псориаза следует использовать инструментальные методы — например, FotoFinder PASIvision.
Работа FotoFinder PASIvision основана на технологии автоматического картирования поверхности тела (Automatic Total Body Mapping, ATBM), которая позволяет быстро получить стандартные снимки всего тела пациента. Специальная камера делает 16 цифровых фотографий, в том числе с использованием поляризующего фильтра.
Далее программа автоматически анализирует площадь поражения кожи и тяжесть псориаза согласно PASI — Psoriasis Area and Severity Index (Индекс площади и тяжести псориаза). PASI является важнейшим критерием не только для первичной диагностики, но и для определения эффективности лечения, контроля заболевания и его прогноза.
Для выявления динамики псориаза врач может открыть сразу два снимка одной и той же области, выполненных в разное время. После выбора желаемого способа сравнения программа автоматически рассчитывает PASI указанных областей — это максимально наглядный и достоверный метод контроля эффективности проведенной терапии.
Врачу доступна удобная сортировка изображений и пациентов, а также ряд отчетов, которые можно распечатать или переслать по электронной почте.
Принципы лечения
- Местная терапия:
- Аналоги витамина D
- Топические кортикостероиды (гидрокортизон, бетаметазон)
- Топические ретиноиды
- Фототерапия или ПУВА-терапия
- Системная терапия:
- Метотрексат
- Циклоспорин
- Ацитретин
- Биологические агенты
Самым простым и действенным способом вывода кожных поражений в ремиссию является ежедневное пребывание на открытом солнце, местное увлажнение и общая релаксация для избегания стрессов.
В аптеках можно найти безрецептурные препараты на основе смолы или дегтя, которые подходят для лечения псориатических бляшек. Полезны местные кортикостероиды, антралин, тазаротен, салициловая кислота, кальципотриол (аналог витамина D). В целом комбинированное лечение признано более эффективным по сравнению с монотерапией. Хорошо действует сочетание кальципотриола или местных ретиноидов с топическими кортикостероидами.
ПУВА-терапия — основана применении местных или системных псораленов и ультрафиолета спектра А (UVA, 320–400 нм). Ее название происходит от английского PUVA therapy, где аббревиатура расшифровывается как «Psoralen and UltraViolet A», т.е. «псорален и ультрафиолет А». Фотосенсибилизаторы вступают в фотоокислительные реакции в патологически измененных клетках кожи, затормаживая их избыточную митотическую активность. В настоящее время применяют 8-метоксипсорален (8-МОП), 5-метоксипсорален (5-МОП) или 4,5′,8-триметилпсорален (ТМП). Длительные курсы ПУВА-терапии помогают достигнуть ремиссии, но увеличивает риск плоскоклеточного рака кожи и злокачественной меланомы у светлокожих европейцев.
Узкополосная UVB-терапия менее эффективна по сравнению с ПУВА, но более мягко воздействует на кожу.
В тяжелых случаях могут применяться системные препараты — ацитретин (ретиноид), метотрексат, циклоспорин, 6-тиогуанин, азатиоприн и др. Сообщалось, что ретиноиды вызывают сухость глаз, блефарит, помутнение роговицы, катаракту и снижение ночного зрения. Среди других нежелательных явлений стоит отметить нарушение работы желудочно-кишечного тракта и повреждение печени (ацитретин, 6-тиогуанин, азатиоприн, метотрексат), подавление активности костного мозга (6-тиогуанин, метотрексат, азатиоприн, гидроксимочевина), повреждение почек (циклоспорин).
При наличии псориатического артрита или персистирующего (часто обостряющегося) псориаза можно использовать биологические агенты — устекинумаб, адалимумаб или секукинумаб.
Вопросы от наших пользователей:
- препараты для лечения псориаза
- мази для лечения псориаза
- псориаз кожи из за чего может появиться
- псориаз причины и лечение диета
В нашей компании вы можете приобрести самое современное косметологическое оборудование
- Аблятивные СО2-лазеры
- Оборудование для дерматоскопии
- RF-аппараты для косметологии
- Аппараты фракционного фототермолиза
- Многомодульные косметологические платформы
Аппараты — Псориаз


FotoFinder aesthetics
Диагностические комплексы для диагностики в эстетической медицине, фотодокументирования, маркетинга услуг
FotoFinder
Программно-аппаратные комплексы для дерматоскопии, трихологии и эстетики
Все Аппараты
Другие Показания
Источник
В.С.Новоселов,
А.В.Новоселов
ММА им. И.М.Сеченова
Журнал
“Consilium Medicum” Дерматология 2007г.
Псориаз
(чешуйчатый лишай) –
дерматоз неустановленной этиологии,
характеризующийся хроническим течением,
эритематозно-сквамозными проявлениями
с четко прослеживающейся генетической
предрасположенностью, гиперпролиферацией
эпидермальных клеток, нарушением
процессов кератинизации и воспалительной
реакцией в дерме, нередко вызывающий
патологические изменения в других
органах и тканях (ногти, суставы,
позвоночник, почки и др.), приводящий
больных к психологической и социальной
дезадаптации, в наиболее тяжелых случаях
– к инвалидизации.
Эпидемиология псориаза
Псориазом
страдают около 100 млн человек, как
мужчины, так и женщины.
Дебют
клинической картины отмечается в молодом
возрасте, у женщин несколько раньше (16
лет), чем у мужчин (22 года). Псориаз
“молодых” развивается у 75% больных
и относится к 1-му типу, псориаз “пожилых”
– у 25% пациентов, относится ко 2-му типу
и дебютирует в среднем в 56 лет.
Заболеваемость
бывает выше среди населения с высоким
атерогенным профилем питания. Возможно,
по этой причине псориаз редко встречается
в регионах, где в пищу активно употребляют
рыбу (японцы, эскимосы) – источник w3-
полиненасыщенных жирных кислот,
характеризующихся антиатерогенными
свойствами.
Этилогия и патогенез псориаза
К
факторам риска относят наследственную
мультифакториальную предрасположенность
по аутосомно-доминантному и рецессивному
признаку. У родственников I степени
родства, не страдающих псориазом, часто
выявляется латентный псориаз,
характеризующийся измененной
морфологической структурой капилляров
в коже. Почти у 50% больных отмечается
связь обострений псориаза с эмоциональными
перегрузками. Также выделяют провоцирующую
роль очаговых инфекций, нередко
обусловленных дисбалансом микробиоценоза
кожи на фоне иммунодефицита.
Как
уже было отмечено выше, определенную
роль в развитии псориаза играет
дислипопротеинемия, проявляющаяся в
развитии атеросклероза. Также немаловажное
значение имеют сахарный диабет, нарушения
обменных процессов и патологические
состояния печени.
Псориазиформную
реакцию кожи или обострение процесса
способны вызывать некоторые лекарственные
препараты, в частности глюкокортикостероиды
(ГКС), соли лития, группы акрихина,
b-адреноблокаторы (БАБ) и др. Все указанные
факторы свидетельствуют о том, что
достоверно этиология и патогенез
процесса не выяснены, как не доказана
и ретровирусная природа заболевания.
Клиническая картина псориаза
В
классическом проявлении псориаз
характеризуется наличием мономорфной
сыпи в виде папул и бляшек, покрытых
рыхлыми серебристо-белыми чешуйками.
При
поскабливании папул выявляется
характерная для псориаза триада:
феномен
“стеаринового пятна”: усиление
шелушения при легком поскабливании,
придающего поверхности папул сходство
с растертой каплей стеарина (гиперкератоз,
паракератоз, накопление липидов и
липоидов в верхних слоях эпидермиса);феномен
“терминальной пленки” (возникает
после удаления чешуек, проявляется в
виде влажной, тонкой, блестящей
поверхности элементов – результат
акантоза, обнажается слизистый слой
эпидермиса);феномен
“кровяной росы” Ауспитца–Полотебнова
(появляется после легкого поскабливания
терминальной пленки в виде точечных,
несливающихся капелек крови; обусловлен
травматизацией полнокровных сосочков
дермы в результате папилломатоза).
Также
для псориаза характерна изоморфная
реакция – феномен Кебнера – развитие
псориатических высыпаний на участках
кожи, подвергшихся механическому или
химическому воздействию (мелкие травмы,
расчесы, порезы, капли кислот, щелочей
и др.). Наиболее ярко реакция выражена
на прогрессирующей стадии заболевания.
Высыпания возникают на поврежденных
кожных покровах обычно в течение 2 нед.
Выделяются
“излюбленные места”, где обычно
располагаются псориатические высыпания
(локти, колени, волосистая часть головы).
На этих участках сыпь может существовать
в течение длительного периода, не
распространяясь на другие участки
кожного покрова. Такие элементы образно
называются “дежурными”, или
“сторожевыми”, бляшками. Несколько
реже поражаются ногти, суставы, половые
органы, крупные складки, ладони, подошвы,
лицо и другие участки кожных покровов.
Традиционно
выделяют две формы заболевания: зимнюю
(обострения и рецидивы чаще возникают
в осенне-зимний период) и более редкую
летнюю.
Обыкновенный
псориаз в большей части случаев
проявляется типичными папулезно-бляшечными
высыпаниями, однако в зависимости от
характера клинического течения и
локализации процесса выделяют несколько
его разновидностей (псориаз себорейный,
экссудативный, интертригинозный, ладоней
и подошв, застарелый, рупиоидный,
каплевидный, ногтей, слизистых оболочек).
К
тяжелым клиническим формам относят
псориатическую эритродермию, пустулезный
и артропатический псориаз.
Себорейный
псориаз как
на волосистой части головы, так и на
других “себорейных” участках имеет
характерную клиническую картину. В
таких случаях проявления заболевания
могут существовать самостоятельно в
виде папул или бляшек, шелушения на
волосистой части головы с типичным
поражением соседних участков гладкой
кожи, формируя “псориатическую корону”
при вовлечении лба и заушных областей.
Такая форма псориаза развивается у 80%
больных псориазом. Наиболее достоверная
диагностика осуществляется при помощи
приема Картамышева (дифференциальная
диагностика псориаза и себорейного
дерматита): пальпация волосистой части
головы осуществляется с закрытыми
глазами, при этом по периферии
псориатических бляшек появляется
ощущение четких границ.
Экссудативный
псориаз отличается
от типичной клинической картины
обыкновенного псориаза значительной
экссудацией, в результате которой на
поверхности папул образуются пластинчатые
чешуйки-корки желтоватого цвета. При
их удалении с поверхности папул обнажается
мокнущая, кровоточащая поверхность.
Интертригинозный
псориаз (псориатическое
поражение крупных складок) развивается
обычно у детей и пожилых людей, особенно
страдающих сахарным диабетом. При этом
шелушение, как правило, не выражено или
отсутствует. Очаги резко очерчены, их
поверхность гладкая, насыщенно-красного
цвета, иногда слегка влажная, мацерирована,
напоминает проявления кандидоза складок,
опрелость и дерматофитии.
Псориаз
ладоней и подошв нередко
встречается у больных псориазом, занятых
физическим трудом, а также при обострении
распространенного псориаза. Данная
форма заболевания может существовать
в виде изолированного дерматоза
(гиперкератоз, инфильтрация, трещины,
болезненность).
Застарелый
псориаз проявляется
крупными, длительно существующими
бляшками, чаще локализующимися на
ягодицах, бедрах и пояснице, что приводит
к их значительной инфильтрации, иногда
с бородавчатыми и папилломатозными
разрастаниями.
Рупиоидный
псориаз является
разновидностью застарелой формы
псориаза, при которой образуются слоистые
корки, что придает высыпаниям коническую,
рупиоидную форму.
Каплевидный
псориаз диагностируется
при наличии обильных милиарных и
лентикулярных папул по всему кожному
покрову. Развивается обычно остро,
вскоре после перенесенных инфекций. В
этих случаях из глотки и складок
высеивается Streptococcus pyogenes.
Псориаз
ногтевых пластин (псориатическая
онихия) встречается у 25% больных псориазом,
чаще на кистях. Характерен симптом
“наперстка” (наперстковидный
псориаз ногтей). Реже наблюдаются явления
подногтевого гиперкератоза, в частности,
онихогрифоза с симптомом “песчаных
волн”, деформация ногтевых пластин
по типу симптома “коготь птицы”,
онихолизиса, онихомадеза, трахионихии,
койлонихии, псориатической паронихии,
изменения окраски и симптом “масляного
пятна” Кейнинга–Гасенфлюга
(желтовато-бурое пятно под ногтем),
подногтевые петехии (симптом Левенталя),
дефект эпонихия (признак Попова) и др.
Псориаз
слизистых оболочек –
разновидность вульгарного или пустулезного
псориаза, при котором у 1–2% больных
поражается слизистая оболочка полости
рта (щеки, губы, язык). При вульгарном
псориазе на них выявляются возвышающиеся
плоские папулы серовато-белой окраски,
с четкими границами и розовым периферическим
венчиком. При пустулезном псориазе
часто наблюдается географический
глоссит и более обширное поражение
слизистых оболочек полости рта.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
