Энцефалит при опоясывающем лишае
ОПОЯСЫВАЮЩИЙ ЛИШАЙ (Herpes zoster) — герпетическое поражение кожи, которое характеризуется групповым расположением мелких пузырьков на эритематозном или отечном основании.
Этиология
Возбудитель — нейротропный вирус, идентичный возбудителю ветряной оспы. Способствуют заболеванию переохлаждение, интоксикации, тяжелые болезни крови (лейкозы, мимогранулематоз), туберкулез, диабет.
Клиника
Инкубационный период 7—14 дней. Продромальные явления: общая слабость, лихорадка, головная боль, боли по ходу нервных стволов. Везикулезные высыпания располагаются асимметрично по ходу ветвей пораженного нерва на фоне отека и покраснения кожи. Содержимое пузырьков серозное, затем —- серозно-гнойное или геморрагическое. Через несколько дней островоспалительные явления стихают, пузырьки ссыхаются в буровато-желтые корочки. В дальнейшем остаются пятна, атрофия кожи или рубчики. Субъективный признак — боль различной интенсивности. Заболевание оставляет стойкий иммунитет.
Лечение
Назначаются обезболивающие средства (анальгин, амидопирин, новокаиновая блокада); антибактериальные препараты (тетрациклин, эритромицин), инъекции гамма-глобулина. Наружно — 1—2%-ные спиртовые растворы анилиновых красок, дезинфицирующие мази: оксолиновая, флореналевая или теброфеновая. Показано УФ-облучение в эритемных дозах.
ОПОЯСЫВАЮЩИЙ ЛИШАЙ БЕЗ ОСЛОЖНЕНИЙ — см. Опоясывающий лишай.
После исчезновения пузырьков, боль по ходу пораженного нерва купируется, и неврологические симптомы держатся, а затем проходят без неврологических и других осложнений.
ОПОЯСЫВАЮЩИЙ ЛИШАЙ С ГЛАЗНЫМИ ОСЛОЖНЕНИЯМИ — лишай, вызывающийся вирусом осповидного герпеса.
Патогенез
Вирус герпеса после попадания в организм длительное время остается латентным. Одним из резервуаров латентного вируса является эпителий конъюнктивы. Активизация возбудителя происходит из-за снижения сопротивляемости организма (лихорадочные состояния, микротравмы роговицы, переохлаждения), приводит к возникновению герпетических кератитов.
Клиника
Герпетические кератиты протекают по-разному, но они имеют общие признаки:
1) частая связь с предшествующим общим лихорадочным заболеванием;
2) снижение чувствительности роговицы;
3) слабая тенденция к новообразованию сосудов;
4) замедленная регенерация;
5) склонность к рецидивам;
6) отсутствие конъюнктивита;
7) частое развитие стромальных кератитов и увеакератитов;
8) редкость эпителиальных точечных кератитов;
9) поражение обычно одного глаза. Герпетические кератиты принято делить на поверхностные и глубокие формы.
Поверхностные формы кератита: эпителиальный, точечный и древовидный кератиты. Самой частой формой является древовидный кератит, при котором наблюдаются светобоязнь, слезотечение, перикорнеальная инъекция. При исследовании выявляется группа мелких пузырьков, которые образуют причудливые формы в виде веток дерева. Слущивание эпителия приводит к образованию дефекта, окруженного мутным приподнятым эпителием.
Глубокие формы кератита: метагерпетический (распространяется на глубокие слои роговицы, что приводит к образованию язвы с ланцетообразными очертаниями); дисковидный (выявляется четко очерченный очаг серовато-белого цвета с интенсивно белым пятном в центре, роговица утолщена вдвое и больше); глубокий диффузный кератит (диффузное помутнение роговицы с отеком эпителия и стролия, образование в строме воспалительных некробиотнческих фокусов).
Диагностика
Применяют изучение соскобов с конъюнктивы и роговицы, метод иммунофлюоресценции антител, РПГА, определение противогерпетических антител в слезной жидкости, сыворотке крови.
Лечение
1. Вирусоцидная и вирусостатическая терапия (антиметаболиты и ферменты).
2. Иммунотерапия (интерферон).
3. Патогенетическая терапия (кератопластика, противоотечные средства, витамины, новокаин).
4. Симптоматическая терапия (предотвращение вторичной инфекции).
5. Хирургическое лечение (скарификация пораженного эпителия с обработкой йодом).
ОПОЯСЫВАЮЩИЙ ЛИШАЙ С МЕНИНГИТОМ — инфекция, которая при попадании в мозговые оболочки развивается в менингит.
Этиология
Воспаление мозговых оболочек происходит при гематогенном или лимфогенном распространении вируса герпеса.
Клиника
У больного в разгар герпетических высыпаний происходит резкое ухудшение состояния, озноб, повышение температуры тела до 38—40°, многократная рвота, которая не связана с приемом пищи и не приносит облегчения. Больные жалуются на сильную головную боль, плохо переносят внешние раздражители. Характерно вынужденное положение больного: на боку, запрокинув голову, подтянув ноги. Мышцы шеи, спины, живота резко напряжены. Кожа бледная, губы синюшные, дыхание учащено.
Диагностика
Исследование цереброспинальной (спинномозговой) жидкости.
Лечение
С целью снижения внутричерепного давления применяют спинно-мозговую пункцию, которую следует повторить для введения лекарств в межоболочечные пространства. Применяют антибиотики (тетрациклин и эритромицин), а также осуществляют симптоматическое лечение (анальгетики, противорвотные средства). Кроме этого, показана дезинтоксикационная терапия коллоидными растворами.
ОПОЯСЫВАЮЩИЙ ЛИШАЙ С ЭНЦЕФАЛИТОМ — лишай, который вызывается вирусом Herpes zoster при попадании его в головной мозг.
Этиология
Воспаление головного мозга происходит при гематогенном или лимфогенном проникновении вируса герпеса в головной мозг.
Клиника
Энцефалит сопровождается повышением температуры, общим недомоганием, слабостью, вялостью, сонливостью, головной болью, иногда рвотой. В тяжелых случаях могут наблюдаться нарушение и полное выключение сознания, возбуждение, бред, галлюцинации, судорожные припадки. В зависимости от тяжести энцефалита наступает либо полное выздоровление, либо остаются слабость в конечностях, нарушение координации, непроизвольные движения, параличи, судорожные припадки. Длительное время больные быстро утомляются, не могут выполнить привычную умственную и физическую работу, жалуются на снижение памяти, головные боли, плохой сон.
Лечение
Соответствует лечению при опоясывающем лишае и соответствующей форме энцефалита.
Источник
Лечение герпетического энцефалита. Лечение опоясывающего лишая.
– Антивирусная терапия. Препаратом выбора для лечения ВПГ-1—энцефалита считается ацикловир. Он назначается в дозе 10 мг/кг каждые 8 ч (30 мг/кг/сут.) внутривенно капельно. Каждое вливание должно длиться не менее 1 ч. Продолжительность курса лечения — 10—14 дней. Ацикловир обладает свойством кристаллизироваться в эпителиальных клетках почек, вызывая почечную недостаточность.
Поэтому рекомендуется вливать препарат очень медленно — в течение 1 ч и более, а также уделять внимание достаточному поступлению жидкости в организм больного, особенно внутривенно.
– Противосудорожная терапия. Примерно у двух третей больных ВПГ—1-энцефалитом отмечаются припадки — фокальные или фокальные с вторичной генерализацией. Таким пациентам показано противосудорожное лечение. Рекомендованы следующие препараты:
Лоразепам в дозе 0,1 мг/кг взрослым и 0,05 мг/кг детям или диазепам в дозе 5—10 мг взрослым и 0,2-0,3 мг/кг детям.

Фенитоин назначается в дозе 18-20 мг/кг внутривенно капельно со скоростью введения не более 50 мг/минуту. Необходимая суточная поддерживающая доза препарата определяется исходя из концентрации фенитоина в сыворотке.
– Лечение повышенного внутричерепного давления (ВЧД). Повышение ВЧД — это частое осложнение ВПГ-1—энцефалита, которое значительно ухудшает прогноз. При появление признаков повышения ВЧД немедленно назначается усиленная терапия (см. разд. LA.3 — лечение бактериального менингита).
Прогноз. Смертность больных ВПГ—I—энцефалитом при отсутствии лечения составляет не менее 70% случаев, и только 2,5% пациентов данной группы выздоравливают с полным восстановлением функций. Летальный исход у больных, получивших лечение ацикловиром наблюдается не менее чем в 19% случаев, а полное восстановление отмечается у 38% пациентов. С. Консультации специалистов.
Прогноз у больных с нарушением сознания или в коматозном состоянии неблагоприятный. Так как клинический диагноз ВПГ—1-энцефалита обычно требует правильной интерпретации клинических симптомов, проведения ЭЭГ, нейровизуализационных методов обследования и исследования ЦСЖ, необходимо совместное ведение больного неврологом, нейрохирургом й инфекционистом.
Лечение опоясывающего лишая.
Терапевтическая тактика. Назначается ацикловир внутрь в дозе 800 мг 5 раз в сутки. Он способствует скорейшему заживлению везикул на коже и уменьшает тяжесть острого неврита, но не влияет на частоту развития и выраженность такого осложнения, как постгерпетическая невралгия. Лечение ацикловиром наиболее эффективно, если назначается в первые 48 ч от начала заболевания.
Побочные эффекты. К редким побочным эффектам ацикловира относится развитие почечной недостаточности у некоторых больных при внутривенном введении препарата. Данное осложнение обычно обратимо. При пероральном приеме ацикловира больные нередко жалуются на головокружение, тошноту и головные боли.
– Также рекомендуем “Болезнь Лайма – клещевой боррелиоз. Диагностика болезни Лайма.”
Оглавление темы “Лечение деменции. Лечение инфекций нервной системы.”:
1. Метаболические нарушения сопровождающиеся деменцией. Деменция при нарушениях метаболизма.
2. Деменция при эндокринной патологии. Деменция при системных органных заболеваниях.
3. Лекарственная деменция. Деменция необратимого характера.
4. Лечение болезни Альцгеймера. Симптоматическая терапия болезни Альцгеймера.
5. Побочные эффекты такрина. Показания к отмене такрина при болезни Альцгеймера.
6. Лечение других видов необратимой деменции. Лечение сосудистой деменции.
7. Бактериальный менингит. Лечение бактериального менингита.
8. Лечение припадков при бактериальном менингите. Герпетический энцефалит.
9. Лечение герпетического энцефалита. Лечение опоясывающего лишая.
10. Болезнь Лайма – клещевой боррелиоз. Диагностика болезни Лайма.
Источник
Вирус Varicella Zoster (VZV), или герпесвирус человека 3-го типа, является возбудителем ветряной оспы — чрезвычайно высококонтагиозной инфекцией, частой для пациентов детского возраста, — и опоясывающего герпеса.
После первой «встречи» с вирусом и выздоровления от ветрянки вирус может переходить в латентное состояние, скрываясь в нервных клетках задних рогов спинного мозга, черепных нервах или ганглиях автономной нервной системы. Спустя десятилетия после первичного контакта может происходить его активация, сопровождающаяся аксональным транспортом вирусных частиц и их последующим выходом за пределы нервных клеток.
Поражения ЦНС могут встречаться как при первичной инфекции, так и при ее реактивации. Наиболее частыми осложнениями со стороны нервной системы являются церебеллит и энцефалит. Реже встречаются менингит, синдром Рамсея-Ханта (герпетический ганглионит коленчатого узла), миелит, поперечный миелит и васкулопатии. Долгое время считалось, что в основе VZV-церебеллита лежит аутоиммунный процесс, однако в последнее время появляются данные о прямом нейротропном повреждающем действии вируса.
Неврологические осложнения редко сопутствуют ветряной оспе у здоровых детей и являются прерогативной больных пожилого возраста и иммунокомпрометированных (однако стоит учитывать более высокую заболеваемость в детском возрасте). Симптомы поражения ЦНС обычно сопутствуют кожным высыпаниям, однако могут также предшествовать последним или проявляться в отсутствие сыпи (некоторые авторы считают обязательным обследование на маркеры VZV-инфекции всех пациентов с энцефалитом или менингоэнцефалитом и иммуносупрессией вне зависимости от наличия кожных высыпаний).
В тех случаях, когда поражения ЦНС осложняют течение ветрянки у ребенка, раннее (особенно до появления высыпаний) развитие энцефалита считается предиктором крайне неблагоприятного прогноза.
В последние годы некоторые исследования назвали VZV второй наиболее частой причиной энцефалита после ВПГ в странах Запада. Частота встречаемости осложнений по данным разных исследований ранжировалась в рамках 0,5–1,5 на 1000 случаев заболевания.
Ветряную оспу (особенно у детей) чаще осложняют церебеллиты, проявляющиеся атактическими симптомами, тошнотой и рвотой; для них характерно острое появление симптоматики в течение (в среднем) около 1 недели после первых высыпаний. Энцефалиты встречаются реже и носят ограниченный характер.
Инфекционное поражение, связанное с опоясывающим лишаем, чаще протекает в форме энцефалита, поражения периферических нервов, миелитов и поражения глаз (острый некроз сетчатки).
Наиболее частыми клиническими проявлениями энцефалита являются: симптомы угнетения сознания разной степени, очаговая неврологическая симптоматика; судорожные приступы не столь часты.
У иммунокомпрометированных (чаще при СПИДе) пациентов энцефалиты осложняют течение опоясывающего лишая и часто носят диффузный характер.
В последние годы силы исследователей сосредоточены на изучении васкулопатии, обусловленной VZV — некротическом гранулематозном артериите сосудов головного мозга.
Васкулопатия и энцефалит при VZV-инфекции ЦНС идут «рука об руку»; фактически, изолированное воспаление паренхимы мозга встречается крайне редко.
У подлежавших лечению пациентов (в исследованиях, затрагивающих в основном взрослых больных) смертность достигала 9–20%
Диагноз VZV-поражения ЦНС подтверждают результатами ПЦР ликвора, однако последняя может быть менее специфична в сравнении с ВПГ-энцефалитом.
При лечении наиболее эффективным является внутривенное применение ацикловира в максимальных дозировках, также применяется специфический иммуноглобулин против VZV (зостевир).
Лучевые проявления VZV-энцефалита крайне схожи с таковыми при ВПГ-энцефалите. Стоит напомнить, что установление этиологии заболевания по данным визуализации невозможно. Более характерными признаками VZV-инфекции можно назвать:
- локальный характер поражения
- васкулопатию (и как следствие, зоны ишемии паренхимы мозга)
КТ
- пораженные участки проявляются слабо выраженным понижением плотности паренхимы мозга;
- о характерной локализации говорить сложно, чаще всего поражаются лобные и височные доли;
- базальные ядра могут быть вовлечены в процесс.
- КТ-ангиография выявляет области сужения просвета сосудов, вплоть до появления симптома «нити бисера»
МРТ
- высокий в Т2ВИ и FLAIR сигнал от пораженных областей.
- МР-ангиографические проявления аналогичны КТ-ангиографии.
- участки геморрагии, проявляющиеся «выпадением» сигнала на SWI и повышением на Т1ВИ, довольно редки
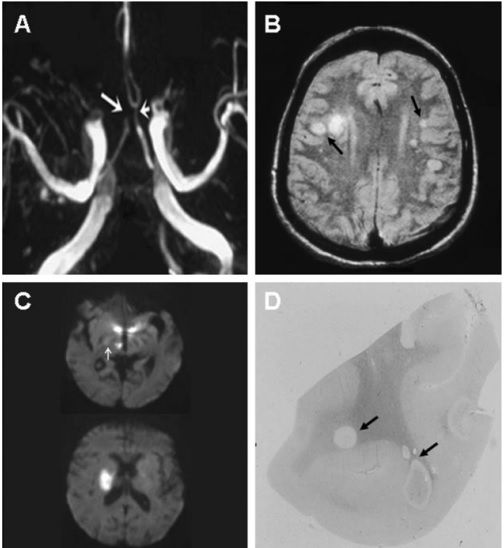
Рисунок 1
(А) времяпролетная МР-ангиограмма демонстрирует расширение левой (короткая стрелка) и окклюзию просвета правой (длинная стрелка) передних мозговых артерий
(В) МР-скан головного мозга определяет множественные гиперинтенсивные области в обеих гемисферах, в основном локализованные в белом и на границе серого и белого вещества (стрелки). (С) При использовании последовательности DWI определяются участи ограничения диффузии (что отвечает ишемии) в таламусе, гипотоламусах и задней части внутренней капсулы справа (стрелка). Неделю спустя у пациента развилась картина гемиплегии. (D) Макроскопические изменения у пациента, умершего в результате хронической васкулопатии. Овоидной формы множественные участки ишемии и демиелинизации.
DWI/ADC (ИКД)
- умеренное ограничение диффузии в областях цитотоксического отека и
- зоны ишемии проявляются выраженным ограничением диффузии.
Нет специфического паттерна накопления контрастного агента как при КТ, так и при МРТ — исследовании.
Лучевые признаки церебеллита
- диффузное увеличение мозжечка, которое может приводить к окклюзионной гидроцефалии
- локальные или диффузные области повышения сигнала на Т2ВИ и FLAIR
- ограничение диффузии как проявление цитотоксического отека
Рисунок 2. Мальчик 6 лет с VZV-васкулопатией/энцефалитом.
Корональная Т2ВИ-томограмма показывает гиперинтенсивные области инфарктов в области полосатого ядра слева.
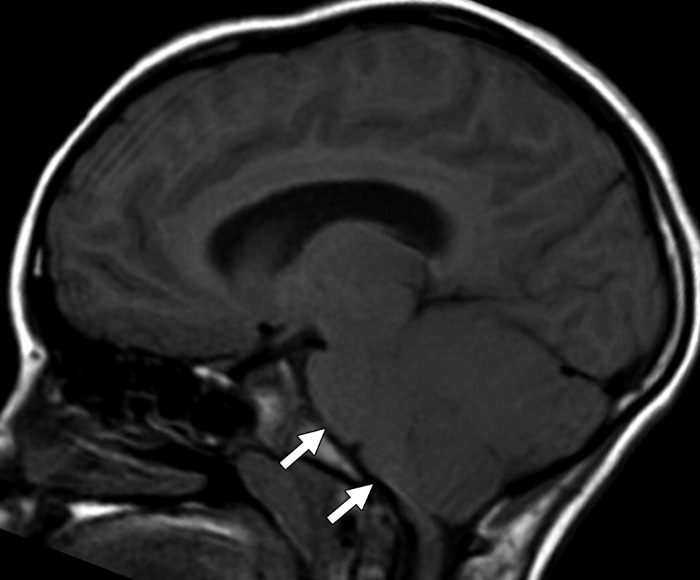
Рисунок 3. Мальчик 9 лет с церебеллитом, осложнившим теение ветряной оспы.
На сагиттальной FLAIR томограмме мозжечок выглядит диффузно увеличенным, оттесняя кпереди структуры ствола.
Источники
- Nagel M. A. et al. The varicella zoster virus vasculopathies: clinical, CSF, imaging, and virologic features //Neurology. — 2008. — Т. 70. — №. 11. — С. 853-860.
- Nagel M. A. et al. Varicella zoster virus vasculopathy Analysis of virus-infected arteries //Neurology. — 2011. — С. WNL. 0b013e3182267bfa.
- Gilden D. et al. Varicella zoster virus vasculopathies: diverse clinical manifestations, laboratory features, pathogenesis, and treatment //The Lancet Neurology. — 2009. — Т. 8. — №. 8. — С. 731-740.
- Darling C. F. et al. MR and CT imaging patterns in post-varicella encephalitis //Pediatric radiology. — 1995. — Т. 25. — №. 4. — С. 241-244.
- Soares B. P., Provenzale J. M. Imaging of herpesvirus infections of the CNS //American Journal of Roentgenology. — 2016. — Т. 206. — №. 1. — С. 39-48.
- Скрипченко Н. В. и др. Современные особенности ветряночных энцефалитов у детей //Журнал инфектологии. — 2014. — Т. 1. — №. 4. — С. 36-43.
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.
Источник
Над статьей доктора
Александрова Павла Андреевича
работали
литературный редактор
Маргарита Тихонова,
научный редактор
Сергей Федосов
Дата публикации 8 июля 2019Обновлено 22 сентября 2020
Определение болезни. Причины заболевания
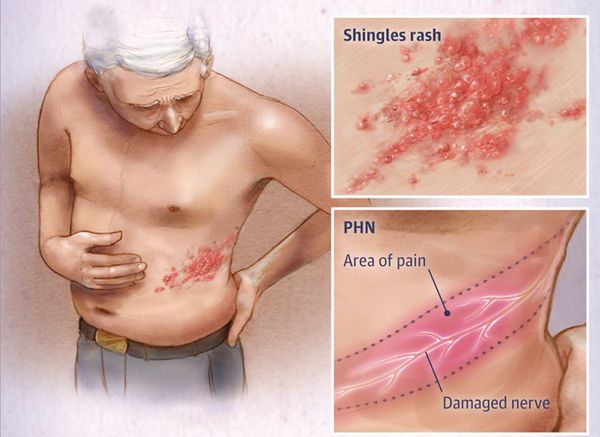
Опоясывающий герпес (опоясывающий лишай) — это инфекционное заболевание, которое возникает у людей, переболевших ветряной оспой. Его вызывает вирус Varicella zoster (вирус ветряной оспы), который активизируется из латентного состояния и поражает задние корешки спинного мозга, межпозвоночные нервные узлы (ганглии) и кожу.
Клинически характеризуется умеренно выраженным синдромом общей инфекционной интоксикации, везикулёзной сыпью по ходу чувствительных нервов, вовлечённых в процесс, и выраженными болями.
Этиология
Семейство — Herpesviridae (от греч. herpes — ползучий)
Подсемейство — Аlрhаhеrреsvirinае
Род — Varicellavirus
Вид — вирус герпеса 3 типа — Varicella zoster (VZV, HHV-3).
Varicella zoster — ДНК-содержащий клеточно-ассоциированный вирус овальной формы. В диаметре он достигает 120-179 нм. Покрыт липидной оболочкой с гликопротеиновыми шипиками. Имеет антигены как снаружи, так и внутри (сердцевинные антигены). Их количество и качество непостоянно. Других вариантов патогена не найдено.
После того, как человек перенёс ветряную оспу, вирус ретроградным обратным путём перемещается по отросткам нервных клеток (аксонам) к ганглиям. Там он пожизненно сохраняется в латентном состоянии. Антигены вируса на поверхности инфицированных нейронов отсутствуют. Это не позволяет иммунной системе распознать данные клетки.
Для животных непатогенен. Очень неустойчив во внешней среде, изменяется при нагревании. Солнечная радиация, свежий воздух при проветривании, стандартные дезинфицирующие средства и жирорастворители убивают вирус почти мгновенно[1][2][5][7][9][10].
Эпидемиология
Заболеванию подвержены люди, которые перенесли ветряную оспу (как правило, давно) при снижении иммунореактивности организма. К ним относятся пожилые, беременные, ВИЧ-инфицированные, люди после стресса или трансплантации органов — получающие иммуносупрессивную терапию (подавление нежелательных реакций иммунной системы) и другие иммунодепрессированные контингенты.
Так как заболевание развивается из-за реактивации вируса, уже находящегося в организме, опоясывающий герпес называют эндогенной болезнью.
Заболевание не носит массовый характер. У него нет чёткой сезонности. Чуть чаще болеют женщины и представители белой расы.
Люди с опоясывающим герпесом являются источником распространения вируса и могут быть опасны в плане заражения ветряной оспой у ранее не болевших людей, особенно детей.
В среднем заболеваемость находится на уровне 10-12 случаев на 1000 человек старше 60 лет. В последнее десятилетие наблюдается рост заболеваемости в более младших возрастных группах.
У ВИЧ-инфицированных опоясывающий герпес — достаточно частое проявление при снижении уровня СД4 (белых кровяных телец) ниже 0,5 на 109/л. При отсутствии прогрессирующей иммуносупрессии повторные рецидивы наблюдаются редко (не более 5 % случаев)[1][3][5][7][10].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы опоясывающего герпеса
Инкубационный период в привычном понимании отсутствует, так как опоясывающий герпес — это не первичная инфекция. Может пройти вся жизнь, а манифестация так и наступит, хотя вирус в организме присутствует.
Предугадать развитие болезни сложно. Её начало и проявления широко различаются и зависят от степени тяжести. Заболеванию может предшествовать стресс, травма или ОРЗ.
Выделяют симптоматику отдельных форм опоясывающего лишая.
Ганглиокожная форма
Эта форма начинается с продромы — лёгкое недомогание, нарушения чувствительности, умеренные болевые ощущения в местах будущих высыпаний. Этот период длится до семи дней. Затем боли становятся выраженными, появляется лихорадка, умеренно выраженный синдром общей инфекционной интоксикации. Иногда боли усиливаются даже при дуновении ветра (т.н. аллодинические боли — от неболевых раздражителей).
Через 3-10 дней в этих местах на фоне покраснения появляется везикулёзная сыпь. При этом интенсивность боли обычно снижается. Сыпь возникает с одной стороны, ограниченная областью иннервации одного сенсорного ганглия. Везикулы имеют тенденцию к группировке.
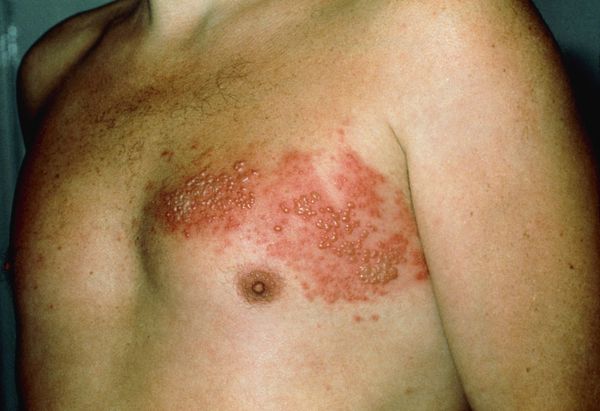
В дальнейшем содержимое везикул мутнеет, иногда вскрывается. Через 4-5 дней от появления сыпи появляются корочки. Они исчезают на 2-4 неделе болезни.
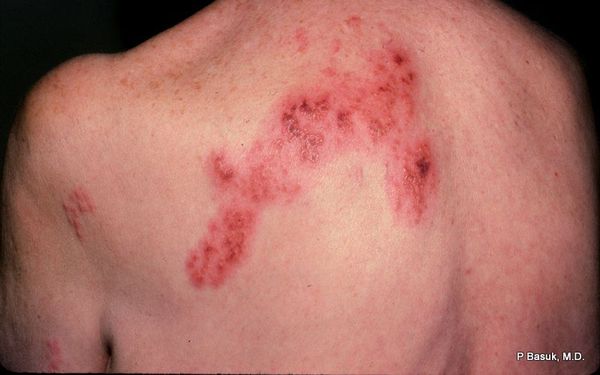
Разрешаются высыпания бесследно, но только при отсутствии расчёсов и глубоких воспалительных повреждений. А вот болевые феномены могут сохраняться длительно, иногда до года. Это требует своевременной противовирусной терапии и купирования боли.
В целом боли при опоясывающем герпесе достаточно выраженные, усиливаются при движении, прикосновении (даже незначительном). Их можно расценить как острые (с продромы и до одного месяца), подострые (1-4 месяца) и хронические (более 4 месяцев – постгерпетическая невралгия – типичная нейропатическая боль). Характер болей может быть различным – постоянным и спонтанным, чаще жгучим, давящим. Иногда боли сравнивают с ударом тока. Они могут причинять значительные физические страдания больным, нарушать сон, изматывать пациента.
Локализация болей и сыпи соответствует проекции поражённых нервов.
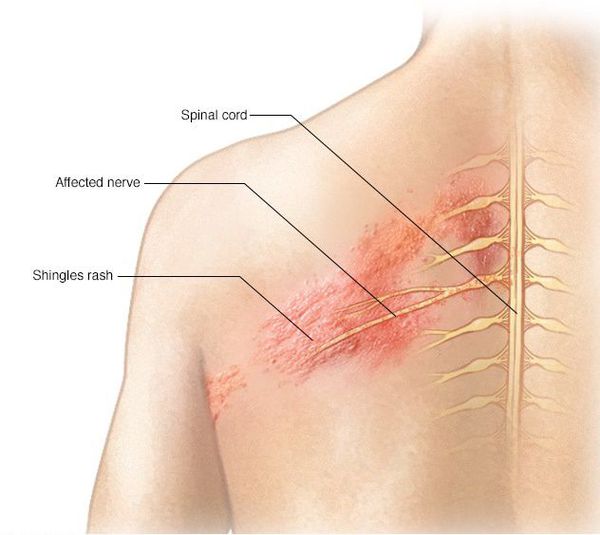
Глазная форма
Высыпания появляются на лице, носе и глазах. Это связано с поражением тройничного нерва и гассерова узла. Сыпь распространяется от уровня глаза до теменной области, резко прерывается по срединной линии лба. Иногда процесс затрагивает глаз.
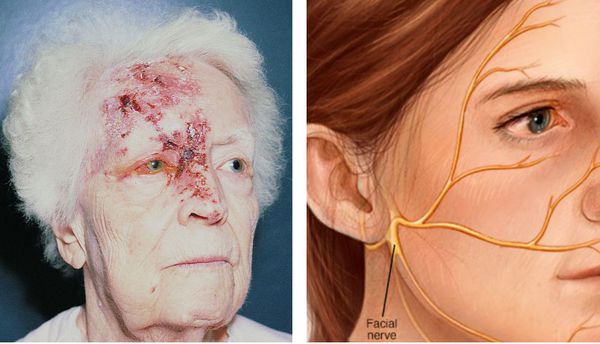
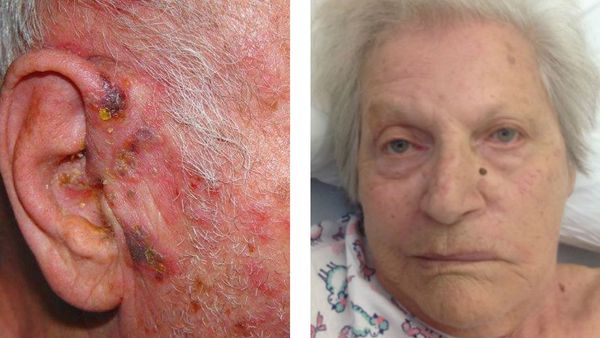
Ушная форма
Поражается коленчатый узел. При этом захватывается ушная раковина, наружный слуховой проход. Может возникнуть паралич лицевого нерва и лицевой мускулатуры — т.н. синдром Ханта. Теряется вкусовая чувствительность.
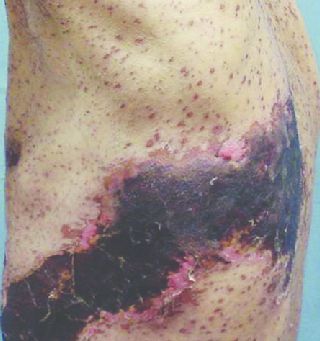
Гангренозная (некротическая) форма
Возникает глубокое поражение кожи. Формируются грубые рубцы, иногда с геморрагическим пропитыванием содержимого — геморрагическая форма. Чаще всего развивается у пожилых людей с отягощённым соматическим анамнезом — сахарным диабетом, язвенной болезнью и т. д.
Менингоэнцефалитическая форма
Чаще наблюдается при расположении сыпи на голове. Повышается температура, возникают головные боли, тошнота и рвота, не приносящая облегчения, менингеальный синдром, нарушения сознания, кома. Летальность при этом состоянии — свыше 60 %.
Диссеминированная форма
Возникает при СПИДе. Высыпания распространяются по всему кожному покрову. Часто при этом поражаются внутренние органы — лёгкие, мозг, печень, почки. Прогноз неблагоприятный.
Ганглионевралгическая форма
Характерные высыпания отсутствуют, но есть явный болевой синдром. Диагностика крайне затруднительна. Из-за очень позднего диагноза лечение сводиться лишь к купированию боли. Применение противовирусных препаратов в отсроченный период явно не влияет на процесс.
Опоясывающий герпес при беременности
У беременных опоясывающий герпес (при отсутствии ВИЧ) обычно не имеет каких-либо отличий. Он не влияет на течение беременности и не вызывает поражения плода/ребёнка[2][3][6][8][10].
Патогенез опоясывающего герпеса
Даже спустя много лет после перенесённой ветряной оспы вирус сохраняется в межпозвоночных нервных узлах и задних корешках спинного мозга. Под воздействием провоцирующего фактора (ВИЧ, стресса, приёма иммунодепрессантов, онкологии, радиации, пересадки органов и других) он активизируется и выходит из нервных клеток. Продвигаясь по аксонам чувствительных нервных стволов (чаще межрёберных, тройничного нерва) до кожного покрова, вызывает характерное поражение кожи — болезненную везикулёзную сыпь.
Такой процесс происходит у людей с наличием специфических антител класса G в низких концентрациях и сниженным уровнем клеточного иммунитета.
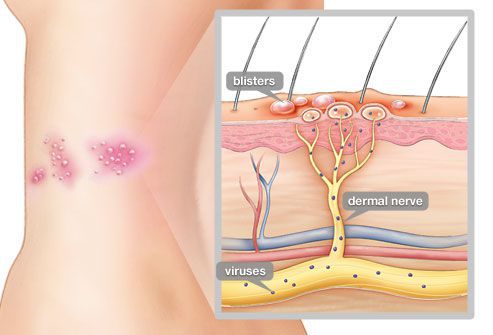
Патоморфологические изменения кожи напоминают изменения при простом герпесе:
- возникает внутриклеточный и межклеточный отёк эпидермиса;
- в верхних отделах росткового слоя образуются пузырьки;
- происходит баллонирующая дегенерация и дистрофия цитоплазмы — клетки шиповатого слоя округляются, увеличиваются и отделяются друг от друга и разрушаются;
- появляются гигантские клетки, которые содержат несколько ядер, в том числе с эозинофильными включениями.
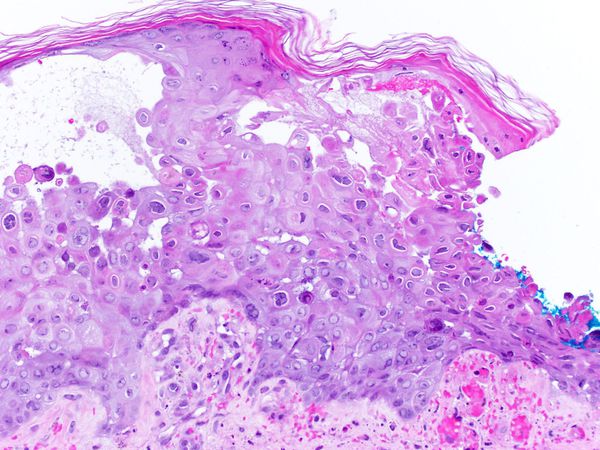
В патогенезе болезни ведущими являются не эпителиотропные свойства вируса, а нейротропные. Из-за часто повторяющихся болевых стимулов, частичного повреждения миелиновой оболочки, покрывающей аксоны и нейроны, и участков чувствительных нервов вирус повышает чувствительность ноцицепторов центральной нервной системы[1][2][5][7][10].
Классификация и стадии развития опоясывающего герпеса
МКБ-10 (Международная классификация болезней) выделяет семь вариантов опоясывающего герпеса (B02):
- B02.0 — опоясывающий лишай с энцефалитом;
- B02.1 — опоясывающий лишай с менингитом;
- B02.2 — опоясывающий лишай с другими осложнениями со стороны нервной системы: постгерпетический ганглионит узла коленца лицевого нерва, полиневропатия, невралгия тройничного нерва;
- B02.3 — опоясывающий лишай с глазными осложнениями: блефарит, конъюнктивит, иридоциклит, ирит, кератит, кератоконъюнктивит, склерит;
- B02.7 — диссеминированный опоясывающий лишай;
- B02.8 — опоясывающий лишай с другими осложнениями;
- В02.9 — опоясывающий лишай без осложнений.
По клинической картине выделяют две основные формы заболевания:
- Типичная (без осложнений и с осложнениями):
- эритематозная — покраснения;
- везикулёзная — покраснение с образованием везикул (пузырьков);
- пустулёзная — покраснение, везикулы, нагноение пузырьков;
- буллёзная — тяжело протекающая форма с появлением на коже пузырей, наполненных экссудатом, впоследствии нередко нагнаивающихся.
- Атипичная (без осложнений, с осложнениями):
- абортивная — наблюдается лишь гиперемия, иногда возникают папулы, но без везикул, т. е. без пузырьков;
- геморрагическая — содержимое везикул пропитывается кровью;
- гангренозная — с некрозом тканей;
- генерализованная — обширные высыпания, поражающие несколько участков кожи;
- диссеминированная (в т. ч. у ВИЧ-инфицированных) — обширные высыпания с поражениями внутренних органов; крайне неблагоприятный прогноз;
- опоясывающий герпес с поражением органа зрения (офтальмогерпес с развитием кератита, эписклерита, иридоциклита) и неврита зрительного нерва;
- опоясывающий герпес с поражением слизистой полости рта, глотки, гортани, ушной раковины и слухового прохода.
По степени тяжести заболевание может быть:
- лёгким;
- среднетяжёлым;
- тяжёлым (с осложнениями) [1][2][10]
Осложнения опоясывающего герпеса
- Поперечный миелит — острое воспаление серого и белого вещества одного или нескольких прилегающих сегментов спинного мозга. Возникают головные, шейные и спинные боли. Затем добавляется чувство слабости, опоясывающей скованности груди и живота — двигательные параличи, задержка мочи и кала. Для диагностики проводится МРТ и анализы ликвора.
- Менингоэнцефалит — резкое повышение температуры, сильная головная боль, тошнота, рвота, менингеальный симптомы, нарушение сознания. Диагностируется с помощью МРТ и анализов ликвора. Прогноз неблагоприятный.
- Офтальмогерпес — покраснение, нарушение зрения, боль в глазу. В итоге приводит к глаукоме и слепоте.
- Отит — боли в ухе, повышение температуры тела, выделения из уха, нарушения слуха. Может привести к глухоте.
- Ганглионеврит — воспаление нервного ганглия с относящимися к нему нервными стволами. Сопровождается выраженными стреляющими, жгучими болезненными ощущениями, которые возникают из-за малейших воздействий на поражённый очаг. Возникает в основном у пожилых больных при отсутствии своевременного лечения.
- Бактериальная суперинфекция — нагноение участков высыпаний.
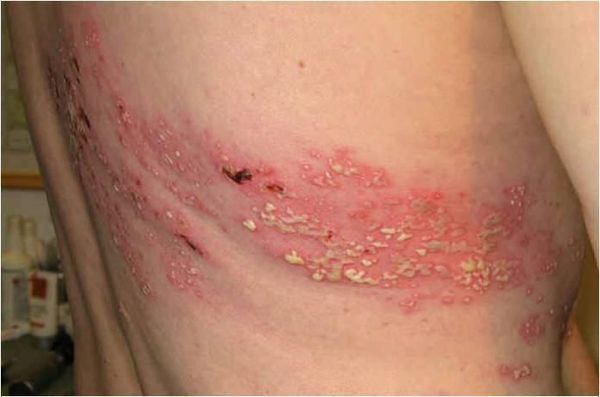
- Диссеминация у больных СПИДом — распространение вируса. Приводит к бронхиту, эзофагиту, гастриту, колиту, циститу, миозиту, перикардиту, плевриту, перитониту, пневмонии, гепатиту, миокардиту и артриту[1][4][9][10].
Диагностика опоясывающего герпеса
Лабораторная диагностика:
- Клинический анализ крови: нормоцитоз (нормальные размеры эритроцитов) или лейкопения (сниженное количество лимфоцитов). При присоединении вторичной флоры возможен нейтрофильный лейкоцитоз — чрезмерно повышенный уровень нейтрофилов. СОЭ в норме или повышена.
- Биохимический анализ крови: как правило, без существенных отклонений, зависит от распространённости процесса и наличия сопутствующих заболеваний.
- ИФА-диагностика крови: выявление повышенного титра IgG антител как маркера инфицирования вирусом, нарастание титра в 4 раза, иногда появление IgM к вирусу ветряной оспы.
- ПЦР биологического материала (отделяемого высыпаний, ликвора, крови): выявление ДНК вируса.
- Экспресс-методы — изучение под микроскопом мазков-отпечатков из высыпаний: обнаруживаются гигантские многоядерные клетки — симпласты — с внутриядерными включениями и специфические антигены с моноклональными антителами. Проводится в основном в научных целях.
- Общий анализ мочи неинформативен[1][2][5][7][9][10].
Дифференциальная диагностика:
- везикулёзный осповидный риккетсиоз — пребывание на очаговой территории, факт укусу клеща, первичный аффект, панваскулит (воспаление стенок сосуда), генерализованная лимфаденопатия;
- инфекция простого герпеса — одиночные пузырьки, чаще в области губ и половых органов, отсутствие явных болей;
- ветряная оспа — контакт с больным ветряной оспой или опоясывающим герпесом, отсутствие ветряной оспы в прошлом, единичные несливающиеся везикулы по всему телу, отсутствие болей в местах высыпаний;
- энтеровирусная инфекция — теплое время года, преимущественное поражение кистей и стоп, в основном папулёзные элементы сыпи, часто в совокупности с синдромом поражение ЖКТ;
- укусы блох и клопов — яркая зудящая сыпь — папулы, гиперемия в местах укусов — первичные аффекты, наличие элементов в основном на открытых участках кожи;
- болевая форма терапевтических заболеваний до характерных высыпаний — стенокардия, инфаркт, печёночная и почечная колики — заключение делается на основании характерных изменений биохимии, УЗИ и ЭКГ;
- рожистое воспаление — отсутствие везикул, характерный вид пламени[1][3][4][10].
Лечение опоясывающего герпеса
Пациентов с тяжёлыми формами опоясывающего герпеса необходимо госпитализировать в инфекционный стационар. Остальные больные при отсутствии серьёзных сопутствующих состояний могут лечиться на дому.
В первую очередь показан приём препаратов прямого противогерпетического действия (на основе ацикловира) в высоких дозировках. Он снижает выраженность и длительность инфекционного и постинфекционного (болевой синдром) процесса.
Начать такое нужно как можно раньше — не позднее семи дней от начала болезни и трёх дней от появления сыпи.
При применении препаратов в более поздние сроки их эффективность резко снижается, так как вирус уже достиг пика своего развития и вызвал каскад иммунонейропатологических реакций.
Использование местных средств против герпеса — мазей и кремов — оказывает слабый терапевтический эффект.
Для подсушивающего, местного антисептического действия используют любой местный антисептик подобного рода — цинковые болтушки, растворы бриллиантового ?
