Экземы на руках из за перчаток
Экзема на руках является серьезным воспалительным заболеванием дермы хронического типа. Нередко данное заболевание затрагивает и средние слои кожи. Как правило, проявления экземы выражены в виде довольно мелкой сыпи. При этом на всех пораженных участках кожи можно заметить трещинки и пузырьки. Пузырьки через определенное время лопаются, что влечет за собой образование обширной раневой поверхности. Такая поверхность может легко инфицироваться, взамен серозной жидкости появится гнойный секрет.
Различают разные типы экзем: микробную, себорейную, истинную, детскую и профессиональную. На сегодняшний день основная первопричина этого опасного заболевания изучена недостаточно. Однако считается, что сбои в работе нервной системы провоцируют появление экземы в большинстве случаев.
Содержание:
- Причины экземы на руках
- Симптомы экземы на руках
- Ответы на популярные вопросы
- Чем лечить экзему на руках?
- 10 лет мучений – реальная история победы над экземой
Причины экземы на руках
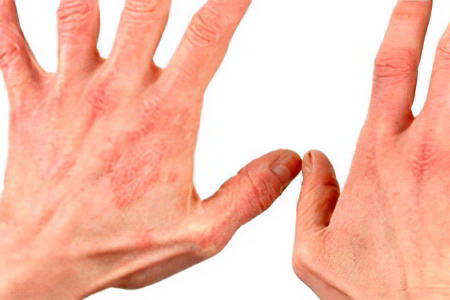
Причины экземы на руках не являются до конца изученными. Однако, специалисты склонны относить эту дерматологическую проблему к полиэтиологическим заболеваниям, то есть к тем, которые возникают в результате воздействия ряда факторов. Это и внешние, и внутренние причины, которые чаще всего сочетаются с имеющейся склонностью кожного покрова к формированию микропузырькового эпидермита. Такая особенность эпидермального слоя кожи может быть, как врожденной, так и приобретенной.
К мощным факторам-провокаторам экземы на руках, относят:
Нехватку необходимых организму микроэлементов;
Нехватку витаминов группы В, в особенности, витамина В6;
Паразитарное поражение организма человека (острицами, аскаридами, лямблиями и пр.);
Недостаточное поступление ненасыщенных жирных кислот с пищей;
Нарушения в функционировании выделительных систем;
Нарушения в функционировании кишечника, его дисбактериоз;
Заболевания желчного пузыря, в частности, холецистит;
Нарушения в функционировании иммунной системы.
Кроме того, ученые выделили несколько разновидностей заболевания, которые способны поражать кожу верхних конечностей.
Каждая из этих форм имеет собственные причины развития экземы на руках и пальцах рук:
Причины идиопатической экземы на руках:
Чрезмерное нервное напряжение.
Стрессовые ситуации, травмирующие психику.
Нарушение деятельности вегетативной нервной системы.
Нарушения в функционировании щитовидной железы (эутиреоз, гипертиреоз, гипотиреоз).
Сахарный диабет.
Нарушения в процессе пищеварения.
Генетическая предрасположенность.
(по теме: атопический дерматит у взрослых и детей)
Причины атопической экземы:
Атопическая экзема является частым спутником людей, которые имеют предрасположенность к аллергии. Реакция может возникать на шерсть домашних животных, на пыльцу растений, на комнатную пыль, на компоненты пищи и на иные раздражители.
Наследственная предрасположенность к атопическим болезням оказывает влияние на появление атопической экземы. Часто у пациентов с экземой на руках и пальцах рук обнаруживается астматический бронхит, бронхиальная астма. Причем эти заболевания прослеживаются в семейном анамнезе.
Причины профессиональной экземы:
Профессиональная экзема появляется в результате воздействия на кожу рук раздражающих ее химических компонентов. Патогенные вещества могут быть представлены в виде газов, дыма, паров, в жидком и твердом состоянии. Чаще всего профессиональной экземе подвергаются работники металлургической промышленности, строительной, фармацевтической отрасли, люди, работающие в полиграфической сфере. Опасность представляют такие вещества, как: формальдегид, никель, хром, свинец, марганец, кобальт, формалин, эпоксидные смолы, никель и пр.
Чем дольше агрессивные вещества оказывают воздействие на кожу рук, тем выше риск развития экземы. Появляясь вначале на руках, профессиональная экзема способна распространиться на иные участки тела.
Причины микробной экземы:
Микробная экзема возникает в результате сенсибилизации кожи рук к вырабатываемым грибками и бактериями антигенам.
Причиной может стать длительная незаживающая гнойная рана, трофическая язва, порез, ссадина, ожог и иная травма.
Причины дисгидротической экземы:
Взаимодействие кожи рук с ПАВ.
Профессиональные факторы, оказывающие негативное влияние на кожу рук.
Нерациональный прием внутрь или местное нанесение лекарственных препаратов.
Неправильное использование косметических и моющих средств.
Заболевания нервной системы.
Травмы кожи рук.
Воздействие холода или солнечных лучей на кожу рук.
Перенесенные инфекционные заболевания.
Гипергидроз ладоней.
Такие разновидности экземы, как себорейная экзема или варикозная экзема для кожи рук не характерны.
Симптомы экземы на руках
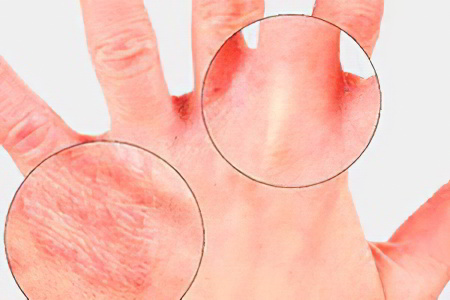
Симптомы экземы на руках будут варьироваться в зависимости от того, какой вид заболевания поразил человека.
Симптомы идиопатической экземы на руках:
Высыпания могут иметь вид эритем, папул, пузырьков. Локализуются на открытых участках тела, в том числе на ногах и на руках, чаще всего они симметричные.
Начало обострения заболевания характеризуется появлением пузырьков, которые впоследствии сливаются, а после разрушения образуют эрозии.
Весь процесс воспаления сопровождается выраженным кожным зудом, который может предшествовать началу болезни.
При хронитизации процесса происходит лихенификация кожи.
Симптомы атопической экземы на руках:
Кожа отекает и краснеет, покрывается мелкими пузырьками.
Пузырьки разрешаются, оставляя после себя участки мокнутия.
По мере прогрессирования заболевания кожа покрывается корками и чешуйками, становится сухой, начинает шелушиться.
Зуд может преследовать больного как во время ремиссии, так и во время обострения экземы. Однако, когда процесс переходит в острую фазу, зуд становится крайне выраженным.
Симптомы профессиональной экземы на руках:
Воспаление проявляется лишь на тех участках кожи, которые контактируют с раздражителем. Именно кисти и пальцы рук подвержены появлению профессиональной экземы в большей степени.
По мере прогрессирования заболевания экзема распространяется на иные участки тела.
Процесс воспаления протекает по типу идиопатической экземы.
Симптомы микробной экземы:
Микробная экзема располагается вокруг уже имеющихся ран, ожогов, свищей с гнойным воспалением.
Поражает экзема вначале лишь ту часть кожи, где имеется гнойничковое заболевание. Происходит отслоение ее рогового слоя, начинается шелушение, либо происходит отделение экссудата.
Впоследствии экссудат засыхает и образует корки.
Экзема не лечится, то она начинает поражать симметрично расположенные кожные участки.
Как правило, зуд не сильно беспокоит больного.
Симптомы дисгидротической экземы:
Появляется сыпь, имеющая вид небольших пузырьков, наполненных жидкостью.
Возникает сыпь изначально по бокам пальцев, а затем распространяется на ладони.
Кожа становится отечной и красной.
После вскрытия пузырьков, на воспаленных участках появляются эрозии, которые обильно мокнут. Параллельно кожа начинает шелушиться.
Заболевание сопровождается выраженным зудом.
Нередко происходит присоединение вторичной инфекции, которая провоцирует появление болей, трещин, лихенизацию.
Ответы на популярные вопросы
Можно ли вылечить экзему на руках навсегда? Вылечить экзему на руках навсегда современная медицина не может, так как это заболевание имеет хронический характер с периодами обострения. Однако, достичь стойкой ремиссии возможно, если будет подобрано грамотное лечение.
Заразная ли экзема на руках? Экзема на руках, также, как и на иных частях тела не является заразным заболеванием.
Можно ли мочить экзему на руках? Мочить экзему на руках нельзя. Если кожа рук нуждается в очищении, то для этого следует использовать специальные масла. Во время мытья посуды, при любой необходимости контакта с водой, необходимо предварительно надеть на руки хлопчатобумажные перчатки, а поверх них резиновые перчатки.
Чем лечить экзему на руках?

Лечение подбирается для каждого пациента индивидуально. При этом специалист учитывает тип заболевания, то, насколько выражен процесс воспаления, а также возраст больного, наличие у него иных болезней и пр. Ввести заболевание в стадию стойкой ремиссии возможно лишь при комплексном подходе к лечению.
Общая терапия:
Общая терапия должна включать в себя коррекцию имеющихся нарушений функционирования всех органов, приведение в норму обмена веществ, повышение иммунной защиты организма. Важно уделить внимание ослаблению негативного воздействия со стороны внешней среды.
Эффективной признана неспецифическая терапия, направленная на снижение индивидуальной чувствительности организма к имеющимся аллергенам. При этом больному назначают антигистаминные препараты, иммунодепрессанты, глюкокортикоиды, цитостатики. Параллельно проводится аутогемотерапия, гирудотерапия, гемотрансфузия, лактотерапия.
Если заболевание протекает тяжело, то врачи направляют пациента на плазмафарез, гемо- и энтеросорбцию.
Терапия нарушений невротического характера:
Прием небольших доз транквилизаторов (Нозепам, Хлозепид, Феназепам). Препараты могут быть выписаны только доктором, а общий курс лечения не должен превышать 10 дней.
Бромкамфара, Натрия бромид принимают как успокоительные средства на протяжении двух недель.
Успокоительными препаратами растительного происхождения являются: Экстракт валерианы, Персен, Новопассит, Седасен, Настойка Пиона.
Терапия, направленная на устранение интоксикации организма:
Курсом на 10 дней могут быть назначены энтеросорбенты: Мультисорб, Полифепан, Полисорб, Энтеросгель, фильтрум СТИ, Атоксил.
Возможно внутривенное введение Хлорида кальция либо Натрия тиосульфата.
Если заболевание осложняется грибковой инфекцией, то назначают раствор Гексаметилентетрамина.
Внутримышечно вводится Глюконат кальция. Количество инъекций не должно превышать 10.
Терапия с применением гормональных препаратов:
Если встает острая необходимость (при упорном течении заболевания), то проводится терапия заболевания с применением гормональных средств. Подобное лечение может назначить исключительно доктор. Курс не может быть продолжительным, так как использование кортикостероидов имеет ряд побочных эффектов, которые негативным образом могут сказаться на здоровье человека в целом.
Особую опасность представляет самостоятельное продолжительное использование гормональных средств. Если экзема не распространилась дальше рук, то, как правило, врачи ограничиваются только местным лечением. При более обширных поражениях рекомендуют прием гормонов внутрь на срок не более 15 дней. Для этой цели могут быть использованы такие средства, как: Триамцинолон, Преднизолон, Кортикотропин, Дексаметазон.
Терапия с применением витаминов:
Любой вид экземы на руках является показанием для приема витаминов. Однако, использовать их необходимо с осторожностью и только по назначению врача. При экземе назначают: инъекционное введение витаминов группы В, прием Фолиевой кислоты, прием Никотиновой и Аскорбиновой кислоты, прием витамина Е.
Терапия с использованием противоаллергенных препаратов:
Во время обострения экземы назначают Хлоропирамин, Дифенгидрамин, Прометазин. Способ введения – парентеральный.
Если заболевание имеет среднюю тяжесть, то назначают пероральный прием этих же препаратов.
По мере угасания процесса воспаления рекомендуют переход на антигистаминные средства третьего и второго поколения. Это может быть: Цетиризин (Зиртек, Зодак, Парлазин, Цетрин), Эбастин (Кестин), Лоратадин (Дезал, Лордестин, Эриус) и пр.
Возможен прием Кетотифена.
Терапия с применением иммуномодуляторов:
Иммуномодуляторы назначают не всем пациентам с экземой. Их прием возможен лишь после прохождения обследования у иммунолога с выполнением всех необходимых анализов. Врач может назначить прием таких препаратов, как: Тимомиметики (Имунофан, Тималин, Тимоген), стимуляторы фагоцитоза (Ликопид, Полиоксидоний, Продигиозан), а также Плазмол, раствор гумизоля, экстракт плаценты, стекловидное тело.
Терапия, направленная на нормализацию функционирования органов пищеварения:
Часто экзема на руках появляется параллельно с болезнями органов ЖКТ. Для избавления от них рекомендуют прием таких препаратов, как: Эрмиталь, Панкреатин, Креон, Микразим, Пангрол, Гастенорм, Биозим, Пепфиз, Пангрол, Энзистал, Фестал, Солизим.
Если выявляется нарушение микрофлоры кишечника, то показан курсовой прием пробиотиков, например, Лактобактерин, Хилак форте, Риофлора-иммуно, Бифиформ, Линекс и пр.
Терапия микробной экземы:
Если у больного диагностируется микробная экзема, то невозможно обойтись без применения антибактериальных препаратов. Наружно назначают мази с антимикробным эффектом, а внутрь рекомендуют прием антибиотиков из групп: цефалоспорины (1 поколение), макролиды, фторхинолоны, аминогликозиды. Антимикотики назначают при присоединении вторичной инфекции.
Местная терапия экземы на руках
Если у больного диагностирована микробная экзема, то ему необходимо смазывать имеющуюся на руках корку:
Бриллиантовым зеленым, раствором Метилвиолета, раствором Генцианвиолета.
Кремами и аэрозолями: Пантенол, Полькортолон, Левовинизоль.
Если заболевание имеет хроническое течение, то рекомендуют примочки с раствором Резорцина или Этакридина Лактата.
Способны оказать противовоспалительный эффект, уменьшить зуд примочки с нанесением следующих составов:
Свинцовая примочка;
Жидкость Бурова;
Резорцин в растворе до 1%;
Сульфат меди, сульфат цинка в растворе 0,1%;
Нитрат серебра в растворе 0,15%;
Фенол в растворе до 5%;
Лимонная кислота в растворе 1%;
Раствор метола до 1,0%;
Мазь подофиллиновая;
Паста димедроловая.
Эффективными средствами для снятия острого воспаления являются присыпки с белой глиной, с окисью цинка, с пшеничным крахмалом. Когда заболевание несколько утихнет, можно использовать цинковое масло, а также нейтральные мази, не содержащие в своем составе активных компонентов.
Устранить отек кожи, уменьшить мокнутие, убрать красноту помогает раствор борной кислоты, раствор танина, раствор галаскорбина.
Чтобы ускорить процесс выздоровления на стадии угасания воспаления можно использовать пасту Лассара, цинковую мазь с добавлением в них Нафталановой пасты, Ихтиоловой пасты, Борно-цинковой и Борно-нафталановой пасты, Дерматоловой и Метилурациловой пасты.
Что касается кортикостероидных мазей, то для избавления от экземы на руках врачи часто назначают Элоком, Адвантан, Скин-кап, Флуцинар, Целестодерм. Если у пациента микробная экзема, то лучшей всего использовать Тримистин, Лоринден С, Целестодерм с гарамицином, Травокорт, Кремген.
Экзема на руках хорошо реагирует на физиотерапию. Поэтому нередко применяют такие методы лечения, как: ванны с радоном, с минеральной водой, димедроловые ингаляции, электросон, гальванизацию общую, диадинамотерапия, ультразвуковое лечение, лазеротерапию, утрафонофорез с лекарственными средствами, лечение с помощью ультрафиолета, озонотерапию, магнитотерапию, парафиновые аппликации, иглорефлексотерапию.
Важно придерживаться лечебной диеты с отказом от потребления большого количества соли, с исключением острых, жирных жареных, копченых продуктов. Не стоит употреблять шоколад, кофе, алкоголь, яйца, так как эти продукты являются потенциальными аллергенами. Предпочтение необходимо отдавать молочно-растительной диете.
10 лет мучений – реальная история победы над экземой
Автор статьи: Кузьмина Вера Валерьевна | Эндокринолог, диетолог
Образование:
Диплом РГМУ им. Н. И. Пирогова по специальности «Лечебное дело» (2004 г.). Ординатура в Московском государственном медико-стоматологическом университете, диплом по специальности «Эндокринология» (2006 г.).
Наши авторы
Источник
Во время эпидемии мы чаще обычного моем руки, а когда такой возможности нет — обрабатываем их антисептиком. Многие уже столкнулись с раздражением и сухостью кожи, а еще с контактным дерматитом, или, как часто его называют, «цыпками». Как защитить кожу, что делать аллергикам и почему важно пользоваться солнцезащитным кремом, «Правмиру» рассказала врач-дерматолог клиники «Рассвет» Вера Воронина.
— С начала пандемии мы пользуемся большим количеством антисептиков и чаще обычного моем руки. Насколько это вредно для кожи?

Вера Воронина
— Частое мытье, особенно с использованием агрессивных очищающих средств, может привести к нарушению защитного эпидермального барьера, вымыванию липидов, усилению потери воды и, как следствие, к раздражению и сухости кожи. Частое мытье рук может стать провоцирующим фактором для возникновения экземы или обострения уже существующих заболеваний кожи.
— Какие еще могут быть последствия?
— Сухость кожи и возникновение трещин могут привести к инфекции. Но это бывает нечасто. Другой проблемой может стать раздражение кожи — контактный дерматит.
Очищающие средства мы смываем, на них, как правило, контактных аллергических реакций не бывает.
— А антисептики на кожу влияют?
— Антисептики — это один из самых частых контактных аллергенов. Таковыми они были и до пандемии.
— Как обезопасить свои руки?
— Стоит выбирать мягкие очищающие средства, а также использовать увлажняющий крем каждый раз после мытья рук или нанесения антисептика.
Но нет данных о том, помогут ли мягкие очищающие средства смыть частицы SARS-CoV-2, или нового коронавируса, с кожи.
При этом известно, что в защите от вируса гриппа даже обычная вода так же эффективна при длительном смывании, как и мыло.
Увлажняющий крем следует наносить на влажную кожу, сразу после того, как вы помоете и промокнете руки. Это создает на поверхности кожи защитную пленку из липидов, которая удерживает влагу.
Можно поставить тюбик крема рядом с раковиной. Не рекомендуется мыть руки горячей водой. Пусть она будет близка к температуре тела — 36-37 градусов, это позволит избежать растворения и вымывания собственных липидов поверхности кожи.
Откуда берутся «цыпки»
— Что такое «цыпки»?
— «Цыпки» — это состояние простого, не аллергического контактного дерматита от внешних воздействий, но не медицинский диагноз. Вода, холод, ветер при достаточной продолжительности воздействия вызовут раздражение кожи практически у каждого.
Контактный дерматит возникает на пересушенной от частого мытья коже. Он может проявиться, если человек помоет руки, не вытрет их досуха, не намажет кремом. Вода с поверхности кожи испаряется, разрушается эпидермальный барьер, кожа становится пересушенной, шелушится. Слои клеток формируют чешуйки, долго сохраняющиеся на поверхности кожи, создавая сухой, шелушащийся вид, шершавую на ощупь кожу.
— То есть каждый сейчас рискует заболеть контактным дерматитом, если будет часто мыть руки и недостаточно увлажнять кожу?

— Это индивидуально, но, скорее всего, да.
Особенно часто контактный дерматит возникает у детей. Ребенок прибежал, помыл руки, не вытер и отправился играть дальше. Это может привести к неприятным последствиям для кожи.
Детям тоже стоит пользоваться кремом, особенно это важно для детей с атопическим дерматитом.
— Возникают ли случаи, когда пациенту нельзя пользоваться антисептиком?
— В случае контактного аллергического дерматита нельзя использовать антисептик, который вызвал эту реакцию. Она возможна у ограниченного числа людей. Обычно после нескольких применений возникает чувствительность и в дальнейшем реакция повторяется при каждом контакте, проявляясь все ярче при дальнейшем использовании.
К сожалению, тест-системы для выявления контактных аллергенов в России не зарегистрированы. Поэтому этот диагноз мы можем поставить только клинически.
— Что делать, если антисептик вызвал аллергию?
— Попробовать заменить его на средство с другим действующим веществом. Сейчас мы не можем отказаться от антисептиков, поэтому единственный путь — замена.
Как отличить раздражение на коже от аллергии
— Что такое экзема, как она возникает?
— Это воспалительное заболевание кожи. Единственной, простой и понятной причины возникновения экземы на сегодня не найдено. Механизм может быть сложным и многофакторным.
Считается, что основная причина экземы — несостоятельная защита кожи, эпидермальный барьер, который поврежден из-за внешних воздействий или несостоятелен вследствие генетических причин.
Лечится экзема противовоспалительными препаратами, как правило, кортикостероидными гормонами, применяемыми наружно, при уходе за кожей. Более сложные методы лечения требуются редко. Это может быть иммуносупрессивная терапия, фототерапия, ретиноиды.
Чтобы не было обострения экземы, нельзя допускать сухости кожи, ее контакта с раздражающими веществами — сок овощей и фруктов при приготовлении пищи, моющие средства, жесткое мыло, порошок при ручной стирке и так далее.

— А если использовать перчатки?
— Да, их стоит использовать при выполнении работ, требующих контакта с раздражителями. Но они не гарантируют того, что не будет экземы.
Латексные перчатки лучше не использовать. Латекс также может стать причиной аллергической реакции и возникновения дерматита или экземы. Часто с этим сталкиваются те люди, которые работают в перчатках — хирурги, медсестры.
Сейчас чаще всего используются перчатки из винила и нитрила. Они более безопасны, контактный дерматит от них почти не встречается.
— Как отличить раздражение на коже от аллергической реакции?
— Простой контактный дерматит — это следствие неспецифического раздражения кожи. Он чаще связан с каким-либо физическим фактором — вода, ветер, сухость, холод, использование раздражающих веществ. Если воздействие достаточно интенсивное, то возникнут его проявления, но при других контактах их может и не быть. Часто это те факторы, на которые реакция возникнет у любого человека при их достаточной выраженности — контакт с низко концентрированными кислотами или щелочами, холодный ветер, вода и так далее.
В случае аллергической реакции причиной является повторяющийся контакт с химическим веществом. Дальше все зависит от индивидуальной реакции иммунной системы. При первом контакте ничего не происходит, но в какой-то момент иммунная система накопит достаточный потенциал для реакции. И тогда она будет возникать при каждом контакте, часто — достаточно бурно, усиливаясь с каждым разом. Происходит отек, возникает покраснение и сильный зуд.
Золотой стандарт диагностики контактного аллергического дерматита — это патч-тесты, которые у нас, к сожалению, не зарегистрированы.
Чем опасны солнечные ожоги
— Какие еще риски возникают для кожи летом? От чего ее нужно беречь?
— Летом кожу в первую очередь нужно беречь от солнца. Нужно ли использовать солнцезащитный крем? Ориентируйтесь на интенсивность солнечного излучения, которое зависит от местоположения региона, его близости к экватору, времени суток.
Стоит ориентироваться на индекс ультрафиолетовой активности. Как правило, его показывают в последней строке стандартного прогноза погоды в смартфоне.

1–2 — это безопасные значения. 3 и выше — нужно использовать фотозащиту. Это не только крем, это еще и особое фотозащитное поведение. При значении выше 8 Всемирная организация здравоохранения рекомендует оставаться в помещении и не подвергать кожу воздействию прямых солнечных лучей.
В Москве значения индекса ультрафиолетовой активности обычно не выше 6. Такие значения могут наблюдаться днем в июле.
Выбирая солнцезащитный крем, смотрите на фактор защиты. При высоких индексах лучше, если он будет не ниже 30. В остальное время можно использовать кремы с фактором 15, хотя это может быть спорно для жителей северных регионов.
При этом надо учитывать, что индекс ультрафиолетовой активности при облачности может быть все равно высоким. Не надо ориентироваться на температуру воздуха.
Например, в первые месяцы весны и последние месяцы зимы активность солнца может быть высокой, солнечные лучи могут отражаться от снега, поэтому нужен защитный крем.
Но солнцезащитные кремы теоретически тоже могут принести вред. Их потенциальная опасность заключается в возможности всасывания и проникновения в кровь их компонентов. По заключению FDA (Агентство Министерства здравоохранения и социальных служб США. — Прим. ред.), до настоящего времени нет четких данных, могут ли их компоненты попасть в системный кровоток и привести к неблагоприятным эффектам.
Самая безопасная защита от ультрафиолета — не находиться под открытым небом в период интенсивного излучения — с 10 до 16 часов дня, в зависимости от региона часы могут сдвигаться.
А также находиться в тени, надевать закрытую одежду, шляпу и очки с УФ-фильтром.
Еще одна опасность для кожи — растения, которые могут вызвать контактный дерматит. Например, всем известный борщевик. Сок растения может вызывать очень сильные аллергические контактные реакции.
Если вы перегрелись или вспотели, на коже также возникает раздражение, особенно в складках, создавая условия для инфицирования кожи.
— Чем опасно воздействие солнца на кожу?
— Побочные эффекты ультрафиолетового облучения делятся на немедленные, как ожог, и отсроченные. Быстро возникающий загар — признак повреждения кожи, а не оздоровления организма. Немедленные реакции сами по себе не очень опасны, но сигнализируют о том, что получена большая доза облучения.
Некоторые повреждения накапливаются в течение долгого времени. Самый опасный эффект — повреждение ДНК клеток кожи. Это основной фактор риска возникновения рака кожи, в том числе и меланомы, на протяжении дальнейшей жизни.
Чем больше доза облучения, тем больше риски. Человек может не обгорать на солнце, а накопленная доза у него при этом велика. Поэтому лучше использовать небольшую степень защиты, но постоянно. И это не только крем, но и одежда, головной убор, нахождение в тени.
Считается, что меланому могут вызвать высокие дозы солнца. Речь идет о солнечных ожогах. Частота заболевания меланомой увеличилась, когда люди смогли себе позволить отпуск на море. Для немеланомного рака — базальноклеточного, плоскоклеточного — имеет значение общая доза, накапливаемая на протяжении всей жизни.
Кроме того, ультрафиолетовые лучи повреждают структуру соединительнотканных волокон. Это вызывает локальные отложения пигмента, которые ведут к более раннему старению кожи.
Источник
