Экзема производственная чем лечить
Профессиональная экзема — это хроническое вялотекущее воспалительное заболевание кожи, развивающиеся в ходе профессиональной деятельности в связи с воздействием раздражающих веществ. Часто возникает на фоне аллергического дерматита. Характеризуется покраснением кожи, образованием пузырьков и папул, мокнутием и зудом. В диагностике профессиональной экземы основное значение имеет определение провоцирующих заболевание факторов путем опроса пациента и проведения аллергических проб. Лечение проводится антигистаминными, седативными, глюкокортикоидными препаратами, местными противозудными и вяжущими средствами. Широко используются физиотерапевтическое лечение, лазеротерапия и криовоздействие на пораженные участки кожи.
Общие сведения
Профессиональная экзема – аллергодерматоз, этиологически связанный с воздействием производственных факторов (химических, физических, бактериологических). Заболеванием страдает взрослое трудоспособное население, что делает экзему социально значимой мультидисциплинарной проблемой. Медицинские аспекты, связанные с профессиональной экземой, изучаются практической дерматологией, аллергологией, профпатологией. При выявлении признаков заболевания решается вопрос о профпригодности работника.
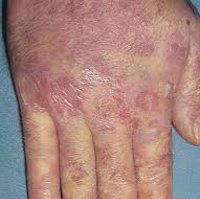
Профессиональная экзема
Причины
Чаще всего профессиональной экземой болеют работники химической, фармацевтической, машиностроительной промышленности, а также лечебных учреждений. Заболевание развивается в результате аллергической сенсибилизации организма при постоянном воздействии вредных профессиональных факторов. Причем моновалентный характер сенсибилизации в начале заболевания постепенно трансформируется в поливалентный, приводящий к возникновению аллергической реакции на различные экзогенные воздействия.
К факторам, вызывающим развитие профессиональной экземы, относятся: соли хрома и никеля, некоторые красители, цемент, скипидар, формальдегид, синтетические эпоксидные смолы, бакелитовый клей и другие химические вещества. Возникновению профессиональной экземы способствует влажный или сухой воздух рабочего помещения, воздействие на кожу пыли, частое травмирование кожного покрова.
Сенсибилизации к вредным воздействиям наиболее подвержены люди с заболеваниями печени и ЖКТ (хронический гепатит, цирроз, холецистит, панкреатит, язвенная болезнь), эндокринными нарушениями (сахарный диабет, эндокринное ожирение), вегетативной дисфункцией (вегето-сосудистая дистония), несанированными очагами хронической инфекции (хронический тонзиллит, отит, гайморит, периодонтит), аллергическими заболеваниями (поллиноз, аллергический ринит, бронхиальная астма).
Симптомы
Профессиональная экзема, как правило, возникает на фоне уже имеющегося аллергического контактного дерматита. Она характеризуется длительным хроническим течением, в котором выделяются периоды обострения и ремиссии. Ремиссия наступает в условиях прекращения воздействия вредных производственных факторов при переходе пациента на другую работу или в отпуске. Обострение профессиональной экземы наблюдается при повторном воздействии провоцирующих заболевание факторов.
Клиническая картина профессиональной экземы сходна с проявлениями истинной экземы. Обострение начинается с покраснения и отечности кожи, на которой затем появляются везикулы и папулы. Процесс характеризуется выраженным зудом. Вскрытие пузырьков сопровождается образованием небольших эрозий и мокнутием. В начале профессиональной экземы воспалительные изменения кожи возникают только на участках, непосредственно контактирующих с провоцирующим фактором. При повторных обострениях в процесс вовлекаются и другие участки кожи.
С течением времени в очагах поражения происходит уплотнение кожи с усилением кожного рисунка и появлением воспалительной синюшной окраски. Наблюдается шелушение и сухость кожи, на ней образуются трещины. Пациента беспокоит жжение и сильный зуд. Возможно присоединение инфекции с развитием стрептококкового импетиго или пиодермии.
Диагностика
Диагностируют профессиональную экзему на основании анамнеза, осмотра, дерматоскопии и аллергических проб. Для выявления связи заболевания с профессиональной деятельностью и определения возможных провоцирующих его факторов врач-дерматолог проводит тщательный опрос пациента. Затем производится аллергологическое исследование с веществами, воздействующими на пациента в ходе его профессиональной деятельности. Оно позволяет определить, какие именно факторы являются аллергенами.
Выявление очагов хронической инфекции и сопутствующих экземе заболеваний может потребовать консультации гастроэнтеролога, эндокринолога, осмотра отоларинголога и стоматолога, проведения УЗИ органов брюшной полости, гастроскопии и других обследований.
Лечение профессиональной экземы
Несмотря на разнообразие современных методов лечения, которыми владеет дерматология, терапия профессиональной экземы представляет собой непростую задачу. В отличие от аллергического дерматита проявления профессиональной экземы не проходят при устранении провоцирующего их фактора. Это связано с поливалентным характером сенсибилизации и требует адекватной комплексной терапии.
В лечении профессиональной экземы применяют глюкокортикостероиды: преднизолон, триамцинолон, дексаметазон, кортикотропин. Антигистаминные препараты (мебгидролин, дифенгидрамин, прометазин) назначают для уменьшения сенсибилизации организма и зуда. Хороший эффект в плане гипосенсибилизации оказывают методы экстракорпоральной гемокоррекции. Рекомендована витаминотерапия, при выраженном зуде — седативные средства.
Местно в остром периоде профессиональной экземы назначают жидкость Бурова, 0,1% р-р сульфата меди, 1% р-р танина, 0,25% р-р нитрата серебра, 0,1% р-р сульфата цинка. Зудоуспокаивающим действием обладает 1% р-р лимонной кислоты, 1% р-р ментола, мазь или паста с дифенгидрамином. После стихания острого периода применяют индифферентные пасты и мази с добавлением ихтиола, нафталана, серы или салициловой кислоты.
Из методов физиотерапии при профессиональной экземе используют диадинамотерапию, электросон, ультразвук, фонофорез, микроволновую терапию, индуктотермию, грязелечение и лечебные ванны с раствором танина, эвкалиптом, корой дуба, радоновые ванны. Применяется криотерапия и лазерное лечение экземы.
Источник
Профессиональная экзема развивается как аллергическая реакция на токсические вещества, воздействующие на организм в процессе выполнения работы. Ее особенностью являются постоянные рецидивы даже после курса лечения или временного прекращения работы на период отпуска.
Со временем профессиональная экзема может развиваться и под воздействием других, непрофессиональных аллергенов, приобретая, таким образом, многофакторный характер. Этому способствуют также острые и хронические заболевания органической природы (ЖКТ, эндокринной и нервной систем и др.), а также генетическая предрасположенность.
Чаще всего проявления такого вида экземы встречаются на руках, на лице и других незащищенных участках тела, непосредственно контактирующих с аллергеном. В качестве аллергена могут выступать вещества не только в твердом и жидком виде, но и в виде паров и газов, как это происходит, например, у сварщиков.
 Экзема на руках в результате полученных рабочих травм
Экзема на руках в результате полученных рабочих травм
Медикаментозное лечение
Лечение профессиональной экземы, как и других разновидностей экзем, носит комплексный характер. При первичном появлении симптомов заболевания достаточно, как правило, прекратить контактировать с аллергеном и использовать средства местного действия, чтобы устранить с кистей рук воспаление и зуд.
Обычно для этого используются 0,1%-ная жидкость Бурова; растворы сульфата меди или цинка в той же концентрации, а также различные мази (серная, ихтиоловая, цинковая). Окончательному заживлению хорошо помогают мази/пасты, содержащие серу, ихтиол, нафталан или салициловую кислоту.
Лечение профессиональной экземы, перешедшей в хроническую форму, требует более сложного комплекса мер, включающих прием:
- гормональных препаратов (Преднизолон, Дексаметазон, Кортикотропин и пр.);
- антигистаминных для снижения чувствительности к аллергену (Диазолин, Дипразин и др.);
- седативных для снятия зуда и нарушений в работе нервной системы;
- препаратов для лечения хронических заболеваний и санации очагов инфекции, способствующих развитию заболевания.
 Гормональные и антигистаминные препараты
Гормональные и антигистаминные препараты
Народные рецепты и методы лечения
Лечение народными средствами помогает в какой-то степени снять дискомфортные ощущения и восстановить целостность кожного покрова, однако оно не может в корне изменить ситуацию; оптимальный вариант для этого – полное прекращение контакта с аллергеном, то есть смена работы или максимальное использование средств защиты.
Тем не менее, настои из некоторых растений, применяемые наружно и внутрь, облегчают состояние больного.
- Череда и брусничные листья. По 1 ст. л каждого ингредиента смешать, залить 2 ст. кипятка, дать настояться, процедить и выпивать по 50 мл за 30 мин. до еды.
- Корни одуванчика и лопуха. Перетереть по 1 ст. л. каждого ингредиента, залить 0,5 л крутого кипятка, настаивать 4 часа, затем процедить и выпивать по 50 мл настоя 3-4 раза в день.
Хорошо снимают зуд также следующие народные средства:
- Сырой картофель, натертый на мелкой терке, наложить на пораженный участок кожи, обернуть бинтом или тканью. Эту процедуру рекомендуется делать несколько раз в день, каждый раз натирая свежий картофель.
- Мазь из дегтя (1 ст. л.), рыбьего жира (3 ст. л.) и яблочного уксуса (1 ст. л.) накладывается на пораженный участок и покрывается бинтом или тканью.
Существует еще целый ряд испытанных рецептов народной медицины, однако перед их применением необходимо проконсультироваться с врачом, так как они только приглушают симптоматику, но не помогут окончательно избавиться от профессиональной экземы.
Источник
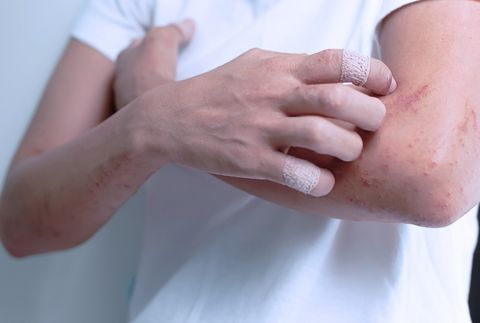
Экзема – заболевание кожи, сопровождающееся признаками острого воспаления эпидермиса и дермы. Патология может затрагивать как лицо, так и тело. У нее есть и другое название – атопический дерматит. Экзема на теле и лице, как правило, проявляется высыпаниями в виде пузырьков, покраснением кожных покровов, зудом и жжением. Заболевание может проявиться в любом возрасте, но чаще всего поражает детей до 5 лет, особенно, если они проживают в крупных городах. Атопическим дерматитом страдает до 20% детей из развитых стран, и всего 1-3% взрослых.
Экзема может доставлять пациенту немало неприятных ощущений, снижать качество жизни. К тому же ей нередко сопутствуют другие заболевания (астма, аллергия и т.д.). Поэтому важно как можно раньше диагностировать заболевание и начать лечение. Наиболее простой и быстрый способ – записаться на прием в Поликлинике Отрадное. Вы попадете к дерматологу в удобное для вас время и без необходимости ждать в очередях. Вам назначат необходимые диагностические процедуры и разработают оптимальный план лечения.
Экзема и стадии ее развития
Термин экзема произошел от греческого слова ekzeo – вспыхивать, вскипать. Впервые он упомянут в 541 году в научных трудах Аэция – византийского врача. Однако в те времена этот термин употреблялся как общее собирательное название для дерматологических заболеваний с острым развитием – эритремы, крапивницы, рожи и т.д. И лишь в 18 веке экзема была выделена учеными в отдельное, самостоятельное заболевание.
Это патология, имеющая аллергическое происхождение. Вызываться она может разными причинами – в зависимости от ее вида. Всего существует более 20 разновидностей экземы. Все они проявляются схожим образом, различия лишь в причине возникновения заболевания и длительности периода высыпаний.
Экзема имеет 4 стадии развития:
- Эритематозная – на коже возникают красновато-розовые пятна, которые стремительно увеличиваются в количестве и размерах.
- Папулезная – появляются небольшие папулы (узелки), которые сопровождаются отеками.
- Везикулярная – образуются везикулы (пузырьки).
- Мокнущая – везикулы вскрываются, и появляются ярко-красные эрозии (раны), из которых выделяется прозрачная серозная жидкость (экссудат).
Справка! При экземе снижаются общие защитные функции организма. Это приводит как к усугублению течения атопического дерматита, так и развитию других патологий.
Классификация экземы
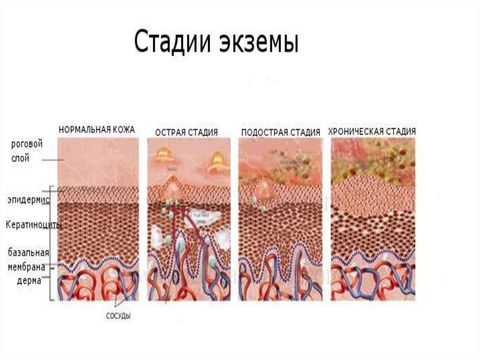
По характеру течения экзема может быть:
- Острой.
- Подострой.
- Хронической.
Для острой формы характерно наличие высыпаний, экссудата, красноты и отечности кожных покровов. Эти симптомы сопровождаются сильным зудом, шелушением кожи. Затем экссудат высыхает, на патологических очагах образуются корки. После этого осуществляется эпителизация (рост новых клеток кожи, образование соединительных тканей) ран. В подострой форме присутствуют высыпания, краснота, шелушения и зуд, однако отсутствует мокнутие (выделение экссудата). Хроническая экзема характеризуется сменой периодов обострений и ремиссий. Новые мокнущие высыпания соседствуют с сухими корками. Экссудата выделяется меньше, чем при острой форме. В хронической стадии на теле наблюдается больше сухих корок, чем мокнущих высыпаний, поэтому данную форму еще называют сухой экземой. Корки нередко трескаются, это вызывает зуд, из-за чего у пациентов нередко возникает бессонница. Также в хронической стадии может наблюдаться сильное шелушение кожных покровов и развитие пигментных пятен. Как правило, обострения развиваются в холодное время года, а ремиссии наступают в теплое.
Также экзема классифицируется по причине возникновения. Как уже было упомянуто выше, существует более 20 типов данного заболевания. Наиболее распространенными видами экземы являются:
- Идиопатическая (истинная).
- Микробная.
- Себорейная.
- Профессиональная.
- Детская.
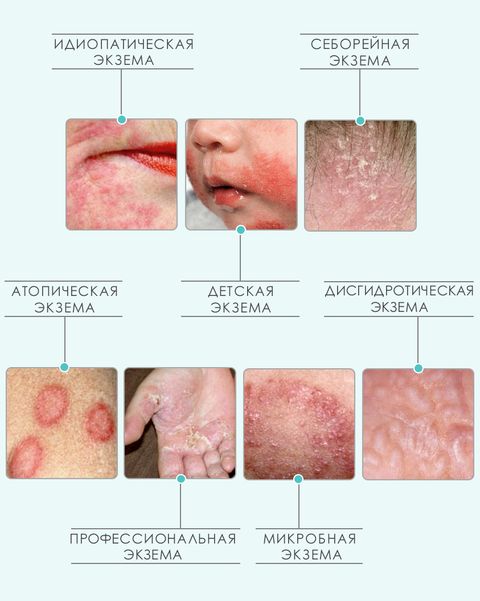
Идиопатическая экзема развивается из-за совокупности нескольких причин и может поражать пациентов любого возраста. Обычно заболевание возникает резко и развивается толчкообразно. Патологические очаги, как правило, имеют нечеткие границы, разные размеры и расположены симметрично. Высыпания чередуются с участками здоровой кожи. Чаще всего идиопатическая экзема развивается на кожных покровах ладоней (с тыльной стороны), стоп и предплечий. Острая форма в большинстве случаев постепенно перетекает в хроническую.
Микробная экзема возникает при снижении иммунитета вокруг хронических очагов инфекции: ссадин, ран, свищей, царапин, трофических язв. Патологические очаги расположены несимметрично, четко очерчены и покрыты гнойными корками. Для этого типа заболевания характерно отсутствие участков здоровой кожи между высыпаниями. Проявления экземы обычно наблюдаются на коже рук и ног, но также могут затрагивать любые части тела, в том числе и волосистую часть головы.
Себорейная экзема является одной из форм себореи (заболевания, развивающегося на фоне повышенной активности сальных желез). Проявляется четко очерченными красными пятнами, которые могут иметь разную форму. Заболевание обычно развивается у людей с повышенным выделением кожного жира и возникает на тех участках, где сальных желез больше всего: на волосистой части головы и за ушами, на лице, между лопатками, в носогубных складках и на груди. Причинами заболевания являются активность грибков Malassezia, гормональные нарушения, нехватка витаминов. Провоцирующим фактором считаются эмоциональные потрясения.
Профессиональная экзема по клиническим проявлениям похожа на идиопатическую. Развивается она из-за регулярного контакта с веществами, вызывающими аллергические реакции (обычно это происходит в условиях производства). Профессиональная экзема проходит достаточно быстро при исключении контакта с провоцирующим веществом. Однако если пациента не оградить от его воздействия, течение последующих вспышек заболевания будет более тяжелым.
Детская экзема – это разновидность идиопатического атопического дерматита. У маленьких пациентов заболевание протекает немного иначе, чем у взрослых: для него характерно многообразие высыпаний и выделение большого количества экссудата.
Важно! Экзема не является заразным заболеванием!
Экзема: причины
Идиопатическая экзема – заболевание, развивающееся из-за совокупности причин, основными из которых считаются:
- Генетическая предрасположенность – доказано, что генные мутации, влияющие на развитие заболевания, передаются по наследству.
- Нарушение функции эпидермального барьера.
- Сбои иммунной системы.
- Провоцирующие факторы.
К провоцирующим факторам относятся:
- Общее снижение иммунитета.
- Наличие аллергии у пациента или у его близких родственников.
- Гипергидроз (повышенное потоотделение).
- Применение раздражающих кожу средств (неподходящей косметики и парфюмерии).
- Эндокринные нарушения.
- Заболевания ЖКТ.
- Варикозная болезнь.
- Стресс.
- Наличие хронических очагов инфекции (например, кариес или хроническая ангина).
Справка! Наличие у матери аллергического ринита, бронхиальной астмы, нейродермита повышает риск возникновения экземы у ребенка на 40%. Если же подобные заболевания наблюдаются у обоих родителей, риск повышается до 60%.
Экзема: симптомы
Основными симптомами экземы являются:
- Покраснения, отеки кожи.
- Шелушения.
- Высыпания (папулы или везикулы).
- Мокнущие патологические очаги или сухие корки.
- Зуд, жжение.
Диагностика экземы
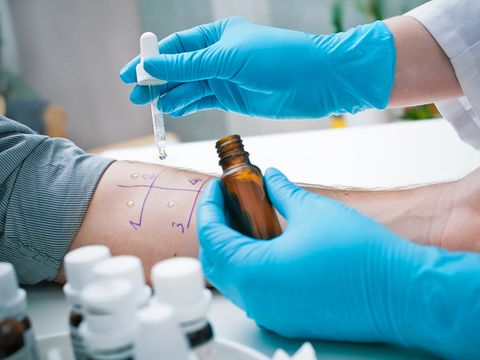
Заболевание имеет характерную клиническую картину, поэтому диагноз можно поставить на основании осмотра пациента и сбора анамнеза. Однако для выявления причины развития экземы и разработки эффективного плана лечения могут быть назначены:
- Общие анализы крови и мочи.
- Определение уровня иммуноглобулина lgE в сыворотки крови.
- Аллергические и иммунологические пробы.
- Бактериологический посев отделяемого (проводится при присоединении вторичной инфекции и необходим для определения чувствительности ее возбудителей к антибиотикам).
- Биопсия.
Экзема: лечение
Заниматься самолечением при экземе нельзя: есть риск спровоцировать развитие вторичной инфекции. К тому же возникновение патологии может быть обусловлена наличием других заболеваний, поэтому необходимо провести и их лечение. Пациенту может понадобиться помощь иммунолога, аллерголога, эндокринолога, диетолога, флеболога и других узких специалистов.
Общая терапия при экземе включает в себя назначение следующих препаратов:
- Противозудных.
- Противовоспалительных.
- Антибактериальных.
- Противогрибковых.
- Наружных кортикостероидов.
- Иммуномодуляторов.
- Десинсибилизирующих и антигистаминных.
- Антисептические и вяжущие препараты.
- Витаминов (группы B, С).
В тяжелых случаях может быть назначена физиотерапия (воздействие на пораженные участки ультрафиолетовым излучением).
Лечение будет более эффективным при соблюдении пациентом диеты. Прежде всего, из рациона исключаются любые продукты, способные спровоцировать обострение заболевания: аллергены, жареная, острая, жирная, консервированная, соленая пища. Необходимо употреблять легкую, богатую витаминами, минералами, незаменимыми жирными кислотами и белком еду: овощи и фрукты, зелень, каши, отварное нежирное мясо, молочные продукты, растительные масла. Также в период лечения рекомендуется отказаться от употребления алкоголя и курения.
Источник
