Экзема это наследственное заболевание или нет
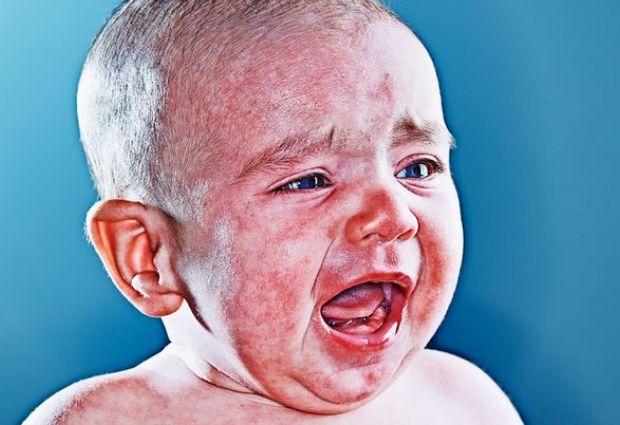
Всё чаще врачи-дерматологи сталкиваются с таким кожным заболеванием как экзема. Попытаемся разобраться в том, что является причиной этого недуга. Экзема — воспалительное неизлечимое заболевание кожи, протекающее в острой или хронической форме. Проявляется в виде высыпаний различной интенсивности, которые вызывают жжение и невыносимый зуд. В большей степени от этого неприятного заболевания страдают дети. Экзема не является заразным заболеванием, принадлежит к группе аллерго-дерматозов.
Виды экземы
Можно выделить следующие виды экземы:
1. Истинная – покраснение кожи, появление мелких пузырьков, которые вскоре вскрываются, вследствие чего поверхность кожи мокнет. После подсыхания на очагах поражения образовывается корочка, кожа становиться очень сухой, утолщенной, подверженной растрескиванию.
2. Себорейная – проявляется в виде бляшек на волосистой части головы и лице.
3. Микробная – пораженный участок покрывается коркой пластинчатой формы, под ней поверхность всегда влажная.
4. Профессиональная – симптомы такие же, как и у экземы истинной. Причиной возникновения является влияние на кожные покровы химических, физических и механических раздражителей.
5. Варикозная – высокая вероятность заболевания у людей, страдающих варикозом. Место локализации очагов поражения – нижние конечности. Симптомы – красные бляшки с чешуйчатыми корками.
6. Детская (атопический дерматит) – вызвана аллергенами различного характера.
Причины возникновения экземы
Возникает много споров, касающихся того, что экзема передается только по наследству, то есть главную роль в развитии болезни играет генетическая предрасположенность. Однако неоднократно было доказано, что возникновение экземы является результатом влияния на организм различных факторов (чаще их совокупности), не только внешних, но и внутренних.
Наследственность играет важную роль в возникновении экземы. Если быть более точными, необходимо заметить, что передается не сама экзема, а предрасположенность к ней, заложенная на генетическом уровне. Это значит, что если кто-то в семье страдает от экземы или болен бронхиальной астмой, аллергическим ринитом, то увеличивается риск того, что и у детей экзема может проявиться рано или поздно. Если у одного из родителей присутствует данное заболевание кожи, то риск появления экземы у ребенка увеличен на 30-40 %. Еще большая вероятность появления болезни (порядка 70 %) возникает, если экзема наблюдается у обоих родителей. Также оказывает влияние на развитие заболевания у ребенка тяжелая беременность, роды с осложнениями, искусственное вскармливание и другие неблагоприятные факторы.
Вообще полностью утверждать, что экзема передается только по наследству нельзя — это будет ошибочно. При диагностировании необходимо рассматривать все факторы появления экземы в комплексе, а именно:
— нарушения в работе печени. Повышенное содержание токсинов в крови приводит к аллергическим процессам;
— нарушение эндокринной системы;
— нарушения иммунной системы (наследуются от родителей к детям);
— заболевание желудочно-кишечного тракта;
— расстройства нервной системы, стрессы;
— влияние аллергенов;
— внешние факторы (контакт кожи с химическими, термическими физическими раздражителями).
Все вышеперечисленные факторы могут стать причиной начала экземы. А наследственные факторы только увеличивают риск неблагоприятного развития событий. Если человек относится к категории людей, у которых экзема передается по наследству, то шанс заболеть у него гораздо выше. При появлении первых симптомов экземы, необходимо сразу же обратиться к хорошему врачу-дерматологу. Только с его помощью можно установить истинную причину возникшего заболевания и провести необходимое лечение.
С этим материалом так же читают:
Источник
Автор Предложить Статью На чтение 3 мин. Опубликовано 06.08.2014 07:22
Обновлено 21.11.2016 19:48
Роль наследственных факторов в возникновении и развитии экзематозного процесса доказана. В результате исследований у больных истинной экземой выявлена статистически достоверная ассоциация антигенов HLA В22 и Cwl, что дает основание считать указанные антигены генетическими маркерами экземы. По данным зарубежной литературы, более чем у 50% больных экземой выявлены мутации (самые частые R501X и 22S4del4 у европейской рассы) гена, кодирующего филаггрин — филамент-ассоциированный протеин, который обеспечивает связь между кератиновыми волокнами, необходими для формирования защитного барьера кожи. Мутации гена филаггрина являются предрасполагающими факторами для развития экземы, атопического дерматита и ихтиоза. Выявлена зависимость показателей супрессорной функции Т- лимфоцитов и количества Т-хелперов от фенотипа HLA. Показано снижение супрессорной функции Т-лимфоцитов у больных с данными маркерами. При указанной ассоциации антигенов заболевание носит более тяжелый и торпидный характер, отличается остротой, распространенностью, наличием сильного зуда. Полагают также, что при экземе в процесс вовлекаются антигены HLA I класса. На это указывают результаты исследования Н.В. Махнева и Л.B. Белецкой (1999). У больных экземой отмечено угнетение, вплоть до полного отсутствия, экспрессии антигенов HLA I на поверхности клеток всех слоев кожи, которые в норме обнаруживаются на поверхности кератиноцитов.
Экзема начинается со специфических изменений в системе нейрогуморальной регуляции ряда органов. Нейрогуморальные нарушения, особенно в вегетативной сфере, приводят к снижению функциональной деятельности и нейродистрофическим изменениям кожи и других органов, вследствие чего, возникает снижение иммунологической реактивности, защитных свойств кожи и других органов. Снижение неспецифической и специфической резистентности организма, а также бактерицидной и других защитных функций эпителия кожи, дыхательных, пищеварительных путей способствует проникновению в организм чужеродных агентов. Вместо адекватной иммунной реакции развивается слабый иммунный ответ, создавая тем самым благоприятные условия для длительной персистенции в организме микроорганизмов и антигенов и развития хронического воспаления в коже. Также вследствие слабого иммунного ответа возникает сенсибилизация к циркулирующим антигенам, что усиливает и поддерживает хроническое воспаление. Повреждение продуктами воспаления собственных микроструктур приводит к образованию аутоантигенов, по отношению к которым, организм реагирует выработкой антител и клеточной аутоагрессией. Этот процесс со временем может стать ведущим и дальнейшее течение экземы все больше будет связано с внутренними, а не с внешними факторами. Лечение экземы требует комплексного подхода с учетом формы и стадии заболевания, а также остроты и распространенности кожного процесса процесса. Десенсибилизирующая и гипосенсибилизирующая терапия включает препараты кальция (кальция хлорид и кальция глюкопат), полисорбенты (полифеиан, активированный уголь, энтеродез, энтерос-гель). Показано применение Н1-гистаминовых блокаторов в сочетании с приемом внутрь блокаторов Н1-гистаминовых рецепторов нового поколения, блокаторов гистаминовых Н1-блокаторов с антисеротониновой активностью или стабилизаторов мембран тучных клеток: эбастина, астемизола, цетиризина, терфенадина, лоратадина, кетотифена. В более тяжелых случаях применяют кортикостероидные препараты. Оправдано назначение иммуномодулирующих и иммунокорригирующих средств (растворы спленина, гумизоля, экстракт плаценты, плазмол, стекловидное тело, иммунофана, иммуноглобулин, миелопид, тималин, тимоген, Т-активин). Применяют витамины BI, В6, В12, В15, А, Е, С, кальция пантотенат, фолиевую кислоту, эссенциале. При наличии вторичного инфицирования используют антибактериальные средства с предварительным посевом флоры и определением чувствительности — антибиотики широкого спектра действия.
Целесообразно применение транквилизаторов и антидепрессантов, особенно трициклические антидепрессанты с антигистаминной активностью (доксепин и др.). Используются средства, влияющие на синтез простагландинов, — нестероидные противовоспалительные препараты (ибупрофен, индометацин, диклофенак и др.). В качестве местных средств широко используются наружные кортикостероидные препараты, также при необходимости в комбинации с антибиотиками и антимикотиками и топической адъювантной терапией.
Источник
Экзема проявляется заметными кожными образованиями, расположенными на открытых местах. Некоторые люди, не знающие, экзема заразная или нет, относятся к заболевшим с осторожностью, опасаясь за свое здоровье. Для выяснения точного ответа необходимо разобраться в причинах недуга и сделать вывод, заразна экзема для окружающих или нет.
Общаясь с человеком, имеющим какой-либо дефект на коже, возникает вопрос: экзема заразная или нет? Чтобы получить ответ, важно изучить информацию о том, что представляет собой данное дерматологическое заболевание.

Хроническая болезнь, проявляющаяся шелушащимися и мокнущими красными пятнами, может поражать кожу человека независимо от возраста
Проявление болезни
Кожный покров подвергается некоторым изменениям. Воспаление его верхнего слоя, сопровождающееся рецидивирующими высыпаниями, имеет несколько форм течения:
- острую;
- подострую;
- хроническую.
Первые две вида практически всегда имеют сухую форму, а последний — мокрую. Некоторые участки тела покрываются красными пятнами с незначительными волдырями, наполненными жидкостью. После вскрытия пузырьков образуются язвочки и трещины. В поврежденных местах пациент ощущает зуд и стягивание кожи. Со временем ранки высыхают, формируя утолщенный слой эпидермиса с шелушащейся поверхностью.
Болячки могут локализоваться в любом месте человеческого тела, даже на лице и голове (под волосяным покровом).

Вид хронического воспаления с яркими внешними проявлениями не остается незамеченным, поэтому вопрос о возможности заражения очень актуален
Причины заболевания
Имеется несколько факторов, приводящих к возникновению экземы, как внешних, так и внутренних. По мнению специалистов, большое влияние на развитие дерматологической патологии оказывает состояние нервной и эндокринной систем.
Передается ли экзема по наследству? Да. Генетическая предрасположенность стоит на первом месте среди внутренних факторов, которые могут спровоцировать кожный дефект. Также воспаление эпидермиса может быть вызвано проблемой с иммунной системой.
Возникновение заболевания может быть обусловлено совокупностью нескольких факторов, таких как:
- продолжительные и частые стрессы;
- травмирование кожного покрова;
- сбои в функционировании эндокринной системы;
- венозные патологии;
- нарушение работы органов ЖКТ, изменение рациона питания;
- работа, связанная с химическими реактивами.
Не все люди, испытывающие стресс, обязательно столкнутся с экземой, поскольку данный недуг имеет наследственный характер. Если страдают родители (или один из них), всегда ли передается экзема детям? Нет, поскольку передается только предрасположенность к заболеванию.

Если недуг есть у одного из родителей, то риск его появления у ребенка — 30-40%, если у обоих родителей — 70%
Важно. Заметив первые признаки заболевания, требуется обратиться к дерматологу, который после исследования (лабораторные анализы, определение сопутствующих болезней) установит правильный диагноз.
Микробная экзема
Существует две формы заболевания, связанные с патогенными микроорганизмами, — микробная и себорейная, причем бактерии не являются причиной экземы. Инфекционный агент может попасть на кожный покров здорового человека, но благодаря хорошему иммунитету инфекция будет погашена. Даже поражение эпидермиса еще не означает, что будет экзема. Образованное воспаление лечится с помощью антибиотиков в течение 2-3 дней.

Заболевание, развивающееся на месте бактериального или грибкового поражения, характеризуется присоединением воспалительных изменений к уже имеющемуся фоновому заболеванию
Зная факторы, приводящие к развитию дерматологической патологии любой природы, можно прийти к выводу, что экзема не передается при контакте с человеком, страдающим от данного недуга. Также исключается заражение воздушно-капельным, контактно-бытовым или половым путем. Пользуясь предметами быта совместно с больным, человек ничем не рискует.
Помните. Хотя экзема не заразна, людям с ослабленным иммунитетом рекомендуется соблюдать осторожность, поскольку патогенная микрофлора может привести к другим дерматологическим проблемам.
Общие рекомендации
Дерматологическое воспаление появляется у людей со слабой иммунной системой, нарушениями метаболизма и склонностью к аллергическим реакциям. В целях профилактики важно направить усилия на укрепление защитных сил организма, а не беспокоиться о том, передается ли экзема от человека к человеку.

Для защиты от микробной экземы требуется соблюдать личную гигиену и своевременно обрабатывать кожные повреждения антисептиками
Совет. Профилактические меры должны заключаться в лечении болезней-провокаторов микробной экземы, устранении провоцирующих факторов, тщательном соблюдении личной гигиены, своевременной обработке кожных повреждений антисептиками.
Чтобы наладить иммунитет, требуется придерживаться правил:
- употребление жидкости в достаточном количестве;
- правильный рацион питания с исключением вредных продуктов (сладостей, консервантов, химических добавок);
- здоровый образ жизни с физическими нагрузками;
- прием витаминов и микроэлементов;
- нормализация режима труда и отдыха.
Часто ослабление иммунитета наступает в результате хронических заболеваний. Нередко экссудативный диатез у ребенка перетекает в экзему. В этом случае очень важно обеспечить защитные меры (удаление аллергенов, диета и своевременное лечение кожных патологий).
Поскольку эмоциональное состояние оказывает огромное влияние на кожные болезни, важное условие — не допускать стрессовых ситуаций. Даже если не удастся избежать нервного потрясения, необходимо контролировать эмоциональное состояние, стараясь сильно не переживать. Итак, экзема не является заразной, но тем, кто уже страдает этой патологией, требуется внести изменения в свою жизнь, вплоть до смены профессии.
Источник
Экзема – заболевание кожи, сопровождающееся признаками острого воспаления эпидермиса и дермы. Патология может затрагивать как лицо, так и тело. У нее есть и другое название – атопический дерматит. Экзема на теле и лице, как правило, проявляется высыпаниями в виде пузырьков, покраснением кожных покровов, зудом и жжением. Заболевание может проявиться в любом возрасте, но чаще всего поражает детей до 5 лет, особенно, если они проживают в крупных городах. Атопическим дерматитом страдает до 20% детей из развитых стран, и всего 1-3% взрослых.
Экзема может доставлять пациенту немало неприятных ощущений, снижать качество жизни. К тому же ей нередко сопутствуют другие заболевания (астма, аллергия и т.д.). Поэтому важно как можно раньше диагностировать заболевание и начать лечение. Наиболее простой и быстрый способ – записаться на прием в Поликлинике Отрадное. Вы попадете к дерматологу в удобное для вас время и без необходимости ждать в очередях. Вам назначат необходимые диагностические процедуры и разработают оптимальный план лечения.
Экзема и стадии ее развития
Термин экзема произошел от греческого слова ekzeo – вспыхивать, вскипать. Впервые он упомянут в 541 году в научных трудах Аэция – византийского врача. Однако в те времена этот термин употреблялся как общее собирательное название для дерматологических заболеваний с острым развитием – эритремы, крапивницы, рожи и т.д. И лишь в 18 веке экзема была выделена учеными в отдельное, самостоятельное заболевание.
Это патология, имеющая аллергическое происхождение. Вызываться она может разными причинами – в зависимости от ее вида. Всего существует более 20 разновидностей экземы. Все они проявляются схожим образом, различия лишь в причине возникновения заболевания и длительности периода высыпаний.
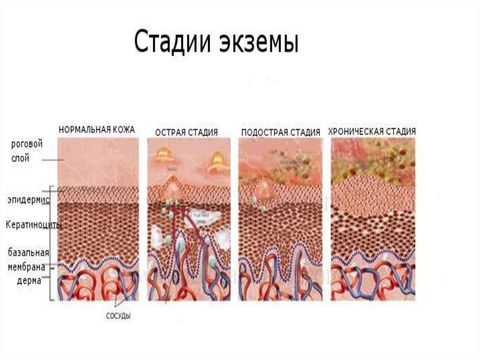
Экзема имеет 4 стадии развития:
- Эритематозная – на коже возникают красновато-розовые пятна, которые стремительно увеличиваются в количестве и размерах.
- Папулезная – появляются небольшие папулы (узелки), которые сопровождаются отеками.
- Везикулярная – образуются везикулы (пузырьки).
- Мокнущая – везикулы вскрываются, и появляются ярко-красные эрозии (раны), из которых выделяется прозрачная серозная жидкость (экссудат).
Справка! При экземе снижаются общие защитные функции организма. Это приводит как к усугублению течения атопического дерматита, так и развитию других патологий.
Классификация экземы
По характеру течения экзема может быть:
- Острой.
- Подострой.
- Хронической.
Для острой формы характерно наличие высыпаний, экссудата, красноты и отечности кожных покровов. Эти симптомы сопровождаются сильным зудом, шелушением кожи. Затем экссудат высыхает, на патологических очагах образуются корки. После этого осуществляется эпителизация (рост новых клеток кожи, образование соединительных тканей) ран. В подострой форме присутствуют высыпания, краснота, шелушения и зуд, однако отсутствует мокнутие (выделение экссудата). Хроническая экзема характеризуется сменой периодов обострений и ремиссий. Новые мокнущие высыпания соседствуют с сухими корками. Экссудата выделяется меньше, чем при острой форме. В хронической стадии на теле наблюдается больше сухих корок, чем мокнущих высыпаний, поэтому данную форму еще называют сухой экземой. Корки нередко трескаются, это вызывает зуд, из-за чего у пациентов нередко возникает бессонница. Также в хронической стадии может наблюдаться сильное шелушение кожных покровов и развитие пигментных пятен. Как правило, обострения развиваются в холодное время года, а ремиссии наступают в теплое.
Также экзема классифицируется по причине возникновения. Как уже было упомянуто выше, существует более 20 типов данного заболевания. Наиболее распространенными видами экземы являются:
- Идиопатическая (истинная).
- Микробная.
- Себорейная.
- Профессиональная.
- Детская.
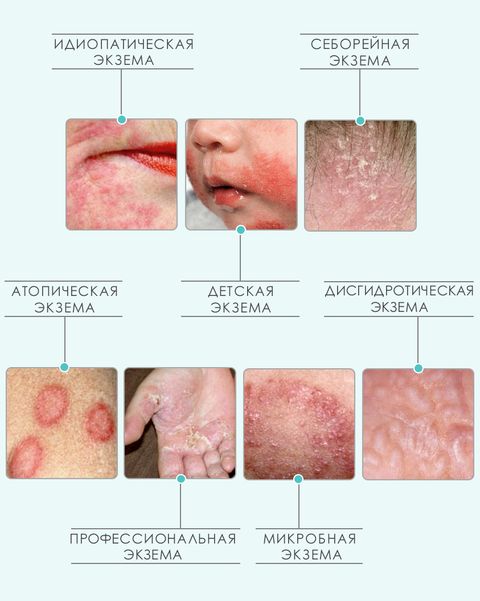
Идиопатическая экзема развивается из-за совокупности нескольких причин и может поражать пациентов любого возраста. Обычно заболевание возникает резко и развивается толчкообразно. Патологические очаги, как правило, имеют нечеткие границы, разные размеры и расположены симметрично. Высыпания чередуются с участками здоровой кожи. Чаще всего идиопатическая экзема развивается на кожных покровах ладоней (с тыльной стороны), стоп и предплечий. Острая форма в большинстве случаев постепенно перетекает в хроническую.
Микробная экзема возникает при снижении иммунитета вокруг хронических очагов инфекции: ссадин, ран, свищей, царапин, трофических язв. Патологические очаги расположены несимметрично, четко очерчены и покрыты гнойными корками. Для этого типа заболевания характерно отсутствие участков здоровой кожи между высыпаниями. Проявления экземы обычно наблюдаются на коже рук и ног, но также могут затрагивать любые части тела, в том числе и волосистую часть головы.
Себорейная экзема является одной из форм себореи (заболевания, развивающегося на фоне повышенной активности сальных желез). Проявляется четко очерченными красными пятнами, которые могут иметь разную форму. Заболевание обычно развивается у людей с повышенным выделением кожного жира и возникает на тех участках, где сальных желез больше всего: на волосистой части головы и за ушами, на лице, между лопатками, в носогубных складках и на груди. Причинами заболевания являются активность грибков Malassezia, гормональные нарушения, нехватка витаминов. Провоцирующим фактором считаются эмоциональные потрясения.
Профессиональная экзема по клиническим проявлениям похожа на идиопатическую. Развивается она из-за регулярного контакта с веществами, вызывающими аллергические реакции (обычно это происходит в условиях производства). Профессиональная экзема проходит достаточно быстро при исключении контакта с провоцирующим веществом. Однако если пациента не оградить от его воздействия, течение последующих вспышек заболевания будет более тяжелым.
Детская экзема – это разновидность идиопатического атопического дерматита. У маленьких пациентов заболевание протекает немного иначе, чем у взрослых: для него характерно многообразие высыпаний и выделение большого количества экссудата.
Важно! Экзема не является заразным заболеванием!
Экзема: причины
Идиопатическая экзема – заболевание, развивающееся из-за совокупности причин, основными из которых считаются:
- Генетическая предрасположенность – доказано, что генные мутации, влияющие на развитие заболевания, передаются по наследству.
- Нарушение функции эпидермального барьера.
- Сбои иммунной системы.
- Провоцирующие факторы.
К провоцирующим факторам относятся:
- Общее снижение иммунитета.
- Наличие аллергии у пациента или у его близких родственников.
- Гипергидроз (повышенное потоотделение).
- Применение раздражающих кожу средств (неподходящей косметики и парфюмерии).
- Эндокринные нарушения.
- Заболевания ЖКТ.
- Варикозная болезнь.
- Стресс.
- Наличие хронических очагов инфекции (например, кариес или хроническая ангина).
Справка! Наличие у матери аллергического ринита, бронхиальной астмы, нейродермита повышает риск возникновения экземы у ребенка на 40%. Если же подобные заболевания наблюдаются у обоих родителей, риск повышается до 60%.
Экзема: симптомы
Основными симптомами экземы являются:
- Покраснения, отеки кожи.
- Шелушения.
- Высыпания (папулы или везикулы).
- Мокнущие патологические очаги или сухие корки.
- Зуд, жжение.
Диагностика экземы
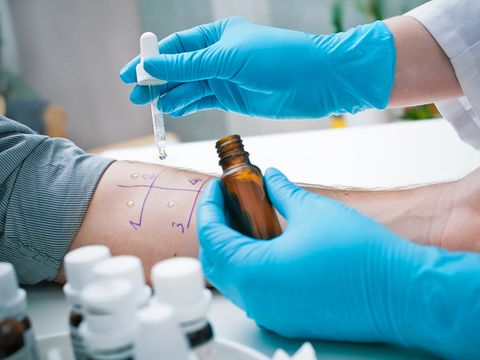
Заболевание имеет характерную клиническую картину, поэтому диагноз можно поставить на основании осмотра пациента и сбора анамнеза. Однако для выявления причины развития экземы и разработки эффективного плана лечения могут быть назначены:
- Общие анализы крови и мочи.
- Определение уровня иммуноглобулина lgE в сыворотки крови.
- Аллергические и иммунологические пробы.
- Бактериологический посев отделяемого (проводится при присоединении вторичной инфекции и необходим для определения чувствительности ее возбудителей к антибиотикам).
- Биопсия.
Экзема: лечение
Заниматься самолечением при экземе нельзя: есть риск спровоцировать развитие вторичной инфекции. К тому же возникновение патологии может быть обусловлена наличием других заболеваний, поэтому необходимо провести и их лечение. Пациенту может понадобиться помощь иммунолога, аллерголога, эндокринолога, диетолога, флеболога и других узких специалистов.
Общая терапия при экземе включает в себя назначение следующих препаратов:
- Противозудных.
- Противовоспалительных.
- Антибактериальных.
- Противогрибковых.
- Наружных кортикостероидов.
- Иммуномодуляторов.
- Десинсибилизирующих и антигистаминных.
- Антисептические и вяжущие препараты.
- Витаминов (группы B, С).
В тяжелых случаях может быть назначена физиотерапия (воздействие на пораженные участки ультрафиолетовым излучением).
Лечение будет более эффективным при соблюдении пациентом диеты. Прежде всего, из рациона исключаются любые продукты, способные спровоцировать обострение заболевания: аллергены, жареная, острая, жирная, консервированная, соленая пища. Необходимо употреблять легкую, богатую витаминами, минералами, незаменимыми жирными кислотами и белком еду: овощи и фрукты, зелень, каши, отварное нежирное мясо, молочные продукты, растительные масла. Также в период лечения рекомендуется отказаться от употребления алкоголя и курения.
Источник
