Экзема этиология клиника лечение
Экзема – это воспалительное заболевание кожи, имеющее длительное хроническое течение с частыми обострениями. Характеризуется полиморфными высыпаниями, проходящими стадии покраснения – образования узелков – пузырьков – мокнущих эрозий – корочек – шелушения. Высыпания сопровождаются жжением, кожным зудом. Высока вероятность присоединения вторичной гнойной инфекции. Особенно опасно инфицирование у детей, т. к. может развиться экзема Капоши с возможным летальным исходом. Запущенное течение может привести к неврозу: бессоннице, раздражительности, а также к стойким косметическим дефектам кожи. Лечение экземы зависит от ее формы и течения. Эффективны системное применение кортикостероидов, экстракорпоральная гемокоррекция, местная терапия и физиотерапевтическое лечение.
Общие сведения
Экзема – это хроническое воспалительное заболевание кожи аллергической природы, этиология и патогенез заболевания до конца не изучен, но наличие экземы у близких родственников, аллергические заболевания в анамнезе, воздействие эндогенных и экзогенных факторов в причинах появления мелкопузырьковой экземной сыпи выходят на первое место. Психовегетативные, нейроэндокринные и иммунологические нарушения могут спровоцировать экзему. В современной дерматологии выделяют несколько видов экземы (истинная, микробная, профессиональная, себорейная, детская), которые различаются клиническими особенностями.
Истинная экзема
Симптомы
Истинная экзема имеет хроническое течение с частыми рецидивами и проявляется симметричными участками воспаления на открытых участках кожи. При истиной экземе очаги воспаления гиперемированны, отечны, отмечается мокнутие поверхности. В пределах очага обнаруживаются группы мелких везикул с серозным содержимым. После того, как везикулы вскрываются, они оставляют типичные для экземы микроэрозии. Для истиной экземы характерен синдром «серозных колодцев», когда на эрозированной поверхности капельки экссудата опалесцируют, напоминая росу.
На периферии очага экземы наблюдаются единичные более крупные высыпания и пузырьки. Со временем количество вновь возникающих пузырьков уменьшается и микроэрозии ссыхаются в корки, после заживления которых сохраняется шелушащаяся отрубевидная поверхность.
При экземе ярко выражен полиморфизм всех элементов, на пораженной коже можно обнаружить и воспаленные участки разных стадий разрешения. Большинство больных экземой предъявляют жалобы на кожный зуд. Кроме основных очагов поражения могут быть рассеянные высыпания на различных участках кожи, но без мокнутия. Пациенты с давно диагностированной экземой отмечают у себя застойную гиперемию кожи, инфильтрацию и гиперпигментацию после купирования обострений, со временем кожный рисунок становится ярко-выраженным.
Диагностика
Диагностируют истинную экзему по острому началу и по клиническим проявлениям, симметричность очагов и мелкопаппулезный характер поражения, в сочетании с выраженным полиморфизмом элементов, а также наличие в анамнезе аллергических заболеваний и возможно недавно перенесенный стресс позволяют поставить диагноз «истинная экзема».
Микробная экзема
 Симптомы
Симптомы
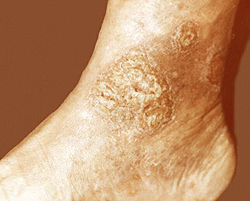
В патогенезе микробной экземы на первое место выходят различные варикозные симптомокомплексы, повторяющиеся травмы кожи и грибковая инфекция. Очаги поражения при микробной экземе асимметричны и располагаются в основном на нижних конечностях, излюбленная локализация – проекция пораженной варикозом кожи. Появление очагов микробной экземы в складках кожи связано с потливостью и нарушением личной гигиены. Границы экзематозных пятен неровные, прилегающая кожа инфильтрирована, имеет синюшно-красный оттенок.
Мокнутие и гнойные корки присутствуют на всех пораженных участках, по периферии встречаются единичные папулы и папуловезикулы. Микробная экзема осложняется остиофолликулитами и импетигинозными корками. Микробную экзему разделяют на микотическую, варикозную и паратравматическую.
Диагностика
Диагноз ставится на основании клинических проявлений, наличия в анамнезе пациента микозов, варикозных изменений вен нижних конечностей и частых травм. При микроскопии удается обнаружить микотические клетки, бактериологическое исследование применяют для выявления точного вида микоза и для определения чувствительности к препаратам.
При гистологическом обследовании характерен отек дермы с эпидермальной локализацией пузырей, массивная лимфоидная инфильтрация с преобладанием плазмоцитарных элементов, если микробная экзема носит длительный характер, то отмечаются склеротические изменения дермы.
Себорейная экзема
 Симптомы
Симптомы
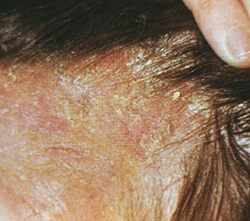
Особенностью себорейной экземы является появление очагов поражения на волосистой части головы, кроме того очаги располагаются в естественных складках кожи, на лице, вокруг пупка, за ушными раковинами и на сгибательных поверхностях. На волосистой части головы на воспаленных участках отмечается гиперемия, сухость кожи и зуд, при расчесывании отделяются серые отрубевидные чешуйки. Границы поражений имеют четкие очертания. В некоторых случаях себорейная экзема сопровождается экссудацией, тогда возникают серозные и серозно-гнойные корки, которые после снятия обнажают эрозированную мокнущую поверхность.
Если очаги возникают в местах естественных складок, то на их дне можно заметить глубокие болезненные трещины, ярко выраженный отек и инфильтрацию, а по периферии очагов мелкие серовато-желтые чешуйки и чешуйчатые корки. Очаги себорейной экземы на нижних конечностях и туловище имеют ровные и четки края и внешне выглядят как желто-розовые шелушащиеся пятна, в центре которых имеется сыпь мелкоузелкового характера.
Диагностика
Точной классификации экзем нет, а потому часть специалистов не признают себорейную экзему, как тип экземы, считая ее видоизмененным себорейным дерматитом или истинной экземой, с осложнениями в виде себореи. Но гистологические изменения при себорейной экземе отличны от изменений при себорее и при истинной экземе. Эпидермальные выросты удлинены, выражено расширение сосудов дермы, в которых кумулируются гликозаминогликаны.
При гистологическом исследовании выявляются также неспецифичные для других заболеваний кожи изменения, в их числе ослабление дыхательных ферментов дермы, разрыхление коллагеновой стромы и огрубевшие эластические волокна. Дифференцировать микробную экзему от истинной можно так же наличию кокковой флоры и большого количества липидов в поверхностных слоях эпидермиса.
Профессиональная экзема
 Симптомы
Симптомы
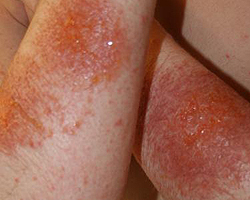
Профессиональная экзема – это длительное, вялотекущее хроническое заболевание кожи аллергической природы, которое возникает в ответ на постоянный контакт с раздражающими веществами. В патогенезе профессиональной экземы лежат постоянное воздействие производственных факторов (пыль, химическая агрессия, сухой или влажный воздух, частые микротравмы и др.), нарушения вегетативной нервной системы, нарушения проницаемости и ломкость сосудов. В результате сочетания этих факторов развивается сенсибилизация организма к профессиональным вредностям.
Клинически профессиональная экзема сходна с истинной, но провоцирующим фактором является постоянный контакт с раздражителем. Высыпания разного размера локализуются по всему телу, но преимущественно в местах контакта с сенсибилизирующим веществом. Клинические проявления наступают после повторного контакта с аллергенами или на коже с уже измененной ранее реактивностью. Сначала появляется отек и участки гиперемии, на которых в дальнейшем образуются мелкие множественные везикулы.
Диагностика
При опросе пациента выясняется, что имеются вредные факторы на работе, либо дома, а проявления усиливаются после непосредственного прямого контакта с раздражителем и каждый последующий контакт усиливает симптоматику экземы. Во время отсутствия воздействия профессиональных вредностей, например в отпуске, кожа выглядит клинически здоровой.
Лечение экземы
После подтвержденного диагноза экземы, необходимо устранить или снизить влияние провоцирующих факторов: нервно-психические перегрузки, прием препаратов, контакт с аллергенами и агрессивными веществами, провести лечение микозов и микробных заболеваний кожи.
Системная терапия
Проведение гипосенсибилизирующего медикаментозного лечения с использованием седативных и антигистаминных препаратов показано при любом виде экзем, плазмаферез и другие методы экстракорпоральной гемокоррекции также положительно влияют на состояние пациента. Витаминотерапия как внутренняя, так и местная активизирует процесс регенерации клеток.
Если обострение экземы протекает остро, носит генерализованный характер или же не удается купировать рецидив с помощью обычной терапии, то показано применение глюкокортикостероидов внутрь и место в минимальной эффективной дозе, после улучшения состояния дозу гормонов постепенно снижают. Но некоторым пациентам с экземой, которая принимает системный волнообразный характер, прием глюкокортикостероидов и антигистаминных препаратов показан ежедневно в поддерживающей дозе, внутримышечно вводят витамины группы В и С.
Местная терапия
Местно используют ретиноловые мази, применяют аппликации с мазями и пастами, которые обладают кератолитическим свойством, оказывают проивозудный эффект и содержат противовоспалительные и антисептические компоненты. Местная терапия экземы при еще невскрытых пузырьках заключается в нанесении нейтральных мазей, болтушек и пудр. Состав препарата для местного лечения подбирается индивидуально и изготавливается по выписанному врачом рецепту.
Обработка пораженных участков водой, растительным маслом и агрессивными дезинфицирующими растворами категорически запрещена. Пораженные участки следует оберегать от мороза, ветра, воздействия солнечного излучения, если же экземой поражается лицо, то очаги прикрываются асептической повязкой.
Физиотерапия
Многочисленны физиотерапевтические методы лечения экземы. К ним относятся: озонотерапия, магнитотерапия, лазерное лечение. Возможно проведение криотерапии пораженных экземой участков кожи. После купирования острой фазы, пациентам с экземой показано облучение лечебным ультрафиолетом, лечебные грязи и ванны. Индивидуального подбор комплекса физиотерапевтических процедур для пациентов с экземой осуществляет врач-физиотерапевт.
Профилактика
Лицам, у которых диагностирована экзема, необходимо соблюдать гипоаллергенную диету, отказаться от алкоголя и курения. Большое значение необходимо уделять личной гигиене, использование неароматизированного мыла и кремов на водной основе позволяют снизить риск рецидивов экземы.
Источник

КАТЕГОРИИ:
АвтомобилиАстрономияБиологияГеографияДом и садДругие языкиДругоеИнформатикаИсторияКультураЛитератураЛогикаМатематикаМедицинаМеталлургияМеханикаОбразованиеОхрана трудаПедагогикаПолитикаПравоПсихологияРелигияРиторикаСоциологияСпортСтроительствоТехнологияТуризмФизикаФилософияФинансыХимияЧерчениеЭкологияЭкономикаЭлектроника
Читайте также:
|
Экзема – хроническое, рецидивирующее заб-е с островоспалительными симптомами, обусловленными серозным воспалением эпидермиса и дермы. Возникает при воздействии внешних и внутренних раздражителей. Клинически проявляется в основном краснотой и пузырьками, сопровождающимися зудом и жжением. Этиология и патогенез. В настоящее время принято считать, что это заболевание полиэтиологично. У части детей отмечено проявление иммунопатологии с реагиновым типом аллергии (1 тип) и высоким уровнем IgE в крови, у других отмечается дисфункция Т-системы иммунитета. При экземе нарушены сосудистые реакции, терморегуляторный рефлекс, потоотделение и т.д. Но это только фон на котором развивается экзема, он дает возможность различным аллергенам сенсибилизировать кожу и вызвать экзематозный процесс. К предрасполагающим факторам относятся: 1) гиповитаминоз (В6); 2) дефицит микроэлементов; 3) дефицит ненасыщенных жирных кислот; 4) глистные инвазии; 5) нарушенные пищеварительные процессы; 6) холециститы; 7) дисбактериозы кишечника; 8) наследственные иммунодефициты; 9) вегетативный дисбаланс с недостаточной симпатикотонией; 10) дисметаболическая нефропатия. В этом процессе возникают и аутоаллергены усугубляющие течение болезни. В патогенезе отмечаются 2 принципиальных дефекта:[1] Доминирование холенергических процессов над адренергическими ЦГМФ > ЦАМФ предрасполагает к высвобождению гистамина из тучных клеток, усиление проницаемости сосудов и др.[2] дефицит зрелых Т-клеток (CD3) и Т-супрессоров (CD8) с повышением соотношения CD4/CD8 вероятно и обуславливающий высокий уровень IgE. Классификация: 1) истинная, 2) профессиональная; 3) детская; 4) микробная; 5) себорейная; 6) дисгидротическая; 7) проригенозная. Клинические признаки: краснота и отечность кожи (эритематозная стадия), затем на этом фоне появляются группы точечных мягких узелков и пузырьков с серозным содержимым до величены булавочной головки (везикулярная стадия), пузырьки вскрываются и на их мести образу точечные эрозии, серозные колодцы, из которых выделяется экссудат (мокнущая стадия), серозная жидкость засыхает в серовато желтые корки (корковая стадия) и наступает эпителизация. Эти стадии могут иметь различную длительность и наступать в разное время, что и обуславливает наличие в одном очаге клинические признаки разных стадий. Нередко в центральных участках наблюдается регресс высыпаний, а к периферии более свежие элементы. При хронической экземе на лихенифецированном темно-красном основании с различной периодичностью и в разном количестве появляются одиночные или сгрупированные точечные узелки и пузырьки, отдельные корочки, чешуйки. Мокнутие обычно не значительное. Их течение прерывается обострениями протекающими как острая экзема. Истинная экзема чаще локализуется на руках и лице; высыпания симметричные; процесс носит распространенный характер; границы очагов нечеткие; отмечается полиморфизм высыпаний; склонность к везикуляции и мокнутию. Иногда очаговое поражение приобретает распространенный характер, сопровождается ознобами. Хар-ся островоспалительной отечной эритемой с последующим высыпанием группы мельчайших серопапул или пузырьков – микровезикул, которые быстро вскрываются, не успев прочно оформиться. На месте быстро вскрывшихся серопапул и везикул обнажаются точечные эрозии, так называемые серозные колодцы, из глубины которых выделяется серозный экссудат, образуя обильно мокнущую поверхность. Постепенно серозная жидкость подсыхает, образуя серовато-желтые корки, под которыми наступает эпителизация. Т.о., в течении экземы четко выступают стадии – эритематозная, папуловезикулезная, мокнутия и корковая. Вследствие волнообразного развития процесса все первичные элементы – эритема, серопапулы и везикулы – вступают одновременно, создавая один из наиболее хар-ных признаков экземы – эволюционный полиморфизм. Детская экзема – хар-ны признаки истинной экземы. Микробная экзема.Развивается на месте хронических очагов пиодермии: инфицированных ран, трофических язв, свищей и т. д. Начинается чаще на голенях; высыпания асимметричные; процесс вначале ограниченный, границы очагов четкие; полиморфизм высыпаний с преобладанием пиогенных элементов. Образуются резко ограниченные круглые и крупнофестончатые очаги с “воротничком” отслаивающегося рога по периферии. Часто эти участки покрыты зеленовато или серовато-желтыми корками, при их снятии видна красная, мокнущая поверхность с “серозными колодцами”, имеется склонность к периферическому росту. Вокруг, на внешне здоровой коже, часто виды очаги отсева – отдельные мелкие пустулы и очажки. Процесс сопровождается зудом. Разновидностями микробной экземы являются: паратравматическая (околораневая), варикозная экзема. Первоначально процесс локализуется вокруг раны, а затем и на других участках кожи. Профессиональная экзема. Возникает у рабочих и служащих в результате воздействия профессиональных вредностей аллергена (сенсибилизатора). Профессиональная экзема –возникает от производственных аллергенов. Себорейная экзема. Развивается при себорее. Очаги локализуются преимущественно на участках кожи, богатых сальными железами: на волосистой части головы, ушных раковинах, лице, лопатках, подмышечных областях и т.д.; возникает после наступления периода половой зрелости. Обычно протекает спокойно, без мокнутия, имеются резко ограниченные розовато-желтые, покрывающиеся чешуйками, корками или слегка шелушащиеся пятна, иногда узелковые высыпания. Могут сливаться и образуют форму слившихся колец. Экзема губ, или экзематозный хейлит.Проявляется высыпаниями на красной кайме губ. Процесс не сопровождается значительным воспалением; морниутие минимально, в хронической стадии лихенизация незначительна. превалирует картина подострого воспаления с образованием маленьких тонких корочек и чешуек, могут возникать многочисленные трещины, покрывающиеся кровянистыми корочками. Дифдиагностика проводится в основном с нейродермитом, а экзема губ с атопическим, актиническим и контактным хейлитом. Диагноз устанавливается по совокупности клинических данных. Лечение проводится с учетом нервно-аллергического генеза. Седативные препараты (бром, валериана) и гипосенсебилизирующая терапия. При тяжелых формах с сильным зудом, кортикостероидные препараты (дексаметазон по 1 мг 3 раза после еды + препараты калия или по альтернирующей схеме). Гипосенсебилизирующая диета, во время обострения холодные примочки, после прекращения мокнутия водные или масленые “болтушки” (в их состав в входят 2-5% ихтиол, нафтан-нафтан, 1% ментол и т.д. ), а после уменьшения гиперемии переходят на пасты (2% борно-дектярная, 20-33% нафта-нафтанлановая паста), 5% паста АСД, 2-5% серно дегтярная паста и др. Прогноз обычно благоприятный. Пофилактика. В профилактике экземы у детей существенное значение имеет рациональный режим жизни и питания беременных. В другом возрасте – режим ухода, питания, закаливание. Систематическое диспансерное наблюдение и использование санаторно-курортного лечения в период ремиссии.
Дата добавления: 2015-01-29; просмотров: 76; Нарушение авторских прав
Источник
