Экзема и грибок в ушах
Экзема в ушах – дерматологическое заболевание. Выражается она такими симптомами, как покраснения, зуд, корки на коже. Хоть болезнь и не передается при прямом контакте, существуют определенные причины, которые могут спровоцировать появления симптоматики в ушах – особенной локализации, лечение которой считается безотлагательной задачей для пациента. Заболеть ею может любой человек, вне зависимости от пола и возраста. Локализуется она на любом участке тела, в том числе в ушах.
При появлении первых симптомов болезни следует незамедлительно обращаться к врачу за диагностированием и установкой необходимых методов лечения. Хоть полностью вылечить болезнь невозможно, можно снять ее симптоматику – лучше это делать на начальной стадии, до проявления осложнений, с которыми бороться очень тяжело. Рассмотрим причины, симптомы и методы лечения экземы в ушах.
6 фото Экземы на ушах с описанием
Причины экземы в ушах
Первопричина появления симптомов экземы специалистам неизвестна до сих пор. По мнению дерматологов, болезнь не появляется по одной причине – для ее развития необходимо два и более провоцирующих фактора. По проведенным исследованиям, наиболее часто пациенты страдают экземой из-за аллергической реакции, вызванной употреблением продуктов питания, химическими веществами, реакции на экологию в месте проживания.
Так, врачи выделяют целый ряд причин, которые можно разделить на выраженные внутренним и внешних характером проявления.
Внутренние факторы:
- Заболевания эндокринной системы, вследствие чего плохо вырабатываются гормоны или вырабатываются больше нормы. Особенно экзема часто встречаются у людей, страдающих от ожирения и сахарного диабета. При этих заболеваниях секреция сальных желез очень высокая, вследствие чего появляется реакция организма.
- Наследственность. Чаще встречается экзема у людей, в роду которых уже есть больные ею.
- Стрессы, переживания, волнения, нарушение режима сна.
- Болезни желудочного тракта, сердечно-сосудистой и центральной нервной систем.
- Нарушения обменных процессов и иммунитета.
- Вытекание гноя при гнойном отите.
- Наружный отит.
Внешние факторы:
- Передозировка лекарственными средствами, антибиотиками, иммуностимуляторами.
- Аллергическая реакция на бытовую химию, различные химические вещества, уходовые средства для кожи и волос, при экземе конкретно в ушной раковине – на материалы, используемые для сережек, клипс.
- Повреждение ушной раковины, царапины, ранки, микротравмы.
- Плохая экологическая ситуация в месте, где проживает пациент.
Узнать подробнее
Симптомы экземы в ушах
Симптоматика напрямую зависит от стадии заболевания.
- Так, на начальной стадии, первым образом появляется покраснение ушей, отекание. Из-за отека ширина слухового прохода заметно сужается, поэтому пациент наблюдает за собой ухудшение слуха.
- Следующей стадией является появление папул с жидкостью. Вскоре они лопаются, появляются мокнутия.
- При экземе наружного уха жидкость, выделенная из папул, подсыхает и образует корки над пораженными участками. Под ними кожа влажная. Появляются новые пузырьки на коже, которые также вскоре вскрываются и процесс повторяется.
При экземе на ушах поражаются области раковины, кожа за ушами, слуховой проход. Редко болезнь поражает определенную часть уха.
В зависимости от разновидности заболевания меняются и некоторые особенности:
- При истинной экземе все симптомы стандартные.
- Профессиональная экзема вызвана контактом пациента с аллергеном. Аллергическая реакция может появиться при длительном контактировании с химическим веществом. Достаточно устранить все контакты с раздражителем или использовать защитные средства, в таком случае симптомы болезни пройдут полностью.
- Микробная экзема вызывается отитами в ушах. Из-за того, что гной вытекает, он может попасть на любую мельчайшую травму в ухе и вызвать инфицирование. Микробная экзема вызывается бактериальными, грибковыми инфекциями.
- Абортивная экзема появляется вследствие перенесенной ангины, ОРВИ. Наиболее часто у детей, так как у них сниженный иммунитет. Характеризуется всеми симптомами экземы, кроме образований мокнутия.
- Себорейная экзема. На уши она переходит при прогрессирование поражения на волосяном покрове. Также себорейная экзема переходит на область шеи. За ушами образуются желтые чешуйки.
Чтобы ознакомиться с симптомами экземы в ушных раковинах, просмотрите фото.
Лечение экземы в ушах
Перед началом лечения пациенту надо пройти диагностические процедуры у лечащего врача.
При появлении первых симптомов необходимо срочно обращаться к дерматологу. Продиагностировать экзему в области уха для опытного врача считается довольно легкой задачей при внешнем осмотре. Но чтобы подтвердить диагноз, проводятся специальные анализы, собирается анамнез. Проводятся исследования работы внутренних органов: эндокринной системы, иммунитета, наличие аллергии.
- При внешнем осмотре врач исследует области поражения коже.
- Может понадобиться дерматоскоп – прибор для увеличение для более подробного изучения высыпаний.
- Врач направляет пациента на сдачу аллергопроб, чтобы выявить источник раздражений.
- Биопсия кожного покрова – исследования пораженного участка под микроскопом. Данный метод применяется редко, в случае недостоверной установки диагноза.
Так как экзема в ушах может вызвать нарушение слуха, то понадобится консультация с ЛОР-врачом.
Лечащий врач должен назначать лекарства. Это обеспечит большую безопасность и эффективность лечения. Самостоятельный выбор средства может обернуться нежелательными последствиями.
Может понадобиться комплексное лечение. Различные виды процедур, препаратов могут быть следующими:
- Антигистаминные средства – уменьшают проявление аллергической реакции, соответственно снимается зуд, сыпь. Популярные средства: Супрастин, Зодак, Зиртек.
- Инъекции с витаминами (группа В, витамины А, Р, С) для улучшения иммунитета и повышения содержания данных витаминов в крови, которые содержатся в недостатке при экземе.
- Успокоительные препараты – снижают подверженность стрессам, стабилизируют режим сна.
- Физиотерапия – включает облучение УФ-лучами, электросон и другие процедуры.
- Использование медикаментозных препаратов (натуральных, синтетических, гормональных и без гормонов).
- Применение рецептов народной медицины для облегчения симптомов (с разрешения врача).
На период лечения врачи назначают специальную диету для пациента. Согласно ей, запрещается употреблять жареное, соленое, копченое, сладкое, мучное, острое, то есть исключить любые аллергены. Также запрещается употреблять продукты, на которые у пациента аллергия. Рекомендуется употреблять больше овощей, фрукты, другие продукты без аллергенов в составе или со средним содержанием их. Врачи советуют соблюдать режим сна, употреблять достаточное количество воды.
Лечение экземы в ушах народными средствами
Среди «бабушкиных» рецептов найдется множество способов лечения экземы в ушах. Но следует учитывать, что самостоятельно начинать лечение народными методами нежелательно, так как можно вызвать осложнения. Перед этим необходимо проконсультироваться со специалистом.
Например, картофель в сочетании с медом в виде примочек снимает покраснение с ушей, отеки, болевые ощущения, зуд, а сочетания различных трав в виде компрессов выполнят роль антисептика, снимут отеки, воспаления, зуд. На эту роль могут подойти ромашка, календула, тысячелистник.
Лечение экземы в ушах медикаментозными методами
После диагностирования лечащий врач назначает необходимые пациенту препараты. Самостоятельный выбор лекарства для терапии экземы в области ушей – дело очень рискованное и небезопасное, заниматься этим должны отоларинголог и дерматолог.
Выбор лекарства в лечении экземы ушей зависит от стадии и вида болезни, ее симптомов.
Мокнущая экзема включает использование антисептиков и различных средств, которые подсушивают кожу. Когда кожа перестает быть влажной, используют различные масла, крема, пасты для размягчения корок.
При хронической стадии болезни применяют гормональные лекарства с нафталанской нефтью, дегтем и ихтиолом в составе, так как зачастую только они могут справиться с симптомами болезни. Но у них есть довольно обширные списки противопоказаний и побочных эффектов, поэтому применять их можно только по назначению врача и строго по указанной дозировке.
Микробная экзема в ушах – довольно проблематичная болезнь, поэтому вылечить ее своевременно считается первостепенной задачей. При ней применяют антибиотики, лечащий врач назначает мазь или крем для наружного применения.
При себорейной экземе симптомы могут перейти на уши. В таком случае применяют различные лосьоны, мазь с бором, серой и салициловой кислотой, различные крема.
На время сна и при водных процедурах в уши вставляют турунды.
Профилактика экземы в ушах
Для защиты от рецидивов экземы в ушах надо соблюдать профилактические меры:
- Следовать диете при экземе, принимать витамины, пить достаточно воды.
- Испытывать легкие физические нагрузки.
- Исключить контакты с аллергенами, бытовой химией, отказаться от косметики с некачественным синтетическим составом.
- Своевременно обращаться к врачу.
Загрузка…
Источник
После отита наиболее распространенная причина обращения к отоларингологу – ушной грибок. Заболевание, известное как отомикоз, провоцирует попадание грибковых возбудителей различного типа. Проблема актуальная для взрослых и детей, часто проявляется после перенесенного гриппа на фоне ослабления иммунитета. Чтоб не потерять слух, важно знать первые признаки и способы лечения, бережно относиться к гигиене ушей.
Причины возникновения грибка в ушах
На коже человека постоянно присутствует разнообразные микроорганизмы, составляющие условно-патогенную микрофлору. При ослаблении иммунитета происходит нарушение баланса, заражение опасными возбудителями. Если воспаление начинается в слуховом проходе, возникает отомикоз уха.
Попадание грибка в ушной проход происходит по разным причинам:
- повреждения при чистке;
- инородные тела;
- врожденные аномалии строения;
- несоблюдение гигиены;
- потливость.

Чаще всего при диагностике обнаруживается в ушах дрожжевой грибок рода Candida albicans. Он легко переносится с загрязненными руками, наушниками, полотенцем. Не менее опасен в ухе плесневой возбудитель Aspergillus, распространенный в естественной среде. Он переносится с частичками эпителия, пылью, попадает на кожу при чихании или кашле со слюной.
Мелкие споры, провоцирующие грибок в ушах, остаются на руках при обработке почвы, одежды, пищевых продуктов. Микоз часто активизируется при ангине, ларингите, гайморите, проникает в слуховой проход через евстахиеву трубу из носа.
Классификация микоза ушей
В медицинской практике выделяется классификация заболевания, помогающая отоларингологу правильно установить диагноз. По месту локализации инфекции микоз ушей делится на несколько видов:
- наружный (в слуховом проходе ближе к раковине);
- мирингит перепонок;
- отит среднего уха;
- послеоперационная форма.
По длительности заболевания различают:
- острый (не более 4-х недель);
- подострый (до полугодия);
- хроническая форма (от 6 месяцев).
Нередко обнаруживается грибок за ушами, протекающий в виде сухости кожи шелушения, зуда. Каждый второй случай приходится на острый процесс, перетекающий в хроническую форму. В зависимости от наименования микоза различают кандидоз, мукоидоз, бластомикоз.
Симптоматика
Попадание воды или царапина создают благоприятную среду для болезни. Грибок ушей развивается в течение нескольких недель, начинается с легкого зуда. Человек старательно чистит проход, распространяя споры на здоровую раковину. Проявление симптомов зависит от стадии болезни, типа возбудителя, усиливается при приливе крови к голове, стрессе.
Симптомы болезнетворного грибка в ухе схожи между собой. Болезнь начинается с нестерпимого зуда, который сопровождаться жжением, покалыванием. В запущенной стадии появляются жидкие выделения с неприятным запахом, указывающие на присоединение инфекции.

Наружный отомикоз
Микоз наружного уха чаще является последствием неправильного ухода, нарушения ежедневной гигиены. Симптоматика напоминает проявление отита:
- ухудшается слух;
- выделяются сухие корочки;
- боль при надавливании;
- выделения прозрачные или с охряным оттенком.
При микозе наружного уха наблюдается слабость, повышается температура, отекают лимфатические узлы. При заложенности начинает болеть голова. Зуд не снимается после чистки перекисью водорода.
Средний отомикоз
Около 70% микозов среднего уха вызваны плесневыми возбудителями. К основным признакам присоединяется гноетечение с неприятным запахом. Ближе к перепонке периодически возникает раздражение, а при надавливании ватной палочкой – дергающая боль. Человека мучает мигрень, сильно падает слух. При отсутствии терапии гной может переходить на костные ткани носа, надкостницы верхней челюсти, провоцировать остеомиелит.
Мирингит
Заболевание барабанной перепонки является осложнением среднего или наружного микоза. Симптомы не отличаются от других видов: снижение слуха, болезненность, покалывание внутри. Характерный признак – сильные спазмы при резком движении головы, наклонах туловища. Становится причиной повышения давления, образования плотных пробок из серы.
Послеоперационный отит
При занесении хирургом инфекции или распространения гнойной жидкости во время операции может начаться грибковый отит, осложняющий период реабилитации. На проблему указывает ряд признаков:
- значительно увеличивается выделение гноя;
- при промывании выходят корочки коричневого цвета;
- ноющая боль;
- тугоухость.
Пациенту требуется специальное лечение антибиотиками, контроль отоларинголога, применение антисептиков.
Диагностика
При подозрении на микозное воспаление врачу необходимо определить вид грибка, который спровоцировал патологию. Для этого применяются следующие методики:
- рентгеновские снимки;
- микробиологические исследования;
- высевание биологического материала;
- эндоскопия.

В лабораторных условиях производится исследование корочек и выделений, показывающих наличие спор. При попытке выделить ушной грибок у человека может обнаружиться бактериальная или вирусная инфекция. При осложнениях требуется помощь хирурга, миколога, иммунолога.
Лечение
Обнаружив грибок в ушной раковине, необходимо выявить причину заражения: внутренние воспаления ЛОР органов, ослабление иммунитета, кандидоз. Перед началом лечения врач удаляет серные пробки, освобождает слуховой проход от скоплений гноя. Все препараты можно применять в домашних условия, сочетать гигиену и физиотерапевтические процедуры.
Медикаментозное лечение
Наиболее удобны при использовании противогрибковые ушные капли. Они легко дозируются, проникают максимально близко к очагу воспаления. Перед использованием их прогревают до температуры 25–35°, чтобы не спровоцировать спазмы барабанной перепонки. Для лечения рекомендуются жидкие составы:
- Кандибиотик;
- Клотримазол;
- Пимафуцин;
- Нифтифин.

Если при отомикозе беспокоит зуд и раздражение, можно использовать капли с добавлением анестетика или гормонального компонента: Дексаметазон, Крезилацетат, Отипакс. Не менее эффективна мазь от наружного грибка в ушах, которую наносят тонким слоем с помощью стерильной ватной палочки. В зависимости от вида возбудителя рекомендуются:
- Аспергилл;
- Микроспор;
- Тербинафин;
- Нитрофунгин.
Не всегда от грибка в ушах помогают капли или мази. Если заболевание привело к поражению внутренней улитки и барабанной перепонки, обильно выделяется гной, необходимо принимать лекарство от микоза в таблетках. Оно поддержит организм изнутри, сильно ослабит возбудитель и защитит внутренние органы от опасного заражения. Помогают в борьбе с дрожжевыми и плесневелыми колониями:
- Тербинафин;
- Нитрофунгин;
- Флуконазол;
- Пимафуцин.
В некоторых случаях отомикоз осложняется нагноением костной ткани. Пациенту рекомендуется антибиотикотерапия, которая уничтожает патогенную микрофлору, останавливает заболевание при послеоперационном отите. Для поддержания иммунитета дополнительно используются комплексы с лактобактериями, восстанавливающие баланс полезных веществ.
Народная медицина
При обострении заболевания лечение болезненного грибка в ушах у человека можно дополнить народными методиками. Они помогают снять неприятные симптомы, уменьшают воспаление и жжение. Но их применение допускается только при отсутствии нагноения и перфорации перепонки. Наиболее эффективные и доступные средства:
- свежий сок лука, алоэ, чистотела;
- отвар лаврового листа, аптечной ромашки;
- турунды с яблочным уксусом;
- настойка прополиса.
Традиционными средствами для лечения ушного грибка являются натуральные и эфирные масла. Многие растения содержат огромное количество антисептических кислот, обладают ранозаживляющим и антибактериальным действием. Для терапии рекомендуются составы с вытяжкой чайного дерева, облепихи, шалфея. Эвкалипт помогает справиться с бактериями, а розмарин уменьшает жжение.

В домашних условиях можно лечить отомикоз тампонами, пропитанными соком растения каланхоэ, который смешивают с настойкой календулы, отваром герани. Для стимуляции иммунитета пациенту следует добавлять в чай капли эхинацеи, укреплять здоровье правильным питанием и закаливанием. Во время лечения важно постоянно подсушивать проход, удалять жидкие выделения, чтобы исключить среду для развития микоза.
Профилактика
Если не лечить заболевание, последствия отомикоза станут настоящей проблемой. У некоторых диагностируется постоянная заложенность уха, которая сказывается на профессиональных качествах, мешает в жизни. Не допустить воспаления помогает ежедневная профилактика заражения. Она заключается в соблюдении легких правил:
- при купании закрывать слуховой проход;
- не чистить уши посторонними предметами;
- доверять удаление пробок опытному врачу.
Необходимо следить за питанием, заниматься спортом, чтобы иммунитет надежно защищал от грибка. При появлении инфекции на ногтях или во рту рекомендуется в качестве профилактики протирать раковину раствором Кандида, камфорным маслом. Это поможет избежать проблем и сохранит слух.
Источник
Экзема наружного уха – это хроническое рецидивирующее аллергическое заболевание кожных покровов, обусловленное серозным воспалением эпидермиса и дермы. Основные клинические симптомы: сильный зуд, жжение, гиперемия, отечность, папуло-везикулезная сыпь, сменяющаяся мокнущими эрозиями, корками, шелушением и лихенификациями. Диагноз основывается на результатах внешнего осмотра и дерматоскопии, которые при необходимости дополняются аллергопробами и биопсией. В процессе лечении используются противоаллергические и гипосенсибилизирующие препараты, антибиотики, НПВП, глюкокортикостероиды, анаболические гормоны, кортикостероидные мази, иглотерапия.
Общие сведения
Экзема наружного уха – одно из самых распространенных дерматологических заболеваний этой локализации. В общей сложности данная патология составляет порядка 35% от всех поражений кожных покровов лор-органов. Ее распространенность колеблется в пределах 2,5-6 случаев на 1 000 населения. Заболевание встречается во всех возрастных группах – от 4 месяцев до 75 лет с пиком заболеваемости в 35-45 лет. За исключением себорейной формы, которой чаще страдают мужчины, это болезнь с одинаковой частотой диагностируется у представителей обеих полов. Осложнения наблюдаются относительно редко – не более чем в 15% случаев.
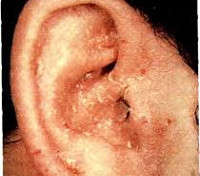
Экзема наружного уха
Причины
Патология относится к ряду полиэтиологических. Наибольшую значимость в процессе ее развития отводят дисфункции нервной системы, нарушению работы эндокринных желез, гиперчувствительности организма и генетическим аномалиям. Склонность к этому заболеванию наблюдается у детей с экссудативно-катаральным диатезом. Провоцирующими факторами могут стать экзогенные или эндогенные влияния либо их сочетание. К самым распространенным из них относятся:
- Эндокринные патологии. Наиболее часто выявляется нарушение работы гипофиза, надпочечников, половых желез (яичек или яичников). Отдельно выделяют сахарный диабет и гипотиреоз, которые влияют и на другое звено патогенеза, становясь причиной иммунной недостаточности.
- Иммунодефицит. Патология может развиваться фоне нарушения работы иммунной системы, обусловленного выраженным авитаминозом, хроническим стрессом, переутомлением, длительным приемом цитостатических препаратов или прохождением лучевой терапии, наличием онкологических заболеваний.
- Внешнее воздействие на ушную раковину. Спровоцировать экзематозное поражение ушной раковины способно постоянное механическое трение, переохлаждение, контакт с химическими веществами – косметикой, производственными химикатами.
- Наличие хронических очагов инфекции. Хронические тонзиллиты, отиты, нелеченые кариозные зубы – источники патогенной микрофлоры, которая гематогенным, лимфогенным или контактным путем может проникать к коже ушной раковины.
Патогенез
В современной медицине экзематозные процессы трактуются как аномальная иммунная реакция IV типа по Джейлу и Кумбсу, которая приводит к воспалительным изменениям, склонности к вторичному инфицированию. В основе этого явления лежат четыре основных фактора: недостаточность иммунитета, повышенная чувствительность организма к тем или иным веществам, нарушение работы ЦНС и наследственная склонность. Имеющаяся недостаточность защитных сил организма заключается в дисфункции простагландинов и циклических нуклеотидов, что приводит к уменьшению активности нейтрофилов, Т-хелперов и неспецифических защитных факторов, в том числе – фагоцитоза.
Кроме того, наблюдается изменение соотношения иммуноглобулинов в крови – недостаток IgM и чрезмерный синтез IgG, IgE. Генетический компонент заболевания заключается в наличии в хромосомах специфического гена В-22 по системе HLA. Нарушение работы нервной системы сопровождается повышением сосудистой проницаемости и чрезмерной чувствительностью гладкомышечных волокон к воспалению за счет гипертонуса парасимпатической части периферической НС и дисрегуляции гипоталамуса. Травматическое повреждение региональных нервных волокон также способствует развитию этой патологии. На фоне проникновения инфекции в таких условиях происходит синтез аутоантител, поддерживающих хроническое воспаление в тканях уха.
Классификация
В зависимости от этиопатогенетических и клинических особенностей можно выделить несколько форм экземы наружного уха. Это позволяет более детально дифференцировать патологию с другими нозологическими единицами, правильно подбирать терапевтические схемы. Таким образом, классификация экзематозного процесса ушной локализации включает в себя следующие варианты:
- Истинная или идиопатическая. Характерно развитие частых рецидивов, спровоцированных любыми, даже незначительными по своей интенсивности раздражителями. Зачастую точную причину установить не удается.
- Микробная. Формируется на месте хронических гнойных очагов – в зоне ранее полученных и инфицированных ран, трофических язв, царапин, хондроперихондрита. Особая роль отводится хроническому гнойному среднему отиту, сопровождающемуся гноетечением.
- Микотическая. Развивается на фоне гиперчувствительности организма к грибковым антигенам. К наиболее распространенным причинам относятся стригущий лишай, кандидоз наружного уха и другие формы микотического поражения этой области.
- Себорейная. Встречается среди больных, страдающих себореей, часто является маркером ВИЧ-инфекции и СПИДа. Помимо кожи ушной раковины при ней поражаются и другие участки тела, богатые сальными железами: волосистая часть головы, межлопаточная область, носогубная складка и т. д.
- Профессиональная или контактная. Характерна для людей с повышенной чувствительностью к веществам, с которыми они вынуждены постоянно контактировать на производстве. Зачастую это соли хрома и никеля, искусственные красители, формальдегид, разнообразные смолы.
Симптомы экземы наружного уха
Несмотря на наличие разных форм заболевания, у всех вариантов патологии прослеживается типичная последовательность развития клинических симптомов, включающая следующие стадии: эритематозную папуло-везикулезную, мокнущую и корковую. Начало, как правило, острое. Первичными проявлениями становятся выраженная гиперемия, отечность, невыносимый зуд, жжение, редко – боль.
Со временем на их фоне возникает кожная сыпь в виде папул и везикул, заполненных серозной жидкостью. Вскрывшись, они оставляют после себя небольшие мокнущие эрозии по типу «серозного колодца» – наиболее характерный симптом экземы. В процессе заживления образуются корки серо-желтого цвета, появляется шелушение, экскориации и лихенификации, постепенно стихает зуд. Далее процесс переходит из острого в хронический, что без должного лечения может длиться годами.
Истинная экзема наружного уха характеризуется симметричностью, отсутствием четких границ гиперемии и формированием вторичных депигментированных пятен на коже. Клинические особенности микробной экземы – возникновение зудящего участка покраснения и отека, обладающего четким, ярко выраженным контуром; отторжение рогового слоя кожи на периферии; формирование большого количества гнойных корок, полностью покрывающих здоровую кожу и мелких пустул на рядом расположенных участках. При микробном варианте сочетаются классические признаки грибкового заболевания и экзематозного процесса. Себорейная форма проявляется бляшками, милиарными папулами желтоватого или бурого цвета, сливающихся между собой в форме кольца или «гирлянды».
Осложнения
Наиболее распространенное осложнение экземы наружного уха связано с вторичным присоединением бактериальной флоры путем инфицирования расчесов или эрозий. Это приводит к развитию импетиго или фурункулеза, сопровождающихся общим интоксикационным синдромом. Реже возникают эритродермия, регионарный лимфаденит и лимфангит. При поражении слухового прохода может происходить сужение его просвета с формированием стриктуры или полной атрезии. При длительном, часто рецидивирующем течении заболевание способно трансформироваться в нейродермит.
Диагностика
Диагностика экземы наружного уха не представляет сложностей для опытного специалиста. Диагноз устанавливается лечащим отоларингологом или дерматовенерологом на основании анамнестических сведений, жалоб и специфической клинической картины. При опросе особое внимание уделяется сопутствующим эндокринным патологиям, дефициту иммунитета, условиям труда и наличию аллергических заболеваний. Определяется последовательность развития имеющихся симптомов, ранее проводимое лечение. Дальнейшая диагностическая программа включает следующие методы обследования:
- Визуальный осмотр. Внешние проявления зависят от стадии заболевания, могут включать резкую, ограниченную гиперемию, везикуло-папулезную сыпь, мокнущие эрозии или корки различного характера.
- Дерматоскопия. При малом увеличении дерматоскопа (´10) определяется неравномерное очаговое распределение кровеносных сосудов в виде характерных точек, шелушение или корочки.
- Отоскопия. Применяется при признаках вовлечения в процесс слухового канала. Визуальные изменения заключаются в отрубевидном шелушении. Воспаление слабовыраженное или отсутствует. Характерное мокнутие наблюдается только при сильном расчесывании.
- Аллергопробы. Используются для определения веществ, к которым имеется повышенная чувствительность у пациента. Исследование наиболее информативно при профессиональной и идиопатической экземе, так как позволяет обнаружить триггер.
- Биопсия кожи. Назначается при невозможности четко дифференцировать экзематозный процесс от других дерматологических патологий, в особенности на эритематозной стадии развития.
Лечение экземы наружного уха
Лечение заболевания комплексное, зависит от формы и степени тяжести, обычно состоит из системной и местной терапии. Основную роль играют фармакологические средства, реже используются физиотерапевтические процедуры, курортотерапия. Параллельно проводится лечение сопутствующих патологий, способствующих развитию экземы. При экзематозном поражении кожных покровов наружного уха показаны следующие терапевтические мероприятия:
- Системные препараты. Для борьбы с аллергическими реакциями применяются гипосенсибилизирующие и антигистаминные средства, транквилизаторы и нейролептики, витаминные комплексы, иммуномодуляторы и НПВС. В тяжелых случаях назначают небольшие дозы глюкокортикостероидов в сочетании с анаболическими стероидными гормонами. C целью предотвращения вторичного инфицирования и терапии микробной формы применяют антибактериальные средства.
- Наружное лечение. Для удаления корок и отшелушившейся кожи используются марлевые повязки, пропитанные растительным маслом. На стадии мокнутия показаны охлаждающие примочки из растворов борной кислоты, нитрата серебра или резорцина, после ее купирования – кортикостероидные мази, кератопластические препараты. При микробной форме экземы назначаются анилиновые красители и мази на основе антибиотиков.
- Физиотерапия и курортотерапия. При переходе заболевания в хроническую стадию целесообразно использование сероводородных, радоновых ванн. При сильном зуде показана акупунктура, а на фоне выраженной инфильтрации и лихенизации – аппликации с озокеритом и парафином, лечебные грязи. При низкой эффективности всех вышеупомянутых средств применяется рентгенотерапия.
Прогноз и профилактика
Прогноз для жизни благоприятный, для выздоровления – во многом зависит от возможности устранить влияние этиологических факторов и провести коррекцию нарушений работы внутренних органов и систем. При современно начатом, правильно подобранном лечении острой формы заболевания полное выздоровление наступает на 20-25 сутки. Исключение составляет идиопатическая экзема, терапия которой затруднительна. К профилактическим мероприятиям относится соблюдение правил личной гигиены, ограничение контакта с аллергенами (продуктами питания или химическими веществами), раннее лечение пиодермий, коррекция имеющихся системных патологий и иммунодефицитных состояний.
Источник
