История болезни по псориазу ладоней и стоп
ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ
ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ВЫСШЕГО
ПРОФЕССИОНАЛЬНОГО ОБУЧЕНИЯ «ОРЕНБУРГСКАЯ
ГОСУДАРСТВЕННАЯ МЕДИЦИНСКАЯ АКАДЕМИЯ
МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ И
СОЦИАЛЬНОГО РАЗВИТИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ»
Кафедра дерматовенерологии
Зав. кафедрой – профессор,
д.м.н. Воронина Л.Г.
Преподаватель – доцент, к.м.н. Поршина О.В.
ИСТОРИЯ БОЛЕЗНИ
Кривопалов Станислав Юрьевич,
39 лет
Клинический диагноз:
Ладонно-подошвенный псориаз
(тип Барбера), стадия обострения, внесезонный
тип.
Куратор: студентка 503 группы
Попова Е.В
Начало курации: 24.04.12г.
Окончание курации:.10.05.12г.
Оренбург 2012 г.
Паспортная часть.
- ФИО Кривопалов Станислав Юрьевич
- Возраст 39 лет
- Дата поступления 18.04.12г.
- Адрес п. Тюльган
- Место работы ООО «Проминком» жестянщик (вахтовым методом)
- Клинический диагноз:
Ладонно-подошвенный
псориаз (тип Барбера), стадия обострения,
внесезонный тип.
ИСТОРИЯ ЗАБОЛЕВНИЯ
Жалобы:
На высыпания в области
ладоней и подошв стоп, сопровождающиеся
периодическим, умеренным зудом, шелушением
и чувством стягивания кожи. При выполнении
какой либо тяжёлой длительной физической
работы появляются болезненные трещины
ладоней.
Анамнез заболевания:
Считает себя больным с ноября
2011 года, когда на работе (в Смоленске)
он впервые заметил ярко красные пятна
на ладонях, которые сопровождались зудом
умеренной интенсивности. Появление высыпаний
связывает со стрессовой ситуацией, возникшей
на работе. По приезду домой в декабре
2011 обратился за помощью к врачу по месту
жительства, получал амбулаторное лечение:
крем белосалик и радевит. Высыпания разрешились
через 2 недели. В феврале 2012 года высыпания
вновь появились на стопах и кистях. Получал
амбулаторное лечение: р-р реамберина,
капсулы Эссенциале, крем Белосалик, Акридерм
СК. Высыпания разрешились. В марте 2012
года после перенесенного стресса, появились
высыпания на коже кистей, стоп. Обратился
за помощью к дерматологу по месту жительства,
направлен в ГБУЗ ООКВД. 18.04.12г. явился
на приём к дерматологу ГБУЗ ООКВД, направлен
на стационарное лечение в связи с неэффективностью
амбулаторного лечения, тяжести кожного
процесса.
ИСТОРИЯ ЖИЗНИ
Станислав Юрьевич родился
20 октября 1972 года в п.Тюльган. Возраст
родителей при рождении: матери 25, отцу
27. Родился в срок. Второй ребенок в семье
(есть старшая сестра). Физически и интеллектуально
развивался нормально, от сверстников
не отставал. С семи лет пошёл в школу.
Учился хорошо. Активно участвовал в школьной
жизни и занимался спортом. По окончании
10 классов был направлен на службу в армию
в ВДВ. По приходу из армии учился в институте
им.Губкина. По окончании учёбы работал
вахтовым методом за границей, по России
блистеровщиком, жестянщиком, вплоть
до настоящего времени. Женат, имеет 2х
детей. Материально обеспечен. Условия
жизни, жилищная обстановка благоприятные.
Питание рациональное и полноценное. Условия
работы удовлетворительные. Вредные привычки
отрицает. Оперативные вмешательства
не проводились. Туберкулёз, сифилис, венерические
заболевания отрицает, в раннем детстве
перенёс болезнь Боткина. По поводу хронических
заболеваний не обследовался, амбулаторной
карты нет. Переливания крови не проводились.
Лекарственная непереносимость: хлорид
кальция, диклофенак (проявляется в виде
удушья) отсутствует. Семейный анамнез
отягощён: мать с 14 лет страдает псориазом.
ОБЪЕКТИВНОЕ
ИССЛЕДОВАНИЕ
Общее состояние
больного удовлетворительное, положение
активное, сознание ясное, в контакт вступает
не охотно. Нормостенический тип телосложения.
Рост 178 см., вес 74 кг. Температура тела
36,6ْ С. Внешний вид соответствует полу
и возрасту.
Кожа: здоровых участков тела обычной
окраски, влажности, без жирного блеска,
эластичная, рисунок кожи сохранен. Видимые
слизистые оболочки и склеры чистые, нормальной
окраски, без высыпаний. Оволосение по
мужскому типу. Состояние волос – пушкового,
длинных и щетинистых волос в норме. Ногтевые
пластинки рук и ног розового цвета, матовые,
гладкие. Подкожно жировая клетчатка:
развита умеренно, симметрично. Отеков
нет.
Лимфатические
узлы (доступные для пальпации): затылочные, околоушные, подчелюстные,
подбородочные, шейные, надключичные,
подключичные, подмышечные, локтевые,
паховые, подколенные, не пальпируются,
кожа над ними без изменений.
Костно-мышечная
система: степень развития мышц нормальная,
атрофий и повышенной массы нет. При осмотре
суставы обычной конфигурации, без деформаций,
симметричные, движение в них в полном
объеме, оси сохранены. При пальпации безболезненные.
Кожа над ними не изменена.
Органы дыхания: Дыхательная система без особенностей.
Кашля, болей в грудной клетке, одышки
не отмечается. Носовые пути проходимы.
Грудная клетка бочкообразная. Голосовое
дрожание одинаково с обеих сторон. Над
симметричными участками легких – перкуторный
звук ясный легочный, одинаковый с обеих
сторон. При аускультации выслушивается
везикулярное дыхание. Хрипов нет.
ЧДД= 16 в мин.
Границы легких:
Нижняя граница легких | Слева | Справа |
Linea mammilaris | VI межреберье | VI межреберье |
Linea axilaris media | VIII межреберье | VIII межреберье |
Linea scapularis | X межреберье | X межреберье |
Ширина полей Кренига
справа и слева, около 4,5 см.
Подвижность нижнего края легких:
Слева | Справа | |
Linea mammilaris | 5 см | 5 см |
Сердечнососудистая
система: Грудная клетка в области сердца
не изменена. Пульс 78 ударов в минуту. Пульс
симметричный, ритмичный, обычного натяжения
и наполнения. Дефицита пульса нет. Пульс
на обеих руках одинаковый. Артериальное
давление 120 на 80 мм.рт.ст. Видимой пульсации
в области сердца не наблюдается. Верхушечный
толчок определяется в пятом межреберье
на 1,5 см кнутри от срединно-ключичной
линии, локализованный (шириной 1 см), низкий,
не усиленный, не резистентный.
Перкуссия сердца:
Границы относительной тупости
сердца:
Правая – на 1 см кнаружи от правого
края грудины в IV-ом межреберье;
Левая – в V-ом межреберье по среднеключичной
линии;
Верхняя – нижний край III ребра
Поперечник относительной
тупости сердца— 13,0см., длинник—- 16см.
Поперечник сосудистого
пучка во II межреберье составляет
5см.
Границы абсолютной тупости
сердца:
Правая- IV межреберье по левому краю
грудины.
Левая граница- V межреберье на 1,5 см кнутри
от среднеключичной линии
Верхняя граница- верхний край IV ребра.
Аускультация: Тоны ясные, ритмичные.
Раздвоения или расщепления тонов
сердца не выявлено. Частота сердечных
сокращений 78 ударов в минуту. Шумов
нет.
Система органов
желудочно-кишечного тракта: язык нормальных размеров,
розовый без налёта, состояние сосочков
нормальное, язв нет. Миндалины не воспалены.
Зубы в нормальном состоянии, десны не
кровоточат. Живот округлой формы,
симметричный, подкожные сосудистые анастомозы
не выражены. Участвует в акте дыхания.
При перкуссии живота отмечается
тимпанический звук. Над печенью
и селезенкой выслушивается тупой
звук.
Пальпация: при поверхностной
пальпации живот мягкий, безболезненный,
симптом Щёткина-Блюмберга отрицательный.
При глубокой пальпации: сигмовидная
кишка пальпируется в виде цилиндра
диаметром 2 см, безболезненная, смещаемая;
поверхность ровная, гладкая; консистенция
эластичная. Слепая кишка пальпируется
в виде гладкого плотного безболезненного
умеренно-подвижного цилиндра толщиной
3 см. Восходящий и нисходящий отделы
толстой кишки не пальпируются. Поперечная
ободочная кишка пальпируется в виде цилиндра
толщиной 5 см, легко перемещается. Нижний
край печени закругленный, плотный, безболезненный,
поверхность гладкая.
Перкуссия печени по | |||
I размер (прямой) | II размер (прямой) | III размер (косой) | |
Размеры | 10 см. | 9 см. | 6 см. |
Аускультативно определяется
перистальтика кишечника.
Стул регулярный, 1 раз
в сутки, оформленный, без патологических
примесей, коричневого цвета, безболезненный
при дефекации.
Система органов
мочевыделения: При осмотре поясничной области
отечности, припухлости, покраснения не
выявлены. Почки не пальпируются. Симптом Пастернацкого отрицательный с обеих сторон.
Мочеиспускание свободное, безболезненное,
3-5 раз в день. Цвет мочи соломенно-желтый.
Эндокринные железы: Общее
развитие соответствует возрасту и полу.
Вторичные половые выражены. Пигментация
кожи и видимых слизистых оболочек отсутствует,
акне, стрии отсутствуют. Подкожно
жировой слой: развит нормально, с преимущественным
распределением в абдоминальной области.
Костная система без патологии.
Щитовидная железа: обычных размеров,
не пальпируется. Мелкий тремор пальцев
вытянутых рук и экзофтальм отсутствуют.
Повышенного блеска или тусклости
глазных яблок не наблюдается. На
передней поверхности шеи изменений
не отмечается.
Нервная система:
Больной неохотно вступает в контакт.
Хорошо ориентирован в месте, времени,
пространстве, собственной личности.
Адекватно относится к своему заболеванию.
Походка нормальная. Сухожильные рефлексы
не изменены. Менингеальные симптомы отсутствуют.
Болевая чувствительность не изменена.
Речь внятная. Память сохранена, интеллект
высокий, мышление не нарушено. Навязчивых
идей, аффектов и особенностей поведения
нет. Обоняние и вкус не изменены. Реакция
зрачков на свет, функция слухового аппарата
не нарушены.
STATUS LOCALIS
Источник
Псориаз ладоней и подошв – пальмоплантарная разновидность пустулёзного псориаза, поражающего исключительно кожу ладоней и стоп. Первичным элементом является ярко-розовая папула, трансформирующаяся в бляшку, возникающая на фоне гиперемии кожной поверхности, сопровождающаяся зудом и шелушением. Бляшки сливаются между собой, образуя очаги гиперкератоза, иногда часть очагов начинает разрешаться с центра. Поверхность ладоней и стоп теряет эластичность, появляются трещины, присоединяется вторичная инфекция. Диагноз выставляют клинически с гистологическим подтверждением. В процессе лечения применяют наружные антисептики, гормональные мази и ПУВА-терапию.
Общие сведения
Псориаз ладоней и подошв – хронический гетерогенный дерматоз, локализующийся в области ладоней и подошв. По данным разных авторов, на долю ладонно-подошвенной формы заболевания приходится от 1,2% до 31% всех случаев псориаза, при этом в последнее время количество пациентов неуклонно растёт, что повышает актуальность данной дерматологической патологии. Дерматоз зависим от географии и расы. В северных странах частота возникновения псориаза ладоней и подошв гораздо выше, чем в южных: на Крайнем Севере России дерматозу отводят 4%, а в Кувейте – всего 0,11%. Наряду с другими факторами на возникновение дерматоза негативно влияют вредные привычки, особенно курение и атерогенный профиль питания.
Генетическую предрасположенность в развитии заболевания дерматологи связывают с субпопуляционными особенностями. Например, американские индейцы и представители негроидной расы практически не страдают данной патологией, тогда как у европейцев заболевание выявляется достаточно часто. Гендерных и сезонных различий нет. Возрастной пик заболеваемости приходится на возраст старше 30 лет и составляет до 15% случаев потери трудоспособности от кожных заболеваний в целом. Дерматоз незаразен, за всю историю дерматологических наблюдений, несмотря на локализацию патологического процесса на ладонях (рукопожатия), не зафиксировано ни одного случая передачи ладонно-подошвенного псориаза от больного человека к здоровому. Заболевание не распространяется даже при переливании крови.
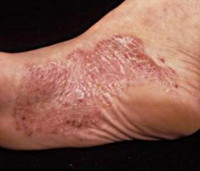
Псориаз ладоней и подошв
Причины псориаза ладоней и подошв
Дерматоз гетерогенен. Различают экзогенные и эндогенные триггеры заболевания. К экзогенным факторам относятся температурные колебания окружающей среды, вредные привычки, продолжительный приём лекарственных препаратов, инфекции, травмы и атерогенный профиль питания. В число эндогенных факторов входят наследственная предрасположенность, ослабление иммунитета, стресс и сенсибилизация организма. Провоцирующие факторы запускают механизм развития патологического процесса. Современные дерматологи склонны считать псориаз ладоней и подошв результатом комбинации нескольких триггеров.
Механизм возникновения заболевания до конца не изучен, существует несколько наиболее вероятных теорий, основной считают аутоиммунную. Дефектный ген, предающийся по наследству и отвечающий за функциональную активность иммунитета, становится триггером, стимулирующим выработку антител. Антитела принимают клетки поверхностного слоя эпидермиса за чужеродное начало. Связывая и разрушая клетки рогового слоя кожи, возникшая аутоиммунная реакция приводит, с одной стороны, к дегенеративным процессам в дерме, с другой – к компенсаторному стремительному делению здоровых клеток эпидермиса и воспалению в коже, что визуально проявляется сначала эритемой, а затем образованием папул и шелушением.
Обменная теория в своей основе опирается на погрешности в пищевом рационе. Атерогенный («жирный») профиль питания является провоцирующим фактором нарушения обмена липидов и белков. Отсутствие необходимого в достаточном количестве строительного материала (белков) и преобладание энергетически активных жиров приводит к синтезу токсичных полиаминов в пищеварительном тракте. Токсичные соединения вызывают дегенеративно-дистрофические изменения в коже и запускают аутоиммунный процесс.
Нейроэндокринная теория предполагает иной механизм развития заболевания. Стресс и эндокринные нарушения приводят к изменению нормальной иннервации и трофики кожи, что нарушает целостность клеток дермы, стимулирует Т-хелперную активность, меняет цитокиновый профиль с развитием воспаления, усилением процессов кератинизации и пролиферацией клеток эпидермиса. В результате появляются первичные элементы на ладонях и подошвах. При этом локализация патологического процесса обусловлена исключительно местными провоцирующими факторами (травмами кожного покрова, воздействием ультрафиолета или ранее существовавшим контактным дерматитом).
Аллергическая теория сводится к тому, что при воздействии любого чужеродного антигена кожа, уже сенсибилизированная приёмом лекарственных веществ, солнечным светом, инфекцией и температурными колебаниями, дает сверхсильный ответ с выработкой большого количества антител, разрушающих клетки дермы, и развитием аутоиммунной реакции. Отдельно следует упомянуть ещё об одной аутоиммунной реакции, являющейся результатом вирусной ВИЧ-инфекции, которая приводит к изменению количества лимфоцитов, что в сочетании с апоптозом (регулируемой запрограммированной гибелью клеток), визуально проявляется всё теми же высыпаниями на коже.
Классификация псориаза ладоней и подошв
В современной практической дерматологии выделяют три формы патологического процесса в зависимости от преобладания тех или иных первичных элементов:
- Вульгарная (типичная, папулёзно-бляшечная) форма, характеризующаяся высыпанием плотных розовых папул и бляшек диаметром до 2,5 мм с чёткими границами, покрытых серебристыми чешуйками. Первичные элементы плотно спаяны с подлежащими тканями, сочетаются с трещинами кожных покровов и вторичной инфекцией, что часто не даёт возможности выявить диагностическую триаду.
- Роговая (псориатическая «мозоль») форма, характеризующаяся плотными желтоватыми роговыми очагами овальной формы диаметром до 3 см, плохо шелушащимися, обладающими тенденцией к слиянию.
- Псориаз Барбера (везикулезно-пустулезная разновидность), самая редкая форма патологического процесса, проявляющаяся высыпанием единичных булл с серозно-гнойным наполнением и размытыми границами на фоне гиперемии кожи. При слиянии элементов возникают большие гнойные участки с мокнутием («гнойные озёра»).
Симптомы псориаза ладоней и подошв
Несмотря на некоторые отличия разных форм ладонно-подошвенного псориаза, можно выделить общие признаки дерматоза. На несколько отёчной и гиперемированной коже в области ладоней и подошв появляются очень мелкие (1-1,5 мм) первичные папулёзные элементы, трансформирующиеся в бляшки, которые, сливаясь, образуют плотные очаги с чёткими очертаниями. Элементы практически не возвышаются над уровнем здоровой кожи. Из-за гиперкератоза на их поверхности образуются трещины, возникает боль, нарушающая трудоспособность и негативно влияющая на качество жизни пациента. С течением времени воспаление стихает, гиперкератоз усиливается, очаги желтеют и уплотняются, практически целиком покрывая ладонь или подошву.
Псориаз Бербера течёт несколько по-иному. Первичным элементом этой формы дерматоза является пустула, склонная к слиянию и формированию больших гнойных очагов со стерильным содержимым. Пустулы подсыхают и образуют корки с типичным псориатическим крупнопластинчатым шелушением. Высыпания локализуются на своде стопы и в области большого пальца на руках. Особенностью псориаза ладоней и подошв считается возможное наличие одиночных бляшек на других участках кожного покрова.
Диагностика псориаза ладоней и подошв
Клиническую диагностику осуществляет дерматолог. Если возможно, диагноз подтверждают специфической триадой, выявляющейся при поскабливании папул (стеариновое пятно, терминальная плёнка, капли росы). Обязательно проводят гистологическое исследование. В пораженных участках кожи обнаруживается резкий акантоз с папилломатозом, гиперкератозом, клеточной пролиферацией и истончением верхних слоёв эпидермиса. В сложных случаях применяют иммуноморфологические исследования, которые свидетельствуют об аутоиммунном характере псориаза ладоней и подошв.
Патологию дифференцируют с красным плоским лишаём, роговой и дисгидротической экземой, нейродермитом, розовым лишаём, папулёзным сифилидом, кератодермией, акродерматитом Аллопо, бактеридом Эндрюса, гонорейным и мышьяковым гиперкератозом и ладонно-подошвенно-ротовым синдромом, вызываемым вирусом Коксаки.
Лечение и профилактика псориаза ладоней и подошв
Лечение заболевания осуществляется под наблюдением дерматолога. При системной терапии препараты применяют внутрь или инъекционно. Список используемых лекарственных средств включает глюкокортикоиды, ароматические ретиноиды, цитостатики, иммуносупрессоры и специальные фотоактивные соединения. Наилучшие результаты даёт сочетание ПУВА-терапии псориаза с последующим присоединением эксимерного лазера. Наружно применяют гормональные мази в чистом виде или в сочетании с салициловой кислотой. Назначают аналоги витамина D3, жирорастворимые витамины курсами по 30 дней, ванночки с отрубями, чередой и чистотелом.
В целях профилактики следует соблюдать антиатерогенный профиль питания, исключить из рациона шоколад, кофе и алкоголь (продукты, способные спровоцировать рецидив). Необходимо сделать выбор в пользу здорового образа жизни, следить за отсутствием контакта кожи рук с провоцирующими факторами, применять в хозяйстве перчатки, носить плотные носки в холодное время года и использовать открытую обувь в летний период. При назначении лекарственных препаратов обязательна консультация дерматолога. Прогноз относительно благоприятный.
Источник
