Идиопатическая экзема чем лечить
Экзема – это дерматологическое заболевание нервно-аллергического генеза. Представляет собой воспаление поверхностного слоя дермы и сопровождается зудом, отеком, появлением папул и мокнущих трещин. Истинная экзема сопровождается сыпью, появляющуюся без видимых причин. Дебют заболевания проявляется после контакта с потенциальными аллергенами, агрессивными химическими веществами на фоне общей гиперчувствительности организма.
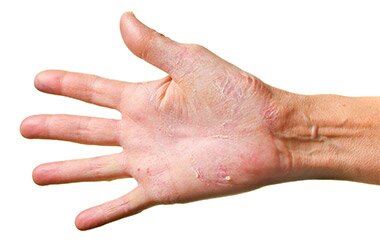
Что такое и код по МКБ 10 идиопатической экземы
Высыпания, боли, расчесы и мучительный зуд — типичные признаки. Заболевание сложное и отличается хроническим течением. В некоторых случаях причину появления неприятной симптоматики установить невозможно.
Идиопатическая экзема протекает в хронической форме с эпизодами ремиссии и рецидивами. Хотя относится к аллергическим проявлениям, но причины развития воспалительного процесса могут быть разнообразными – от контакта с аллергеном до эндокринных расстройств.
Для этой формы характерна сезонность. Рецидивы заболевания возникают осенью и зимой. По международному классификатору болезней МКБ 10 экземе присвоены коды L20–L30.
Острое течение болезни, сопровождающееся выработкой экссудата, с постоянными рецидивами является поводом для освобождения от армии. Если воспалительные процессы на кожных покровах появляются с периодичностью менее чем 1 раз в 3 года, то такого молодого человека признают ограниченно годным к воинской службе.
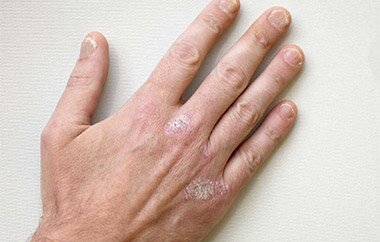
Причины и симптомы заболевания
На настоящем этапе развития медицины определить причину развития истинной экземы невозможно. Но выделяют ряд факторов, провоцирующих начальный воспалительный процесс в кожных покровах:
Эндогенные или внутренние:
- заболевания системы ЖКТ;
- нарушение работы почек;
- генетическая предрасположенность;
- неврозы;
- эндокринные заболевания.
Экзогенные или внешние:
- контакт с потенциальными аллергенами, химически активными или токсическими веществами;
- травмы кожных покровов;
- реакция на изменение климатических условий;
- индивидуальная непереносимость лекарственных препаратов. Типичный пример — экзема после применения бензилбензоата.
Смешанные факторы:
- нехватка жирных кислот в рационе;
- дефицит витаминов группы В;
- воспалительные процессы в поджелудочной железе;
- глистные инвазии;
- патологии в работе иммунной системы, врожденные и приобретенные формы, включая ВИЧ.
При болезнях мочевыводящей системы кожа принимает на себя функции почек по выведению токсинов из организма. Избыток патогенных веществ накапливается в коже, развивается аллергическая реакция, которая проявляется экземой.
Разновидности истинной экземы
В основу классификации заболеваний кожи положены причины, провоцирующие развитие воспалительного процесса.
Типы экземы:
- Истинная – причины заболевания не выявлены. Очаги поражения локализуются на стопах, ладонях, предплечьях. Проявления идиопатической экземы на руках зачастую располагаются симметрично.
- Микробная – реакция гиперчувствительности на бактериальные агенты или грибковую флору. Зоны поражения – раны, участки с хронической травмой. Чаще поражены ноги.
- Дисгидротическая – локализуется на стопах, ладонях, голенях. Со временем трансформируется в истинную форму заболевания.
- Себорейная – заболеванию предшествует себорея. Поражает волосистую часть головы, ушные раковины, лицо.
- Профессиональная – развивается по причине постоянного контакта с аллергеном. Поражает ладони, кисти рук. После смены деятельности наступает выздоровление.
- Детская – причиной является сложное течение беременности, реакция на адаптированную молочную смесь. Типичный симптом этой формы – молочные корочки. У ребенка возможно вторичное инфицирование пораженного участка патогенной флорой.
Выделяют 2 стадии заболевания вне зависимости от вида экземы. При остром течении развивается отек кожных покровов с образованием везикул и папул. Наблюдается образование экссудата.
Подострая стадия – на кожных покровах образуются чешуйки, очаги утолщения дермы с усилением рисунка. Возможно образование пигментных пятен.
Хроническая – усиление кожного рисунка. Появление участков гипер- или гипопигментации. Сопровождается постоянным зудом.

Методы лечения
Диагноз устанавливается по клиническим признакам. В сложных случаях показано гистологическое исследование биоптата. Это позволяет дифференцировать истинную форму заболевания от прочих патологий, сопровождающихся воспалительным процессом на кожных покровах.
Лечение проводится дерматовенерологом. При легкой степени поражения показано амбулаторное лечение. При остром течении, сопровождающимся обильным образованием экссудата показана госпитализация в медицинское учреждение.
Лечение истинной формы экземы проводится при помощи лекарственных препаратов, физиотерапии, методами народной медицины. Вариант медикаментозной терапии предложит врач, исходя из разновидности и характера течения, возраста и анамнеза пациента.
| Вид терапии | Виды препаратов и процедур | Примеры лекарственных средств |
| Официальная медицина | Энтеросорбенты для удаления токсинов | Активированный уголь, Энтерол, Энтеросгель, Сорбекс, Атоксил – согласно инструкции к препарату. |
| Кортикостероиды | При легкой степени поражения назначают мази, при тяжелом течении – таблетки или инъекции. Препараты выбора – Преднизолон, Дексаметазон, Кортикотропин. | |
| Витаминотерапия | Показано назначение витаминов группы В, аскорбиновую и фолиевую кислоту. | |
| Антигистаминные средства | В острой форме – инъекционно. При улучшении состояния в таблетках. Назначают Кетотифен, Центрин, Зодак. | |
| Препараты флоры | Бифиформ, Буфидумактерин, Хилак-Форте. | |
| Антибиотики, антибактериальные препараты при присоединении бактериальной инфекции | Либо препараты широкого спектра действия, либо по результатам бакпосева с определением чувствительности к антибиотикам. | |
| Седативные препараты | Успокоительные на растительной основе. При тяжелой форме – транквилизаторы. | |
| Заживляющие средства | Используют мази Солкосерил, аппликации с облепиховым маслом, препараты с декспантенолом. | |
| Физиотерапия |
| |
| Плазмаферез, гемосорбция | Инвазивные процедуры для очистки крови от токсических веществ. | |
| Народная медицина | Примочки, ванночки | Ванночки с морской солью. На 1 л воды потребуется 30 г соли. Проводятся ежедневно. Сок каланхоэ – для смазывания пораженной поверхности. Оказывает заживляющее действие. Мать-и-мачеха – растительное сырье измельчить, добавить молоко. Использовать в качестве примочек. |
При лечении показано соблюдение щадящей диеты с исключением жареного, жирного, соленого, маринадов и сладостей.
Возможные осложнения и профилактика
Без лечения болезнь переходит в хроническую форму, которая сопровождается сильнейшим зудом.
Осложнения острого процесса связаны с вторичным инфицированием кожи патогенной флорой, приводящие к развитию гнойного процесса.
Специфических методов профилактики экземы не существует. Врачи рекомендуют избегать контактов с потенциальными аллергенами, агрессивными химическими веществами, вести здоровый образ жизни и своевременно лечить кожные заболевания. Кожа нуждается в качественном уходе.
Внимательно следует относиться к следующим болезням:
- микозы;
- себорея;
- поражение кожи кокковой флорой;
- диатезы, в том числе у детей.
Медикаментозная терапия помогает справиться с неприятной симптоматикой и увеличить срок ремиссии.
Статья проверена редакцией
Не нашли подходящий совет?
Задайте вопрос эксперту
или смотрите все вопросы…
Источник
Истинная экзема — это хронический зудящий дерматоз, проявляющийся возникновением на покрасневшем и отечном участке кожи мелких пузырьков (везикул) и серозных папул, которые быстро вскрываются, превращаясь в точечные эрозии. Серозное отделяемое последних обуславливает характерное для экземы мокнутие пораженного участка кожи. В большинстве случаев клиническая картина заболевания настолько специфична, что позволяет поставить диагноз экземы. В сложных диагностических случаях требуется исследование биоптата. Лечение в остром периоде экземы проводят антигистаминными препаратами, глюкокортикостероидами и вяжущими средствами. После стихания острого процесса применяют физиотерапевтические методы лечения.
Общие сведения
Истинная, или идиопатическая, экзема получила свое название благодаря характерному для нее быстрому вскрытию пузырьков. Слово «экзема» происходит от греческого «eczeo» – «вскипать». Истинной экземой может заболеть человек любого возраста, но пик заболеваемости приходится на возраст 40 лет. При манифестации заболевания в детском возрасте возможно последующее спонтанное выздоровление, у взрослых пациентов экзема принимает хроническое течение. Идиопатической экземе часто сопутствуют другие аллергозы: поллиноз, астма, крапивница.
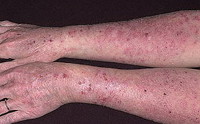
Истинная экзема
Причины
Истинная экзема считается многопричинным заболеванием. В ее возникновении играют роль инфекционно-аллергические, эндокринно-метаболические, нейрогенные и наследственные факторы. У пациентов с истинной экземой выявляется нарушение в соотношении иммуноглобулинов, уменьшение Т-лимфоцитов и увеличение В-лимфоцитов, определяются циркулирующие иммунные комплексы и аутоантитела. Вместе с тем существует нейрогенная теория возникновения экземы, основанная на клинических случаях появления этого заболевания на участках кожи с нарушенной вследствие повреждения нерва иннервацией.
К факторам, способствующим возникновению истинной экземы, относят: нервное перенапряжение, психологически травмирующие ситуации, вегето-сосудистую дистонию, гипертиреоз, сахарный диабет, заболевания желудочно-кишечного тракта, хронические инфекции, предрасположенность на генном уровне.
Симптомы истинной экземы
Истинная экзема начинается с появления на коже нескольких отечных и покрасневших участков, на которых затем возникают высыпания: очень мелкие папулы или везикулы. После быстрого вскрытия элементов сыпи образуются микроэрозии, из глубины которых отделяется обильный серозный экссудат. Благодаря этому экзематозные эрозии еще называют «серозными колодцами». Экссудат является причиной постоянного мокнутия поверхности пораженных участков кожи. Развитие элементов сыпи заканчивается образованием корочек. Высыпания при истинной экземе располагаются очагами с неровными контурами и могут локализоваться по всему кожному покрову. Наиболее часто заболевание начинается с поражения кожи лица и кистей. Очаги имеют симметричный характер. Лишь в редких случаях наблюдается единичный участок поражения.
Для истинной экземы характерным признаком является эволюционный полиморфизм, обусловленный одновременным присутствием на пораженном участке кожи элементов сыпи в различной стадии развития: покраснения, везикулы, эрозии и корочки. Кожные изменения сопровождаются постоянным зудом. Он может быть выражен в разной степени, но довольно часто зуд настолько силен, что приводит к нарушениям сна и невротическим расстройствам.
Постепенно острое развитие истинной экземы сменяется ее хроническим течением. При этом происходит нарастающее уплотнение пораженных участков кожи, изменение их цвета в сторону застойной красновато-синеватой окраски, кожный рисунок становится более выражен, появляется шелушение. На фоне этих изменений могут возникать новые папулы и везикулы с образованием мокнущей поверхности. Подобное чередование острого воспалительного процесса с хроническими проявлениями относится к характерным для истинной экземы признакам.
Приняв хроническое течение истинная экзема может длиться годами. В области разрешившихся очагов образуются депигментированные или пигментные пятна, которые постепенно проходят. Возникают участки шелушащейся и сухой кожи, на которых образуются трещины, а на подошвах и ладонях возможно образование мозолистых участков гиперкератоза с трещинами. Истинная экзема может осложниться присоединением инфекции с развитием пиодермии и образованием гнойных пустул.
Диагностика
Диагноз истинной экземы позволяет поставить характерная для нее клиническая картина. При опросе пациента большое внимание уделяется выявлению факторов, спровоцировавших начало заболевания. Проводятся общеклинические исследования: анализ крови и мочи, определение Ig E. При наличие показании осуществляется иммунологическое и аллергологическое обследование пациента. При присоединении вторичной инфекции проводят посев отделяемого с определением чувствительности к антибиотикам. Сложные в диагностическом плане случаи истинной экземы требуют проведения биопсии пораженного участка кожи.
Лечение истинной экземы
Медикаментозную терапию в острой стадии истинной экземы начинают с антигистаминных препаратов I поколения: прометазин, акривастин, хлоропирамин, мебгидролин. В последующем применяют препараты II и III поколения: цетиризин, лоратадин, эбастин, терфенадин и др. В случае выраженного воспалительного процесса показаны кортикостероиды внутрь: преднизалон, бетаметазон. При выраженной экссудации дерматологи дополнительно назначают внутримышечные введения раствора глюконата кальция.
В местном лечении истинной экземы используют вяжущие вещества в виде примочек (раствор танина, резорцина). Они уменьшают экссудацию и образуют на поверхности пораженного участка кожи защитную пленку, ограждая его от воздействия внешних раздражителей. В период острого воспаления местно используют так называемые «сильные» глюкокортикостероиды. В процессе стихания воспаления переходят на «средние» и «слабые» глюкокортикостероиды: 0,025% бетаметазона дипропионат, 0,1% гидрокортизон, 0,05% дексаметазон, 0,1% триамцинолон и др.
Присоединение вторичной инфекции делает необходимым назначение антибиотиков и применение мазей, содержащих кортикостероиды и антибиотики. Физиотерапевтическое лечение применяется после стихания воспалительных явлений. При истинной экземе эффективно проведение ПУВА-терапии, фототерапии с применением лазера, лазеротерапии, криотерапии, озонотерапии и магнитотерапии.
Профилактика
Для успешного лечения и профилактики обострении пациенту следует соблюдать диету, придерживаться правильного режима труда и отдыха, исключить провоцирующие факторы, осуществлять согласованный с врачом уход за кожей. При наличие очагов хронической инфекции необходима их санация. Рекомендуется диспансерное наблюдение участкового дерматолога для контроля течения дерматоза и предупреждения обострений.
Источник
Экзема – одна из частых патологий кожи. Каковы её причины? Передаётся ли она от человека человеку? Как её лечат?
На эти и другие вопросы отвечает врач-дерматолог «Клиника Эксперт» Тула, кандидат медицинских наук Владислав Леонидович Шейнкман.
– Владислав Леонидович, давайте начнём с определения: что такое экзема?
– Это хроническое рецидивирующее заболевание кожи с островоспалительными симптомами, обусловленными серозным воспалением эпидермиса и дермы.
– Каковы причины развития экземы?
– Существуют наследственная предрасположенность, взаимосвязь с нервной системой – стрессы тоже могут приводить к заболеванию. Посттравматическая микробная экзема возникает вокруг раневой поверхности.
Существует ли прививка от стресса? Читайте нашу статью
– Какие виды экземы существуют?
– В хроническую чаще всего переходит истинная (или, иначе, идиопатическая) экзема. Пациентов беспокоит сильный зуд, на коже возникают пузырьки, потом они лопаются, начинается стадия мокнутия. Очагов воспаления на теле много, они вовлекают в себя всё новые участки кожи.
Есть себорейная экзема. Она локализуется на волосистой части головы, на лице, руках, шее. Стадии мокнутия нет, но зуд присутствует.
Дисгидротическая экзема поражает руки, ноги; пузырьки в этом случае появляются, они, конечно, беспокоят больного, но могут не вскрываться. Присутствуют болезненные ощущения при движении кистями рук, при движении стоп.
Микробная экзема возникает на месте переломов, травм, каких-то микробных очагов. Появляются не только характерные пузырьки, но и гнойнички.
Есть ещё профессиональная экзема, ею страдают люди, вынужденные постоянно контактировать на производстве с вредными веществами.
«Врач этой специальности занимается установлением связи имеющихся патологий либо инвалидности с особенностями трудовой деятельности». Цитата из материала «Ликбез по врачебным специальностям. Идём на приём к профпатологу»
Роговая, или тилотическая, экзема поражает ладони рук и подошвы стоп.
Детская экзема – она начинается примерно на 3-6 месяце жизни ребёнка, часто имеет наследственный характер, ей предшествует диатез. Места локализации – щёчки, лоб, затем очаги могут появляться на плечах, бёдрах, голенях. Экзема может переходить на голову, ушные раковины.
– Заразна ли экзема?
– Нет.
– Может ли экзема пройти сама, без лечения?
– Так как это хроническое кожное заболевание, оно может на время как бы затихнуть, но рано или поздно вернётся период обострения. К сожалению, многие занимаются самолечением – используют какие-то мази, настойки. Это то, что делать при экземе категорически нельзя. Лечиться надо у дерматолога – только он может поставить правильный диагноз и назначить адекватное лечение. А самолечение зачастую приводит к серьёзным осложнениям.
– Как проводится лечение экземы?
– Пациент любого возраста должен соблюдать гипоаллергенную диету – то есть следует исключить из рациона продукты, которые могут послужить провоцирующими заболевание факторами. У взрослых это алкогольные напитки, компоты, соки, лимонад, продукты с красителями, консервантами, конфеты, шоколад, мёд, варенье, ягоды, импортные фрукты.
Больным надо стараться избегать стрессов. Им рекомендуется обследовать желудочно-кишечный тракт – зачастую выявляются проблемы с печенью, желудком. Не стоит контактировать с химически активными веществами (в том числе, с синтетическими и хлорсодержащими моющими средствами).
Лечение заключается в назначении десенсибилизирующих, антигистаминных препаратов, при микробной экземе могут использоваться антибиотики.
Подробнее об антибиотиках можно прочитать в наших статьях здесь и здесь
Используются при лечении различные примочки – например, с раствором мирамистина или Риванола, пасты, кремы. Исключительно под контролем врача применяются гормоносодержащие средства.
– Можно ли при экземе купаться в море?
– Существует такой миф: если больной экземой искупается в море – особенно, в Мёртвом, то он тут же вылечится. Ничего подобного! При обострении в море вообще купаться не желательно: обнажённые воспалительные очаги реагируют на соль в морской воде, и зуд, высыпания усиливаются. Если поехать на море в стадии ремиссии – когда высыпаний нет, это благотворно влияет на профилактику вообще всех кожных заболеваний.
– Можно ли предотвратить развитие экземы? И если да, то как?
– Профилактика возможна. Надо нормализовать режим дня, рационально питаться, по возможности, контролировать работу нервной системы.
Записаться на приём к врачу-дерматовенерологу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Беседовал Игорь Чичинов
Редакция рекомендует:
Когда солнце – недруг. Что такое солнечный дерматит?
Что такое демодекоз и как его навсегда вылечить?
Нервы под контролем! Как сохранить психическое здоровье?
Для справки:
Шейнкман Владислав Леонидович
Выпускник педиатрического факультета Смоленского государственного медицинского института 1994 года.
С 1994 по 1995 годы проходил интернатуру, а с 1996 по 1998 год – клиническую ординатуру по специальности «Дерматовенерология».
Имеет учёную степень кандидата медицинских наук.
В настоящее время работает в «Клиника Эксперт» Тула в качестве врача-дерматовенеролога. Осуществляет приём по адресу: ул. Болдина, д. 74.
Источник
