Дифференциальный диагноз артропатического псориаза
Диагностировать псориаз не всегда просто, поэтому на помощь приходит дифференциальная диагностика псориаза.
Рассмотрим особенности ее применения и достоинства перед другими видами диагностик.
Псориаз – сложное заболевание, представленное в большом количестве разновидностей. Неопределенность клинической картины заболевания заставляет дифференцировать заболевание с большим количеством других кожных болезней.
Патогенез заболевания
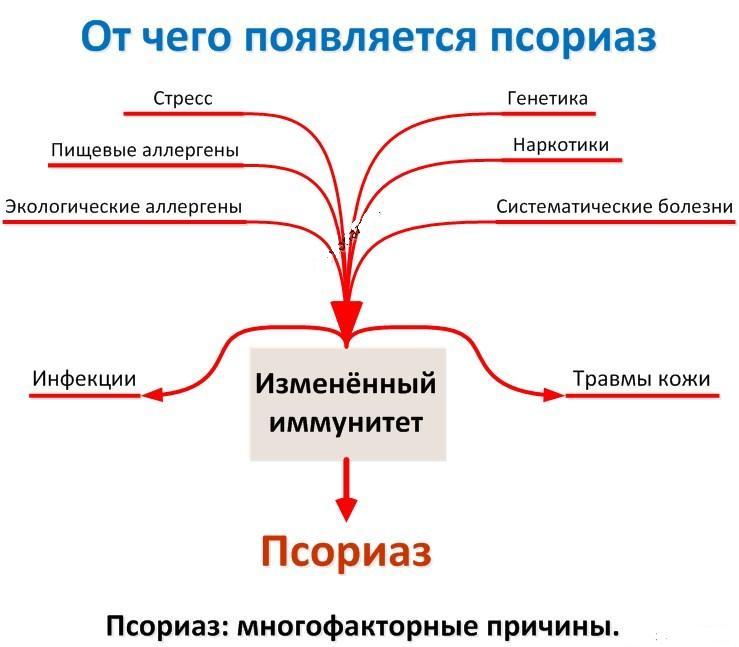 Этиология и патогенез болезни с медико-научной точки зрения пока не выявлены на 100%. Среди
Этиология и патогенез болезни с медико-научной точки зрения пока не выявлены на 100%. Среди
многочисленных гипотез, описывающих причины развития болезни (наследственные факторы, нервные состояния, проблемы метаболизма), в качестве основного фактора можно выделить наследственность.
О роли генетики свидетельствует тот факт, что люди, в чьих семьях предки страдали от псориаза, значительно чаще подвержены возникновению этого заболевания. Остается не закрытым вопрос о типе наследования заболевания.
Есть предположение, что псориаз – многофакторная болезнь, имеющая долю генетической составляющей (70%) и долю особенностей окружающей среды (30%).
Характерная симптоматика
В качестве первичного морфологического фактора болезни выступает папула красного или розового цвета. Она покрыта большим количеством чешуек рыхлого типа, имеющих серебристый оттенок. Если их поскабливать, проявятся прочие симптомы болезни – стеариновые пятна, терминальные пленки, кровяная роса. На начальной стадии болезни высыпаний достаточно мало, однако с течением времени их количество становится увеличенным. Если псориаз вызван инфекционными болезнями или тяжелыми потрясениями нервной системы, а также непереносимостью лекарств, то может проявляться обильная сыпь.
Заболевание в прогрессивной форме сопровождается возникновением папул, образованных в области травм и расчесов. Эти болячки впоследствии могут сливаться между собой, образовывая бляшки. При стационарной стадии болезни интенсивность роста идет на спад, отеки и поражения приобретают четкие границы, могут утолщаться. Сыпью может быть покрыт любой участок тела, чаще всего это волосистая часть головы и поверхности сгибов.
Дифференциальная диагностика болезни
При обычном псориазе клиническая картина характерна, поэтому для постановки верного диагноза и назначения качественного лечения не требуется много времени и усилий. Но есть случаи, когда можно спутать псориаз с другими болезнями – красный плоский лишай, болезнь Рейтера, себорея, красная волчанка и другие. Для проведения диагностики важным является проведение обследований и гистологические изменения.
В учет в ходе дифференциальной диагностики берутся клинические особенности проявления, имеющие зависимость от локализации болезни – в области кожных складок, головы, шеи, живота и ногтей.
Похожие болезни
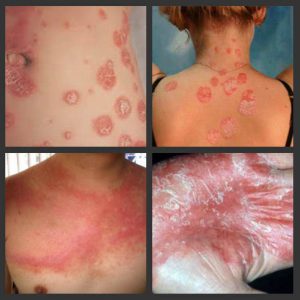 Есть несколько заболеваний с проявлениями, похожими на псориаз. Чтобы дифференцировать недуг с каждым из них, необходимо знать основные симптомы и признаки других заболеваний.
Есть несколько заболеваний с проявлениями, похожими на псориаз. Чтобы дифференцировать недуг с каждым из них, необходимо знать основные симптомы и признаки других заболеваний.
Красный плоский лишай
Для красного плоского лишая характерны такие черты, как папулы в полигональной форме, блестящие высыпания, вдавления в центре образований. При многих формах красного плоского лишая характерно образование сетчатого рисунка на поверхности папул. Обычно процесс дифференциальной диагностики не представляет особого труда и сопровождается рядом признаков.
- Возникновение блестящих папул сиреневого цвета;
- Слабо выраженное шелушение пораженных покровов;
- Локализация болезни в области поверхности сгиба.
На основании имеющейся симптоматики не составляет труда поставить верный диагноз, при этом проведение гистологического исследования нецелесообразно. Особую важность в данном случае представляет кольцевидная форма красного лишая, которая чаще всего образуется на половых органах. Папулезные элементы небольшого размера могут группироваться и образовывать большие поражения. Они имеют сиреневатый цвет, высыпания могут одновременно появляться в полости рта.
Сифилис
При сифилисе, в отличие от псориаза, папулы имеют полушаровидную форму и яркую окраску болячки в медно-красный цвет. Поскольку наблюдается процесс большей инфильтрации, папулы располагаются поверхностно и отличаются большей плотностью. Происходит обильное шелушение в виде т. н. воротничка Биетта, периферический рост папул и объединение их в бляшки. Отличительная особенность сифилиса заключается в том, что папулы имеют приблизительно равные величины, кроме тех, что располагаются в области складок.
Болезнь рейтера
При болезни рейтера в качестве основного симптома выступает уретрит, также проявляется артрит, конъюнктивит, поражение глаз и суставов, высыпания псориатического типа (в области головки полового члена, подошв, рта). Поражения на коже обнаруживаются с такой же частотой, как и болезни суставов при псориазе. Спустя некоторое время после развития уретрита образуются мелкие папулезные образования, имеющие коричнево-красный оттенок, впоследствии они могут расти и образовывать ярко очерченные области поражений. В отличие от псориаза, при болезни рейтера высыпания отличаются меньшей стойкостью.
Себорейный дерматит
Себорейный дерматит – еще одно явление, похожее по проявлению на псориаз. Здесь отсутствует четко прослеживаемая инфильтрация кожи. В этом случае постановление дигноза является сложным, особенно если родственники больного человека никогда не страдали от псориаза. Нередко ошибочно диагностируется себорея. Провести диагностику в этом случае помогает характер пустул в области головы. Границы чешуек менее четкие, нежели при псориазе, причем на голове они выражены ярче, чем на туловище. При соскабливании может проявляться не точечное кровотечение, а кровоточащая поверхность.
Атопический дерматит
При атопическом дерматите, в отличие от псориаза, проявляется неяркая эритема, возникает шелушение, экскориация в местах локализации образований. Традиционно поражается область лица, шеи, верхней части груди, ямок под локтями и коленями. Зуд имеет ярко выраженный характер.
Ограниченный нейродермит
Проявляется в виде изолированных бляшек, образованных в области затылка у женщин климактерического возраста. Такое явление может иметь колоссальные сходства с ограниченным нейродермитом, с учетом того, что эта форма псориаза сопровождается возникновением сильного зуда. В диагностике оказывает помощь серебристость шелушения и не выраженная инфильтрация.
Паховая эпидермофития
Это заболевание, в отличие от псориаза, имеет более острые симптомы протекания, особенно это касается начальной стадии. Проявляется зуд, очаги поражения имеют в основном полициклические границы. При болезни ярко выражены воспалительные процессы с пузырьками и пустулами, корками и чешуйками. Для проведения качественного и достоверного диагноза проводится культуральное и микроскопическое исследование.
Виды болезни и их дифференциация
В зависимости от вида и формы протекания псориаза, его необходимо дифференцировать с другими заболеваниями.
- Так, например, если псориаз поражает подошвы и ладони, необходимо проводить дифференциацию с таким явлением, как дерматофитии стоп, кистей, экзема.
- Если имеет место быть псориатическая эритродермия, проводится ее дифференциация с токсидермией, розовым лишаем или проявлением красного плоского лишайного заболевания, экземой, лимфомами кожи.
- При диагностировании артропатического псориаза проводится дифференциальная диагностика с артрозами, заболеванием Рейтера, артрита.
- При обнаружении у больного псориазиформных высыпаний можно ассоциировать их с токсидермией.
- Генерализованное пустулезное заболевание дифференцируется с сепсисом и бактериемией, герпетиформным импетиго. Делается посев крови, обследование на ВИЧ (в редких ситуациях).
- Локализация высыпаний в области половых органов может стать причиной путаницы и необходимости дифференциации псориаза с вульвитом. Псориаз, в отличие от данной болезни, имеет меньшую остроту воспаления, хроническое, а не острое течение.
- Псориаз в области подошвы и ладоней может дифференцироваться с экземой, кератодермией, акродерматитом Алоппо. В отличие от некоторых этих заболеваний проявления псориаза традиционно начинаются не на концевых фалангах, а в проксимальных отделах ладоней и во внутренней части стоп.
- Псориаз также дифференцируется с грибовидным микозом, но развитие второго заболевания чаще характерно для лиц старше 40 лет, при этом изменения происходят более стойко, нежели при псориазе, наблюдается большая инфильтрация, отсутствуют яркие тона.
- Нередко проводится дифференциация псориатической эритродермии и эритродермической формой саркоидоза. Вторая форма заболевания встречается реже и имеет более монотонное протекание, то есть, нет яркой выраженности чередования ремиссий и обострений.
- Артропатический псориаз должен быть отличен от ревматоидного артрита. Данное заболевание (псориаз) чаще всего встречается на фоне псориатической эритродермии, пустулезном псориазе. Диагностика может представлять сложности в связи с присутствием сходства в рентгенологических изменениях.
- Фолликулярный псориаз традиционно необходимо дифференцировать с красным волосяным отрубевидным лишаем и заболеванием Кирле. Но при псориазе первоначальные поражения проявляются в устьях волосяных фолликул и выглядят как мелкие узелки с ороговением.
Таким образом, дифференциальная диагностика заболевания является достаточно сложной, однако знание четких проявлений заболевания позволит достичь должного эффекта и применить верную терапию к каждому отдельному случаю.
Источник
Àíàìíåç ïàöèåíòà, ëîêàëüíûé ñòàòóñ áîëüíîãî. Èíòåðïðåòàöèÿ äàííûõ ëàáîðàòîðíîèíñòðóìåíòàëüíîãî îáñëåäîâàíèÿ. Âûïîëíåíèå îñìîòðà áîëüíîãî íà íàëè÷èå ñûïè. Îñìîòð ñóñòàâîâ ïàöèåíòà. Äèàãíîñòèêà àðòðîïàòè÷åñêîãî ïñîðèàçà. Òàêòèêà ââåäåíèÿ ïàöèåíòà.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru
Ðàçìåùåíî íà https://www.allbest.ru
Ñöåíàðèé ìåäèöèíñêîé ñèìóëÿöèè
Êëèíè÷åñêèé ñëó÷àé: «Àðòðîïàòè÷åñêèé ïñîðèàç»
Ñèòóàöèîííàÿ çàäà÷à: Âû – âðà÷ îáùåé ïðàêòèêè. Ê âàì îáðàòèëñÿ ìóæ÷èíà 57 ëåò.
Ñîáåðèòå àíàìíåç è ïðîâåäèòå îñìîòð ïàöèåíòà
Ñôîðìóëèðóéòå ëîêàëüíûé ñòàòóñ áîëüíîãî
Îïðåäåëèòå ïëàí îáñëåäîâàíèÿ
Ïðîâåäèòå èíòåðïðåòàöèþ äàííûõ ëàáîðàòîðíî – èíñòðóìåíòàëüíîãî îáñëåäîâàíèÿ
Ñôîðìóëèðóéòå äèàãíîç
Îïðåäåëèòå òàêòèêó âåäåíèÿ áîëüíîãî.
Êîíå÷íûé ðåçóëüòàò (outcomes):
Ïðîâåäåíèå îïðîñà (æàëîáû, àíàìíåçà çàáîëåâàíèÿ è æèçíè).
Âûïîëíåíèå îñìîòðà áîëüíîãî íà íàëè÷èå ñûïè.
Îñìîòð ñóñòàâîâ.
Îïèñàíèå ëîêàëüíîãî ñòàòóñà.
Äèàãíîñòèêà àðòðîïàòè÷åñêîãî ïñîðèàçà.
Âûÿâëåíèå «Ïñîðèàòè÷åñêîé òðèàäû», èçîìîðôíîé ðåàêöèè «Êåáíåðà», ñèìïòîìà «íàïåðñòêà».
Èíòåïðåòàöèÿ àíàëèçîâ.
Äèôôåðåíöèàëüíàÿ äèàãíîñòèêà.
Òàêòèêà ââåäåíèÿ ïàöèåíòà ñ àðòðîïàòè÷åñêèì ïñîðèàçîì.
Îöåíî÷íûé ëèñò (check-list)
ïî êëèíè÷åñêîìó ñëó÷àþ «Ïñîðèàç, òàêòèêà âåäåíèÿ áîëüíîãî»
Êîä ýêçàìåíóåìîãî ___________ Äàòà ýêçàìåíà _______________
Ýçàìåíàòîð _________________________________________
àðòðîïàòè÷åñêèé ïñîðèàç ïàöèåíò
¹ | Êðèòåðèè îöåíêè øàãîâ | Îöåíêà â áàëëàõ | |
Âûïîë-íèë ïðàâèëüíî | Âûïîëíèë ñ çàìå÷à-íèÿìè | Íå âûïîëíèë | |
1 | Ñáîð æàëîá Çàäàíû ëè âñå âîïðîñû äëÿ äåòàëèçàöèè æàëîá? | 1,0 | 0,5 |
2 | Àíàìíåç æèçíè Çàäàíû ëè âñå âîïðîñû äëÿ óòî÷íåíèÿ àíàìíåçà æèçíè? | 1,0 | 0,5 |
3 | Àíàìíåç çàáîëåâàíèÿ Çàäàíû ëè âñå âîïðîñû äëÿ óòî÷íåíèÿ àíàìíåçà çàáîëåâàíèÿ? | 1,0 | 0,5 |
4 | Âîïðîñû î íàñëåäñòâåííîì ôàêòîðå. Îïðîñ ïî ïðè÷èííî-ñëåäñòâåííûì ôàêòîðàì âîçíèêíîâåíèÿ àðòðîïàòè÷åñêîãî ïñîðèàçà | 1,0 | 0,5 |
5 | Ôèçèêàëüíûé îñìîòð (êîæà, ñóñòàâû, ëèìôîóçëû, ñëèçèñòûå, íîãòè.) | 1,0 | 0,5 |
6 | Îñìîòð ïî îðãàíàì è ñèñòåìàì (ïåðêóññèÿ, ïàëüïàöèÿ, àóñêóëüòàöèÿ) | 1,0 | 0,5 |
7 | Îïèñàíèå ëîêàëüíîãî ñòàòóñà | 1,0 | 0,5 |
8 | Ïðîâåäåíèå «Ïñîðèàòè÷åñêîé òðèàäû» | 1,0 | 0,5 |
9 | Ïðîâåäåíèå èçîìîðôíîé ðåàêöèè Êåáíåðà | 1,0 | 0,5 |
10 | Îïèñàíèå ñèìïòîìà «íàïåðñòêà» | 1,0 | 0,5 |
11 | Èíòåðïðåòàöèÿ ÎÀÊ, áèîõèìè÷åñêèé àíàëèç êðîâè | 1,0 | 0,5 |
12 | Èíòåðïðåòàöèÿ ÎÀÌ, ìèêðîðåàêöèè | 1,0 | 0,5 |
13 | Èíòåðïðåòàöèÿ ðåíòãåíîãðàôèè | 1,0 | 0,5 |
14 | Ïàòîãèñòîëîãè÷åñêèå èçìåíåíèÿ â êîæå | 1,0 | 0,5 |
15 | Äèôôåðåíöèàëüíûé äèàãíîç ñ ðåâìàòîèäíûì àðòðèòîì | 1,0 | 0,5 |
16 | Îáîñíîâàíèå è ôîðìóëèðîâêà îêîí÷àòåëüíîãî äèàãíîçà | 1,0 | 0,5 |
17 | Îïðåäåëåíèå òàêòèêè ëå÷åíèÿ | 1,0 | 0,5 |
18 | Ðåêîìåíäàöèè ïî äèåòå | 1,0 | 0,5 |
19 | Ñàíàòîðíî-êóðîðòíàÿ ðåàáèëèòàöèÿ | 1,0 | 0,5 |
20 | Ïðîãíîç | 1,0 | 0,5 |
Èòîãî áàëëîâ | 20 | 10 |
Òåêñò ñöåíàðèÿ äëÿ ñòàíäàðòèçèðîâàííîãî àêòåðà (ïàöèåíòà) è îïèñàíèå åãî ðîëè:
Æàëîáû: âûñûïàíèÿ, áîëåçíåííîñòü â ñóñòàâàõ, ñêîâàííîñòü êèñòåé ïî óòðàì.
Ñóòü âîïðîñà | Ôîðìóëèðîâêà âîïðîñà äëÿ àêòåðà | Îòâåò |
Íà÷àëî çàáîëåâàíèÿ | Êàê âû çàáîëåëè? | 5 ëåò íàçàä ó ìåíÿ ïîÿâèëèñü âûñûïàíèÿ íà êîæå. À 6 ìåñÿöåâ íàçàä ñòàëè áîëåòü ñóñòàâû íà ðóêàõ. |
Àíàìíåç | Êòî-íèáóäü èç ðîäñòâåííèêîâ ñòðàäàë ïîäîáíûì çàáîëåâàíèåì? | Äà. Ìàìà áîëåëà ïñîðèàçîì. |
Êîæíûé è ñóñòàâíîé ñèíäðîìû | Êîãäà è ãäå ïîÿâèëèñü âûñûïàíèÿ? Êîãäà è ãäå ïîÿâèëèñü èçìåíåíèÿ ñ ñóñòàâàõ? | Ïåðâûå áîëÿ÷êè ïîÿâèëèñü îêîëî 5 ëåò íàçàä íà ãîëîâå, çàòåì íà òóëîâèùå, íà îáåèõ ðóêàõ è íîãàõ. ×åðåç 5 ëåò ïîÿâèëèñü èçìåíåíèÿ ñóñòàâîâ íà ïàëüöàõ ðóê. Çàòåì íà÷àëèñü èçìåíåíèÿ íà ïàëüöàõ íîã. |
Èìååòñÿ çóä (÷åøåòñÿ)? | Äà. Ó ìåíÿ âñå ÷åøåòñÿ. | |
Èìååòñÿ ëè ñêîâàííîñòü ñóñòàâîâ ïî óòðàì? | Äà. | |
Ïðèåì ëåêàðñòâåííûõ ïðåïàðàòîâ? | Ïðèíèìàëè ñàìîñòîÿòåëüíî ëåêàðñòâåííûå ïðåïàðàòû? Èëè ñðàçó îáðàòèëèñü ê âðà÷ó? | Ñàìîñòîÿòåëüíî ïîëãîäà ïèë òðàâÿíîé ñáîð îò ñóñòàâîâ. Íå ïîìîã. Ïîýòîìó îáðàòèëñÿ ê âðà÷ó. |
Íàëè÷èå õðîíè÷åñêèõ çàáîëåâàíèé | Åñòü ëè ó âàñ õðîíè÷åñêèå çàáîëåâàíèÿ ïî÷åê, ïå÷åíè, ÆÊÒ? | Íåò. |
 àíàìíåçå
Âû ðîñëè è ðàçâèâàëèñü ñîîòâåòñòâåííî âîçðàñòó? | – Äà |
Êàêîâû Âàøè óñëîâèÿ æèçíè? | – Óäîâëåòâîðèòåëüíûå. |
Áîëåëè ëè Âû Áîëüåçíüþ Áîòêèíà, òóáåðêóëåçîì, âåíåðè÷åñêèìè çàáîëåâàíèÿìè? | – Áîëåçíü Áîòêèíà â äåòñòâå |
Áûëè ëè ïåðåëèâàíèÿ êðîâè è îïåðàöèè? | – Íåò |
Åñòü ëè ó Âàñ â ñåìüå íàñëåäñòâåííûå çàáîëåâàíèÿ? | – Íå çíàþ |
Åñòü ëè ó Âàñ àëëåðãèè íà ÷òî- ëèáî (íà ïèùó, ïûëü, ðàñòåíèÿ, ëåêàðñòâà, áûòîâûå õèìèêàòû)? | – Íåò |
Èìååòå ëè Âû âðåäíûå ïðèâè÷êè (êóðåíèå, àëêîãîëü) ? | – Êóðþ. Ïüþ èçðåäêà |
Ïðèâèâàëèñü ïî âîçðàñòó? | – Äà |
Àíàìíåç áîëåçíè (anamnesis morbi): Ñ÷èòàåò ñåáÿ áîëüíûì â òå÷åíèå 6 ìåñÿöåâ, êîãäà ïîÿâèëèñü èçìåíåíèÿ è áîëåçíåííîñòü ôàëàíã âåðõíèõ è íèæíèõ êîíå÷íîñòåé. Ñàìîñòîÿòåëüíî ïèë òðàâÿíûå ñáîðû â òå÷åíèå 6 ìåñÿöåâ. Óëó÷øåíèÿ íå íàáëþäàëîñü, ÷òî çàñòàâèëî áîëüíîãî îáðàòèòüñÿ ê âðà÷ó îáùåé ïðàêòèêè, êîòîðûé íàïðàâèë áîëüíîãî ê äåðìàòîëîãó.
Àíàìíåç æèçíè (anamnesis vitae):Ïàöèåíò ðîäèëñÿ â ðàáî÷åé ñåìüå, 1-ì ðåáåíêîì. Ðîñ è ðàçâèâàëñÿ ñîîòâåòñòâåííî âîçðàñòó.  äåòñòâå áîëåë ïðîñòóäíûìè çàáîëåâàíèÿìè, ïåðåíåñ âèðóñíûé ãåïàòèò. Îáðàçîâàíèå ñðåäíåå òåõíè÷åñêîå. Ðàáîòàåò ãðóç÷èêîì, èç ïðîôåññèîíàëüíûõ âðåäíîñòåé îòìå÷àåò ñòðåññîâûå ñèòóàöèè. Æåíàò. Ïðîæèâàåò â áëàãîóñòðîåííîé êâàðòèðå. Ìàòåðèàëüíî-áûòîâûå óñëîâèÿ óäîâëåòâîðèòåëüíûå, ïèòàíèå ðåãóëÿðíîå.  ñâîáîäíîå âðåìÿ îòäûõàåò äîìà. Êóðèò ñ 25 ëåò, àëêîãîëü íå óïîòðåáëÿåò. Ïåðåíåñåííûå çàáîëåâàíèÿ: ÎÐÂÈ. Òóáåðêóëåç, âåíåðè÷åñêèå çàáîëåâàíèÿ îòðèöàåò.
Àëëåðãîëîãè÷åñêèé àíàìíåç: íå îòÿãîù¸í.
Íàñëåäñòâåííîñòü: îòÿãîùåíà (ìàìà áîëåëà ïñîðèàçîì).
Îáúåêòèâíîå èññëåäîâàíèå: Îáùåå ñîñòîÿíèå áîëüíîãî óäîâëåòâîðèòåëüíîå, ñàìî÷óâñòâèå õîðîøåå. Ñîçíàíèå ÿñíîå. Ïîëîæåíèå àêòèâíîå. Ðîñò – 184 ñì. Ìàññà – 82 êã. Òåëîñëîæåíèå ïî àñòåíè÷åñêîìó òèïó, ïðîïîðöèîíàëüíîå. Ïàòîëîãè÷åñêèõ èçìåíåíèé ãîëîâû è ëèöà íåò. Òóðãîð ìÿãêèõ òêàíåé ñîõðàíåí. Ïàñòîçíîñòè è îòåêîâ íåò. Îâîëîñåíèå ïî ìóæñêîìó òèïó. Âèäèìîãî óâåëè÷åíèÿ çàòûëî÷íûõ, çàóøíûõ, ïîä÷åëþñòíûõ, ïîäáîðîäî÷íûõ, çàäíèõ è ïåðåäíèõ øåéíûõ, íàä- è ïîäêëþ÷è÷íûõ, òîðàêàëüíûõ, ïîäìûøå÷íûõ, ëîêòåâûõ, ïàõîâûõ è ïîäêîëåííûõ ëèìôàòè÷åñêèõ óçëîâ íåò.
Ñèñòåìà îðãàíîâ äûõàíèÿ. Äûõàíèå ÷åðåç íîñ ñâîáîäíîå. Äûõàíèå ðèòìè÷íîå, ÷àñòîòà äûõàòåëüíûõ äâèæåíèé – 20/ìèí., äûõàíèå áðþøíîå. Ãðóäíàÿ êëåòêà êîíè÷åñêîé ôîðìû, ñèììåòðè÷íàÿ. Ïðè àóñêóëüòàöèè â ñèììåòðè÷íûõ òî÷êàõ âûñëóøèâàåòñÿ âåçèêóëÿðíîå äûõàíèå; ïîáî÷íûõ äûõàòåëüíûõ øóìîâ íå îáíàðóæåíî.
Ñåðäå÷íî-ñîñóäèñòàÿ ñèñòåìà. Ïóëüñ äîñòàòî÷íîãî íàïîëíåíèÿ èíàïðÿæåíèÿ, ñèíõðîííûé, ðèòìè÷íûé. ×àñòîòà ïóëüñà 72 óäàðà/ìèí. Âûïÿ÷èâàíèÿ â îáëàñòè ñåðäöà è êðóïíûõ ñîñóäîâ íå íàáëþäàåòñÿ. Âåðõóøå÷íûé òîë÷îê ëîêàëèçîâàí â V ìåæðåáåðüå, Òîíû ñåðäöà ðèòìè÷íûå, ðèòì ïðàâèëüíûé.
Ñèñòåìà ïèùåâàðåíèÿ. Àïïåòèò óäîâëåòâîðèòåëüíûé. Çåâ, ìèíäàëèíû, ãëîòêà áåç èçìåíåíèé. Ôîðìà æèâîòà îêðóãëàÿ. Ïåðèñòàëüòèêà íå íàðóøåíà. Æèâîò ó÷àñòâóåò â àêòå äûõàíèÿ. Àñöèòà íåò. Ñèìïòîìû ðàçäðàæåíèÿ áðþøèíû îòðèöàòåëüíûå. Íèæíèé êðàé ïå÷åíè ïàëüïèðóåòñÿ íà 0,5 ñì íèæå ðåáåðíîé äóãè, áåçáîëåçíåííûé. Ñåëåçåíêà íå ïàëüïèðóåòñÿ.
Ìî÷åïîëîâàÿ ñèñòåìà. Ìî÷åèñïóñêàíèå íå çàòðóäíåíî, áåçáîëåçíåííîå. Ñèìïòîì ïîêîëà÷èâàíèÿ îòðèöàòåëüíûé ñ îáåèõ ñòîðîí. Ñòóë ðåãóëÿðíûé.
Ëîêàëüíûé ñòàòóñ (Status localis): Ïðîöåññ ðàñïðîñòðàíåííûé, ñèììåòðè÷íûé. Âûñûïàíèÿ ìîíîìîðôíûå, ïðåäñòàâëåíû ïàïóëàìè è ïàïóëåçíûìè áëÿøêàìè ðàçëè÷íîãî ðàçìåðà, ðîçîâî-êðàñíîãî öâåòà. Âûñûïàíèÿ ëîêàëèçîâàíû íà êîæå òóëîâèùà, íà ðàçãèáàòåëüíûõ ïîâåðõíîñòÿõ ëîêòåâûõ è êîëåííûõ ñóñòàâîâ (ðèñ. 1). Ïàòîëîãè÷åñêèé ïðîöåññ ïðåäñòàâëåí ïàïóëàìè äèàìåòðîì äî 0,5 ñì, ðîçîâî-êðàñíîãî öâåòà, îêðóãëûõ î÷åðòàíèé, âîçâûøàþòñÿ íàä óðîâíåì êîæè, ïëîòíîé êîíñèñòåíöèè, ïîêðûòû áåëåñîâàòûìè ÷åøóéêàìè. Ïðè ïîñêàáëèâàíèè îïðåäåëÿåòñÿ ôåíîìåí «ñòåàðèíîâîãî» ïÿòíà, íà íåêîòîðûõ ýëåìåíòàõ âûÿâëÿåòñÿ è ôåíîìåí òåðìèíàëüíîé ïë¸íêè è «êðîâÿíîé ðîñû» (ïîëîæèòåëüíàÿ ïñîðèàòè÷åñêàÿ òðèàäà). Èçîìîðôíàÿ ðåàêöèÿ (ôåíîìåí Êåáíåðà) ïîëîæèòåëüíàÿ. Íà íîãòåâûõ ïëàñòèíêàõ âåðõíèõ êîíå÷íîñòåé îòìå÷àåòñÿ ïîïåðå÷íàÿ èñ÷åð÷åííîñòü, òî÷å÷íûå âäàâëåíèÿ (ñèìïòîì “íàïåðñòêà”) (ðèñ.2).
Ñóñòàâíîé ñèíäðîì: ïðîöåññ ñèììåòðè÷íûé ñ ïîðàæåíèåì äèñòàëüíûõ ôàëàíã êèñòåé è ñòîï. Êîæà îòå÷íàÿ, íàïðÿæåííàÿ, ñèíþøíî-áàãðîâîãî öâåòà, ãîðÿ÷àÿ íà îùóïü. Îòìå÷àåòñÿ áîëåçíåííîñòü, äåôîðìàöèÿ, îãðàíè÷åíèå ïîäâèæíîñòè, ñêîâàííîñòü ñóñòàâîâ ïî óòðàì (ðèñ. 3).
Ðèñ. 1 Ïàïóëåçíûå áëÿøêè
Ðèñ.2 Ñèìïòîì «íàïåðñòêà»
Ðèñ.3 Äåôîðìàöèÿ êèñòåé
Ëàáîðàòîðíûå äàííûå:
ÎÀÊ:
Îöåíèâàåìûé ïàðàìåòð | Ðåçóëüòàò | Íîðìà/ ðåôåðåíòíûå çíà÷åíèÿ |
Ãåìîãëîáèí, ã/äë | 120-140 ã/ë | |
Ýðèòðîöèòû õ1012/ë | 3-4 x1012 | |
ÖÏ | 0.9-1.1 | |
Ëåéêîöèòû, õ109/ë | 3,9-10,6 | |
Òðîìáîöèòû, õ109/ë | 180-320 | |
Íåéòðîôèëû % | ||
ñÿ % | 47-72 | |
ïÿ % | 1-6 | |
Ýîçèíîôèëû | Äî 5% | |
Áàçîôèëû | 0,4-1% | |
Ìîíîöèòû% | 3-11 | |
Ëèìôîöèòû % | 27-30 | |
ÑÎÝ ìì/÷àñ | 6-9 |
ÎÀÌ
Îöåíèâàåìûé ïàðàìåòð | Ðåçóëüòàò | Íîðìà/ ðåôåðåíòíûå çíà÷åíèÿ |
Á/Õ êðîâè
Îöåíèâàåìûé ïàðàìåòð | Ðåçóëüòàò | Íîðìà/ ðåôåðåíòíûå çíà÷åíèÿ |
Îáùèé àíàëèç êðîâè Ãåìîãëîáèí – 135 ã/ë Ýðèòðîöèòû – 4,0 õ 1012 /ë Öâåòîâîé ïîêàçàòåëü 0,9 Òðîìáîöèòû – 290 õ 109/ë Ëåéêîöèòû – 16,0 õ 109/ë Ïàëî÷êîÿäåðíûå íåéòðîôèëû – 0% Ñåãìåíòîÿäåðíûå íåéòðîôèëû – 45% Ýîçèíîôèëû – 4% Áàçîôèëû – 1% Ìîíîöèòû – 5% Ëèìôîöèòû – 55% ÑÎÝ – 22 ìì/÷àñ | Áèîõèìè÷åñêèé àíàëèç êðîâè Îáù. Áèëèðóáèí – 12.6 ìêìîëü/ë ÀËÒ – 0,36 ììîëü/ë ÀÑÒ – 0,30 ììîëü/ë ñàõàð- 4,4 ììîëü/ë Ãèïåðãàììàãëîáóëèíåìèÿ |
Îáùèé àíàëèç ìî÷è Êîëè÷åñòâî – 50 ìë Öâåò – ñ/æåëòûé Ïðîçðà÷íîñòü – ïðîçðà÷íàÿ Îòíîñèòåëüíàÿ ïëîòíîñòü – 1025 Ðåàêöèÿ – êèñëàÿ Áåëîê – îòð Ïëîñêèé ýïèòåëèé – 0 – 0 â ï/çð Ëåéêîöèòû – 1 -2 â ï/çð | Ìèêðîðåàêöèÿ – îòðèöàòåëüíàÿ |
Ðåâìàòîèäíûå ïðîáû – îòðèöàòåëüíûå | |
Ðåíòãåíîãðàôèÿ: âîâëå÷åíèå â ïðîöåññ äèñòàëüíûõ ìåæôàëàíãîâûõ ñóñòàâîâ. Ïðèçíàêè îñòåîïîðîçà, ñóæåíèå ñóñòàâíûõ ùåëåé, íàëè÷èå êèñòîâèäíûõ ïðîñâåòëåíèé. |
 ÎÀÊ ëåéêîöèòîç, ïîâûøåííàÿ ÑÎÝ; Áèîõèìèÿ: ãèïåðãàììàãëîáóëèíåìèÿ.
Ïàòîãèñòîëîãè÷åñêîå èññëåäîâàíèå: àêàíòîç, ãðàíóëåç, ãèïåðêåðàòîç, ïàðàêåðàòîç õàðàêòåðíû äëÿ îáðàçîâàíèÿ ïàïóëû.
Îáîñíîâàíèå äèàãíîçà:
Äèàãíîç: Àðòðîïàòè÷åñêèé ïñîðèàç.
Äèàãíîç ñòàâèòñÿ íà îñíîâàíèè:
1) äàííûõ àíàìíåçà æèçíè (ìàìà áîëåëà ïñîðèàçîì),
2) äàííûõ ëîêàëüíîãî ñòàòóñà:
– ëîêàëèçàöèÿ ñûïè ïðåèìóùåñòâåííî íà ðàçãèáàòåëüíûõ ïîâåðõíîñòÿõ êîíå÷íîñòÿõ,
– ñèììåòðè÷íîñòü ñûïè
– ìîíîìîðôíîñòü ñûïè
– ýëåìåíòàìè ñûïè ÿâëÿþòñÿ ïëîñêèå ïàïóëû, ñêëîííûå ê ñëèÿíèþ â êðóïíûå áëÿøêè ðîçîâî-êðàñíîãî öâåòà, ïîâåðõíîñòü êîòîðûõ ïîêðûòà íàñëîåíèÿìè ñåðåáðèñòî-áåëûõ, ëåãêî îòïàäàþùèõ ÷åøóåê,
3) äàííûõ äèàãíîñòè÷åñêèõ ôåíîìåíîâ:
– ïñîðèàòè÷åñêàÿ òðèàäà: ôåíîìåí ñòåàðèíîâîãî ïÿòíà; ôåíîìåí òåðìèíàëüíîé ïëåíêè; ôåíîìåí òî÷å÷íîãî êðîâîòå÷åíèÿ.
4) èçîìîðôíàÿ ðåàêöèÿ Êåáíåðà
5) íîãòåâûå ïëàñòèíêè ðóê íàïîìèíàþò ïîâåðõíîñòü íàïåðñòêà (ñèìïòîì íàïåðñòêà).
6) çóä, íå çàâèñÿùèé îò âðåìåíè ñóòîê.
7) äåôîðìàöèÿ ñóñòàâîâ êèñòåé è ñòîï, èõ áîëåçíåííîñòü, ñêîâàííîñòü ïî óòðàì.
8) îòðèöàòåëüíûõ ðåâìàòîëîãè÷åñêèõ ïðîá
Êëèíè÷åñêèé äèàãíîç: Àðòðîïàòè÷åñêèé ïñîðèàç.
Äèôôåðåíöèàëüíûé äèàãíîç: Íàèáîëåå ÷àñòî àðòðîïàòè÷åñêèé ïñîðèàç ñëåäóåò äèôôåðåíöèðîâàòü ñ ðåâìàòîèäíûì àðòðèòîì, ïîñêîëüêó äàííûå çàáîëåâàíèÿ èìåþò ñõîäíóþ êëèíè÷åñêóþ êàðòèíó.
1. | Ðåâìàòîèäíûé àðòðèò | Õàðàêòåðèçóåòñÿ ïîðàæåíèåì ìåëêèõ è êðóïíûõ ñóñòàâîâ. Áîëåçíåííîñòü â ìûøöàõ, ñêîâàííîñòü ïî óòðàì, äåôîðìàöèÿ. Ïîëîæèòåëüíûå ðåâìîïðîáû, íàëè÷èå ðåâìàòîèäíûõ óçåëêîâ. |
Ëå÷åíèå: Ðåæèì áîëüíîãî – îáùèé. Ìåäèêàìåíòîçíàÿ òåðàïèÿ íîñèò ïàòîãåíåòè÷åñêèé è ñèìïòîìàòè÷åñêèé õàðàêòåð, ïîñêîëüêó âîïðîñ îá ýòèîëîãèè çàáîëåâàíèÿ îêîí÷àòåëüíî íå ðåøåí. Îñíîâûâàÿñü íà èìåþùèõñÿ äàííûõ, áîëüíîìó ñëåäóåò íàçíà÷èòü äåòîêñèêàöèîííóþ, äåñåíñèáèëèçèðóþùóþ, ïðîòèâîâîñïàëèòåëüíóþ è îáùåóêðåïëÿþùóþ òåðàïèþ. Ìåñòíî ñëåäóåò èñïîëüçîâàòü ïðîòèâîâîñïàëèòåëüíûå, êåðàòîëèòè÷åñêèå, ðàçðåøàþùèå ñðåäñòâà.
Îáùàÿ òåðàïèÿ.
1.Äåçèíòîêñèêàöèîííàÿ òåðàïèÿ:
-Ãåìîäåç 400,0 â/â êàïåëüíî ÷åðåç äåíü N 5.
25% ñåðíîêèñëàÿ ìàãíåçèÿ – 5,0 â/ì åæåäíåâíî N 5.
-Õëîðèñòûé êàëèé ïî 1,0 õ 3 ð/ä – âî âðåìÿ åäû N 5.
2. Ñåäàòèâíûå ñðåäñòâà:
-íàñòîéêà ïóñòûðíèêà, ïàëîðà, ïåðñåí 1 ðàç â äåíü
3. Äåñåíñèáèëèçèðóþùàÿ òåðàïèÿ:
-Òèîñóëüôàò íàòðèÿ 30% – 10,0 â/â ñòðóéíî N 10 ÷åðåç äåíü, ÷åðåäîâàòü ñ 10% ãëþêîíàòîì êàëüöèÿ â/ì N 10 ÷/ä.
4. Öèòîñòàòèêè:
– Ìåòîòðåêñàò ïî 25-50 ìã âíóòðü èëè ïàðåíòåðàëüíî 1 ðàç â íåäåëþ;
– Ñàíäèììóí (öèêëîñïîðèí À; âäîçàõ îò 0,5 äî 5 ìã/êã â äåíü â òå÷åíèå 3-12 ìåñÿöåâ).
5. Àíòèãèñòàìèííûå ïðåïàðàòû (ñóïðàñòèí, òàâåãèë, äèàçîëèí, çèðòåê, êëàðèòèí, êåñòèí, ãèñìàíàë, öåòðèí). Ïðè êîæíîì çóäå, ïî 1 òàá. â äåíü
6. Èììóíîìîäóëÿòîðû:
-Äåðèíàò, Ëèêîïèä, Ìåòèëóðàöèë, Òàêòèâèí, Òèìàëåí. Ïî 1 òàá. 2 ð/ä â òå÷åíèå 20 äíåé, ïðè óìåðåííîé ðàñïðîñòðàíåííîñòè ñûïè ïî 1 òàá. 1-2 ð/ä â òå÷åíèå 10 äíåé, çàòåì ïî 1-2 òàá. ÷åðåç äåíü â òå÷åíèå 10 äíåé.
7. Àóòîãåìîòåðàïèÿ:ñ 1,0 äî 10,0 ÷åðåç äåíü N 5.
8. Âèòàìèíîòåðàïèÿ: Âèòàìèíû Â1, Â6, Â12, Ñ, À, Àåâèò, D, Êàëüöèïîòðèîë.
9. Ìåñòíàÿ òåðàïèÿ:-2%-ñåðíîñàëèöèëîâàÿ ìàçü, ïñîðèàçèí, àíòèïñîðèàòèêóì, ëîêàêîðòåí, ôëóöèíàð è äð.
Ðåêîìåíäàöèè:
Äèñïàíñåðèçàöèÿ
Ãèïîàëëåðãåííàÿ äèåòà (èñêëþ÷èòü öèòðóñîâûå, îñòðóþ è æèðíóþ ïèùó, àëêîãîëü)
ÓÇÈ îðãàíîâ áðþøíîé ïîëîñòè
Êîíñóëüòàöèÿ ðåâìàòîëîãà
Èçáåãàòü ñòðåññû
Ñàíàòîðíî-êóðîðòíîå ëå÷åíèå
Ïðîãíîç: Âîçìîæíîñòü ðåöèäèâà.Óäëèíåíèå ïåðèîäà ðåìèññèè äî 2-3 ëåò. Çàáîëåâàíèå ÿâëÿåòñÿ õðîíè÷åñêèì, ìåäëåííî ïðîãðåññèðóþùèì, ñâîåâðåìåííîå è àäåêâàòíîå ëå÷åíèå ëèøü ïîâûøàåò êà÷åñòâî æèçíè, íî íå óñòðàíÿåò ñàìî çàáîëåâàíèå.  ïåðèîäû îáîñòðåíèÿ íàáëþäàåòñÿ óòðàòà òðóäîñïîñîáíîñòè. Ïðè îòñóòñòâèè àäåêâàòíîé ìåäèöèíñêîé ïîìîùè ìîæåò ïðèâåñòè ê èíâàëèäíîñòè.
Ýòàëîíû îòâåòîâ ïî êëèíè÷åñêîìó ñëó÷àþ
«Àðòðîïàòè÷åñêèé ïñîðèàç, òàêòèêà âåäåíèÿ áîëüíîãî»
¹ | Êðèòåðèè îöåíêè øàãîâ | |
1. | Ñáîð æàëîá Çàäàíû ëè âñå âîïðîñû äëÿ äåòàëèçàöèè æàëîá? | Ñáîð æàëîá ïðîâåäåí ïîñëåäîâàòåëüíî è ñèñòåìàòèçèðîâàíî Îñíîâíûìè è äîïîëíèòåëüíûìè âîïðîñàìè âñå æàëîáû äåòàëèçèðîâàíû |
2. | Ñáîð àíàìíåçà Çàäàíû ëè âñå âîïðîñû äëÿ óòî÷íåíèÿ àíàìíåçà æèçíè | Çàäàíû âñå âîïðîñû äëÿ ñáîðà è óòî÷íåíèÿ àíàìíåçà æèçíè |
3 | Ñáîð àíàìíåçà Çàäàíû ëè âñå âîïðîñû äëÿ óòî÷íåíèÿ àíàìíåçà çàáîëåâàíèÿ | Çàäàíû âñå âîïðîñû äëÿ ñáîðà è óòî÷íåíèÿ àíàìíåçà æèçíè |
4 | Âîïðîñû î íàñëåäñòâåííîì ôàêòîðå. Îïðîñ ïî ïðè÷èííî-ñëåäñòâåííûì ôàêòîðàì âîçíèêíîâåíèÿ ïñîðèàçà | Çàäàíû âîïðîñû î íàëè÷èå çàáîëåâàíèÿ ó áëèçêèõ è äàëüíèõ ðîäñòâåííèêàõ. Çàäàíû âîïðîñû î ïðè÷èíå è ôàêòîðàõ ðèñêà âîçíèêíîâåíèÿ çàáîëåâàíèÿ. |
5 | Ôèçèêàëüíûé îñìîòð (êîæà, ñóñòàâû,ëèìôî óçëû, ñëèçèñòûå) | Ïðîâåäåí ïîñëåäîâàòåëüíî è ñèñòåìàòè÷åñêè. Âûñûïàíèÿ îïðåäåëåíû êàê ïàïóëû – íà ðàçãèáàòåëüíûõ ïîâåðõíîñòÿõ âåðõíèõ è íèæíèõ êîíå÷íîñòåé, ñïèíå, æèâîòå. Ìåñòàìè îòìå÷àþòñÿ íàëè÷èå ïàïóëåçíûõ áëÿøåê. Îòìå÷àåòñÿ äåôîðìàöèÿ ñóñòàâîâ êèñòåé è ñòîï. Ëèìôîóçëû íå óâåëè÷åíû. Ñëèçèñòûå – ÷èñòûå. |
6 | Îñìîòð ïî îðãàíàì è ñèñòåìàì (ïåðêóññèÿ, ïàëüïàöèÿ, àóñêóëüòàöèÿ) | Ïðîâåäåíà ïîñëåäîâàòåëüíî ïåðêóññèÿ, ïàëüïàöèÿ è àóñêóëüòàöèÿ ñîîòâåòñòâóþùèõ îðãàíîâ |
7 | Îïèñàíèå ëîêàëüíîãî ñòàòóñà | Ëîêàëüíûé ñòàòóñ îïèñàí ïðàâèëüíî, ñ óêàçàíèåì ëîêàëèçàöèè êîæíîãî ïðîöåññà, îïèñàíèåì ïåðâè÷íûõ è âòîðè÷íûõ ìîðôîëîãè÷åñêèõ ýëåìåíòîâ, õàðàêòåðíûõ ôåíîìåíîâ è ðåàêöèé. |
8 | Ïðîâåäåíèå «Ïñîðèàòè÷åñêîé òðèàäû» | Ïñîðèàòè÷åñêàÿ òðèàäà ïðîâåäåíà ïðàâèëüíî. Ïðè ïîñêàáëèâàíèè ïàïóëåçíîé áëÿøêè ïðåäìåòíûì ñòåêëîì âûÿâëÿþòñÿ òðè ôåíîìåíà: 1. «ñòåàðèíîâîãî» ïÿòíà; 2. òåðìèíàëüíîé ïë¸íêè; 3. «êðîâÿíîé ðîñû» (ïîëîæèòåëüíàÿ ïñîðèàòè÷åñêàÿ òðèàäà). |
9 | Ïðîâåäåíèå èçîìîðôíîé ðåàêöèè Êåáíåðà | Ðåàêöèÿ Êåáíåðà ïîæèòåëüíàÿ: îòâåòíàÿ ðåàêöèÿ êîæè â âèäå ïîÿâëåíèÿ ñâåæèõ âûñûïàíèé íà ìåñòå ìåõàíè÷åñêîãî, õèìè÷åñêîãî èëè ôèçè÷åñêîãî âîçäåéñòâèÿ, âîçíèêàþùàÿ ó áîëüíûõ íåêîòîðûìè äåðìàòîçàìè. Ïðîâåäåíà ïðàâèëüíî. |
10 | Îñìîòð íîãòåâûõ ïëàñòèíîê. Îïèñàíèå ñèìïòîìà «íàïåðñòêà» | Ïðîâåäåí îñìîòð íîãòåâûõ ïëàñòèíîê. Âûÿâëåí ïîëîæèòåëüíûé ñèìïòîì «íàïåðñòêà»: òî÷å÷íûå âäàâëåíèÿ. |
11 | Èíòåðïðåòàöèÿ ÎÀÊ, áèîõèìè÷åñêèé àíàëèç êðîâè | Èíòåðïðåòàöèÿ ÎÀÊ: ëåéêîöèòîç, ïîâûøåííàÿ ÑÎÝ Áèîõèìè÷åñêèé àíàëèç êðîâè: ãèïåðãàììàãëîáóëèíåìèÿ |
12 | Èíòåðïðåòàöèÿ ÎÀÌ, ìèêðîðåàêöèè | Èíòåðïðåòàöèÿ ÎÀÌ, ìèêðîðåàêöèè â íîðìå |
13 | Èíòåðïðåòàöèÿ ðåíòãåíîãðàôèè | Ïðèçíàêè îñòåîïîðîçà, ñóæåíèå ñóñòàâíûõ ùåëåé, íàëè÷èå êèñòîâèäíûõ ïðîñâåòëåíèé |
14 | Ïàòîãèñòîëîãè÷åñêèå èçìåíåíèÿ â êîæå | Àêàíòîç, ãðàíóëåç, ãèïåðêåðàòîç, ïàðàêåðàòîç õàðàêòåðíû äëÿ îáðàçîâàíèÿ ïàïóëû. |
15 | Ïðîâåñòè äèôô äèàãíîñòèêó ñ ðåâìàòîèäíûì àðòðèòîì | Äèôô äèàãíîñòèêà ñ ðåâìàòîèäíûì àðòðèòîì ïðîâåäåíà ïðàâèëüíî |
16 | Îáîñíîâàíèå è ôîðìóëèðîâêà îêîí÷àòåëüíîãî äèàãíîçà | Ó÷èòûâàÿ: Æàëîáû íà âûñûïàíèÿ, áîëåçíåííîñòü è ñêîâàííîñòü ñóñòàâîâ êèñòåé è ñòîï Íàëè÷èå õàðàêòåðíûõ âûñûïàíèé, çóäà, øåëóøåíèÿ Ïîëîæèòåëüíîé «Ïñîðèàòè÷åñêîé òðèàäû» Ïîëîæèòåëüíîé ðåàêöèè Êåáíåðà Ïîëîæèòåëüíûé ñèìïòîì «íàïåðñòêà» Ïàòîãèñòîëîãèþ Ðåíòãåíîãðàôèþ ÎÀÊ, Áèîõèìèè êðîâè Äèàãíîç: Àðòðîïàòè÷åñêèé ïñîðèàç |
17 | Îïðåäåëåíèå òàêòèêè ëå÷åíèÿ | 1. Äåçèíòîêñèêàöèîííàÿòåðàïèÿ 2. Ñåäàòèâíûå ñðåäñòâà 3. Äåñåíñèáèëèçèðóþùàÿ òåðàïèÿ 4. Öèòîñòàòèêè 5. Àíòèãèñòàìèííûå ïðåïàðàòû 6. Èììóíîìîäóëÿòîðû 7. Àóòîãåìîòåðàïèÿ 8. Âèòàìèíîòåðàïèÿ 9. Ìåñòíàÿ òåðàïèÿ |
18 | Ðåêîìåíäàöèè ïî äèåòå | Ãèïîàëëåðãåííàÿ äèåòà. Èñêëþ÷èòü: öèòðóñîâûå, îñòðóþ è æèðíóþ ïèùó, àëêîãîëü |
19 | Ïðîãíîç | Èíâàëèäèçàöèÿ |
20 | Ñàíàòîðíî-êóðîðòíàÿ ðåàáèëèòàöèÿ | Ò.ê ïñîðèàòè÷åñêèé àðòðèò âåäåò ê èíâàëèäíîñòè, öåëåñîîáðàçíî ïðîâîäèòü ñàíàòîðíî-êóðîðòíóþ ðåàáèëèòàöèþ áîëüíûõ ïñîðèàçîì (Àëàêîëü, Ìåðòâîå ìîðå). |
Îñíàùåíèå ñèìóëÿöèè:
Ëèñòîê ñ çàäàíèåì, ñöåíàðèé äëÿ âîëîíòåðà (ïàöèåíòà), êðèòåðèè îöåíêè øàãîâ
Îïèñàíèå ÝõîÊà è ðåíòãåíîãðàôèÿ ÎÃÊ
Îïèñàíèå ÝÊÃ
Ôîíåíäîñêîï, òîíîìåòð
Îáñòàíîâêà: ó÷åáíàÿ êîìíàòà – êàáèíåò ÂÎÏ.
1. Ñòóëüÿ äëÿ âðà÷à è ïàöèåíòà ñ ìàìîé – 3
2. Ñòîë äëÿ âðà÷à – 1
3. Êóøåòêà – 1
4. Ìåäèöèíñêèé øêàô ñ ìåäèêàìåíòàìè.
Èñïîëüçóåìûå èñòî÷íèêè
Ïðîòîêîë ÌÇ ÐÊ «Ïðîëàïñ ìèòðàëüíîãî êëàïàíà ó äåòåé», óòâåðæäåí íà Ýêñïåðòíîé êîìèññèè ïî âîïðîñàì ðàçâèòèÿ çäðàâîîõðàíåíèÿ Ìèíèñòåðñòâà çäðàâîîõðàíåíèÿ Ðåñïóáëèêè Êàçàõñòàí, ïðîòîêîë ¹10 îò «4» èþëÿ 2014 ãîäà (https://diseases.medelement.com/disease/view/MTM4Njc%253D/fDN8)
Îáùàÿ âðà÷åáíàÿ ïðàêòèêà: íàöèîíàëüíîå ðóêîâîäñòâî. Ò1 / ïîä ðåä.àêàä. ÐÀÌÍ È.Í.Äåíèñîâà, ïðîô. Î.Ì.Ëåñíÿê. – Ì.: ÃÝÎÒÀÐ-Ìåäèà, 2013. – 976 ñ
Ïîäðîñòêîâàÿ ìåäèöèíà: Ðóêîâîäñòâî. 2-å èçä.Ïîä ðåä.Ë.È.Ëåâèíîé, À.Ì.Êóëèêîâà. ÑÏá: 2006, – 544 ñ.
Êëàññèôèêàöèÿ çàáîëåâàíèé âíóòðåííèõ îðãàíîâ ñ ïðèìåðàìè ôîðìóëèðîâîê êëèíè÷åñêèõ äèàãíîçîâ. 2–å èçä. – Ðóêîâîäñòâî äëÿ ïðàêòè÷åñêèõ âðà÷åé è ñòóäåíòîâ ìåäèöèíñêèõ âóçîâ – Àëìàòû, 2012. – 158 ñ.
Îáùàÿ âðà÷åáíàÿ ïðàêòèêà : äèàãíîñòè÷åñêîå çíà÷åíèå ëàáîðàòîðíûõ èññëåäîâàíèé: ó÷åáí.ïîñîáèå. Âÿëîâ Ñ.Ñ. – 5-å èçä. – Ì.: ÌÅÄ-ïðåññ-èíôîðì, 2013. – 176 ñ.
Îáùàÿ âðà÷åáíàÿ ïðàêòèêà : íåîòëîæíàÿ ìåäèöèíñêàÿ ïîìîùü: ó÷åáí. ïîñîáèå. Âÿëîâ Ñ.Ñ. – 5-å èçä. – Ì.: ÌÅÄ-ïðåññ-èíôîðì, 2013. – 112 ñ.
Àìáóëàòîðíàÿ ìåäèöèíà. Á.Ìîâøîâè÷. 2010
Ðàçìåùåíî íà Allbest.ru
Источник
