Дифференциальная диагностика розового лишая жибера
Розовый лишай. Причины, диагностика и лечение• Розовый лишай – папулосквамозное заболевание с неизвестной этиологией. • Причина возникновения розового лишая неизвестна, обсуждаются несколько этиологических факторов.
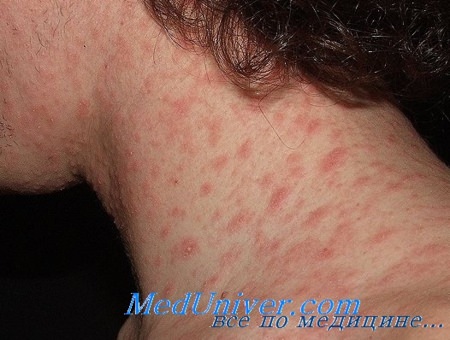
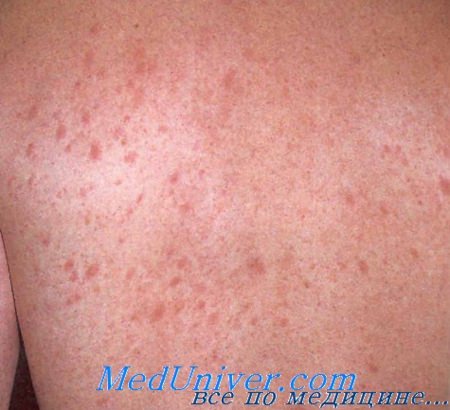
Диагностика розового лишая• Примерно в 20-50% случаев высыпаниям розового лишая предшествует вирусоподобное заболевание с симптомами со стороны верхних дыхательных путей и желудочно-кишечного тракта. • Вид очагов варьирует от овальных пятен до слегка приподнятых бляшек размерами 0,5-2 см. Они обычно лососевого цвета (или гиперпигмептированные у лиц с темной кожей) и, как правило, окружены шелушением. Некоторые из очагов имеют кольцевидную форму без высыпаний в центре.
• Экзантема разрешается в течение 8 недель у 80% пациентов. Однако заболевание может длиться 3-5 месяцев. Диагноз розового лишая устанавливается по клиническим данным. Лабораторные тесты, облегчающие диагностику, отсутствуют. В биоптате очагов выявляются только неспецифические воспалительные изменения. Следует отметить, что вторичный сифилис также является папулосквамозным заболеванием и иногда его трудно отличить от розового лишая. Поэтому, если предполагается диагноз розового лишая, большое значение имеют сведения о половых партнерах. Пациентам с наличием в анамнезе болезней, передаваемых половым путем, или рискованным сексуальным поведением проводится серологический тест на сифилис. Дифференциальная диагностика розового лишая• Дерматофития гладкой кожи обычно более локализована, чем розовый лишай. Однако кольцевидный рисунок, шелушение и отсутствие высыпаний в центре некоторых очагов при розовом лишае могут ввести в заблуждение. При дерматофитии гладкой кожи кольцевидных высыпаний меньше и, кроме того, для них характерны скорее концентрические круги, а не одиночное кольцо. При микроскопическом исследовании с КОН обычно выявляются разветвляющиеся гифы.
Лечение розового лишая• Больные розовым лишаем часто не нуждаются в лечении, необходимо просто успокоить пациента. Рекомендации пациентам с розовым лишаем. Пациентов часто беспокоит длительность существования высыпаний и их заразность. Больным необходимо разъяснить, что розовый лишай разрешается самостоятельно и не является истинно заразным заболеванием. Хотя и имеются сообщения о вспышках розового лишая в условиях совместного проживания множества людей (например, в общежитиях), заболевание не считается заразным. Рецидивы наблюдаются только в 2% случаев. Пациентов следует проинформировать о необходимости повторного визита для оценки их состояния и установления другого диагноза, если высыпания персистируют более трех месяцев. Клинический пример розового лишая. На прием к врачу со своей матерью пришла 17-летняя девушка, обеспокоенная сыпью, появившейся у нее без видимой причины три недели назад. Пациентка чувствовала себя хорошо и жаловалась только на периодический зуд в области высыпаний. Как в присутствии матери, так и наедине с врачом девушка отрицала сексуальные контакты. Несмотря на отсутствие материнской бляшки, по клиническим проявлениям был установлен диагноз розового лишая. Воротничковое шелушение было очевидным, а распределение высыпаний соответствовало картине розового лишая. Девушку и ее мать успокоили, разъяснив, что высыпания спонтанно разрешатся. Осмотр врача при последующем визите выявил полное разрешение высыпаний без образования рубцов. – Также рекомендуем “Плоский лишай. Причины и диагностика” Оглавление темы “Заболевания кожи”:
|
Источник
Оглавление
Ключевые слова
Розовый лишай Жибера, питириаз розовый, болезнь Жибера, розеола шелушащаяся, pityriasis rosea.
Список сокращений
МКБ – Международная классификация болезней
УФ – ультрафиолет
Термины и определения
Розовый лишай Жибера (питириаз розовый, болезнь Жибера, розеола шелушащаяся, pityriasis rosea) – острый воспалительный самостоятельно разрешающийся дерматоз, для которого характерны типичные овальные или монетовидные пятнисто-папулезные и эритематозно-сквамозные очаги, первично располагающиеся на туловище и проксимальной поверхности конечностей.
1. Краткая информация
1.1 Определение
Розовый лишай Жибера (питириаз розовый, болезнь Жибера, розеола шелушащаяся, pityriasis rosea) – острый воспалительный самостоятельно разрешающийся дерматоз, для которого характерны типичные овальные или монетовидные пятнисто-папулезные и эритематозно-сквамозные очаги, первично располагающиеся на туловище и проксимальной поверхности конечностей.
1.2 Этиология и патогенез
Причина заболевания неизвестна. Общепризнанной является гипотеза инфекционного, в первую очередь вирусного происхождения. В последние годы особое внимание уделяется роли герпесвирусов 6 и 7 типов в развитии заболевания, однако этиологический агент до настоящего времени не выявлен. Косвенными свидетельствами инфекционной природы заболевания являются его сезонные колебания, наличие продромальных симптомов у некоторых больных, а также цикличность течения и развитие иммунитета.
1.3 Эпидемиология
Поражаются преимущественно подростки и молодые люди; пожилые и дети младшего возраста болеют редко. Заболевание чаще развивается весной и осенью. К дерматологу с этим заболеванием обращаются 1-2% пациентов. Обычно бывает один эпизод заболевания, два и более встречаются редко.
1.4 Кодирование по МКБ 10
L42 – Розовый лишай Жибера
1.5 Классификация
Отсутствует.
1.6. Клиническая картина
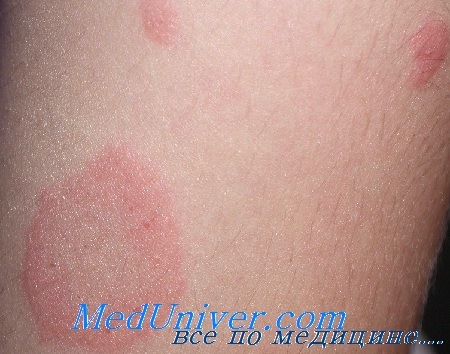
В 80% случаев сначала появляется яркая, овальная, слегка приподнятая над уровнем кожи эритематозно-сквамозная бляшка с эксцентричным ростом, диаметром 2-5 см, обычно на туловище с незначительным шелушением в центре. Такой элемент называют «материнской» бляшкой. Иногда «материнская бляшка» отсутствует или имеются несколько «материнских бляшек». Через 1-2 недели появляются множественные отечные, розоватого цвета пятна диаметром до 1-2 см овальных очертаний, расположенные симметрично своей длинной осью вдоль линий Лангера. Центр их нежно-складчатый, буровато-желтый, с незначительным шелушением. Шелушение более характерно на границе центральной и периферической зон в виде характерного «воротничка». Такие патогномоничные для розового лишая элементы принято сравнивать с медальонами. Высыпания появляются не одновременно, а вспышками, что обусловливает эволюционный полиморфизм. Элементы начинают разрешаться с центральной части, которая бледнеет и освобождается от роговых чешуек, пигментируется. Постепенно исчезает венчик эритемы, оставляя незначительно выраженную гиперпигментацию.
Могут наблюдаться также атипичные формы розового лишая: уртикарная, папулезная, везикулезная, возникающие из-за раздражения кожи при трении, потливости, нерациональной наружной терапии. Однако и в этих случаях высыпания располагаются вдоль линий Лангера. Заболевание, как правило, не рецидивирует. Спонтанное выздоровление обычно происходит на 4-5 неделе. В ряде случаев встречается гипо- или гиперпигментация, которая чаще появляется или становится более выраженной под воздействием солнца или УФ-Б – терапии.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
2. Диагностика
2.1 Жалобы и анамнез
Общее состояние больных обычно не нарушается. Как правило, зуда не бывает. Легкий зуд обычно вызывается избыточным раздражением кожи физическими факторами (механическими, термическими, лучевыми), лечением антисептиками или противогрибковыми средствами. Нередко прослеживается связь дебюта заболевания с недавно перенесенной инфекцией, переохлаждением, предшествующим нарушением общего состояния.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
2.2 Физикальное обследование
См. раздел клиническая картина.
2.3 Лабораторная диагностика
Рекомендуется верификация диагноза с учетом результатов лабораторных исследований:
клинический анализ крови и общий анализ мочи;
серологические исследования для исключения сифилиса;
микроскопическое исследование соскоба с кожи для исключения микоза;
гистологическое исследование биоптата кожи при затруднении диагностики.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
2.4 Инструментальная диагностика
Не применяется.
2.5 Иная диагностика
Не требуется.
3. Лечение
3.1 Консервативное лечение
- При распространенном поражении кожи, сопровождающемся выраженным зудом, рекомендуются для наружной терапии топические глюкокортикостероидные препараты:
гидрокортизона бутират крем, мазь 0,1% 1-2 раза в сутки в виде аппликаций в течение 5-7 дней [1-2].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 1+)
или
алклометазона дипропионат крем, мазь 0,05% 1-2 раза в сутки в виде аппликаций в течение 5-7 дней [1-2].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 1+)
или
метилпреднизолона ацепонат** крем, мазь 0,1% 1-2 раза в сутки в виде аппликаций в течение 5-7 дней [1-2].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 1+) [1-2];
или
мометазона фуроат** крем, мазь 0,1% 1-2 раза в сутки в виде аппликаций в течение 5-7 дней [1-2].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 1+)
Для купирования зуда рекомендуются антигистаминные препараты:
цетиризина гидрохлорид** взрослым и детям в возрасте старше 6 лет суточная доза 10 мг перорально, взрослым – в 1 прием, детям – 5 мг перорально 2 раза в сутки в течение 7-10 дней [2, 4].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 1+)или
лоратадин** взрослым и детям в возрасте старше 12 лет – 10 мг перорально 1 раз в сутки; детям в возрасте от 3 до 12 лет с массой тела менее 30 кг – 5 мг перорально 1 раз в сутки, с массой тела более 30 кг – 10 мг перорально 1 раз в сутки в течение 7-10 дней [2, 4].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 1+)или
хлоропирамин** детям в возрасте от 1 года до 6 лет – 8,3 мг перорально 2-3 раза в сутки, детям в возрасте от 6 до 14 лет – 12,5 мг перорально 2-3 раза в сутки, взрослым – 25 мг перорально 3-4 раза в сутки в течение 7-10 дней [2, 4]. Уровень убедительности рекомендаций C (уровень достоверности доказательств 1+)
или
клемастин детям в возрасте старше 7 лет – 0,5-1 мг перорально 2 раза в сутки, взрослым – 1 мг перорально 2 раза в сутки в течение 7-10 дней [2, 4].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 1+)При осложненных формах заболевания рекомендуются системные глюкокортикостероидные препараты:
преднизолон** 15-20 мг в сутки перорально до купирования основной клинической симптоматики [2-5]. Уровень убедительности рекомендаций А (уровень достоверности доказательств 1+)
Комментарии: Обычно самопроизвольное выздоровление наступает через 4-5 недель от начала заболевания. Неосложненное течение розового лишая лечения не требует. Больным рекомендуется ограничить прием водных процедур, пользование мочалкой, растирание жестким полотенцем. Важно не вызывать раздражения кожи обильным потоотделением, не пропускающей воздуха одеждой из шерсти или синтетики. При генерализации процесса, выраженном экссудативном характере высыпаний, аллергических проявлениях, экзематизации, наличии зуда показана терапия.
3.2 Хирургическое лечение
Не применяется.
3.3 Иное лечение
Рекомендуется применение фототерапии:
Ультрафиолетовая средневолновая терапия с длиной волны 280-320 нм 5 раз в неделю в течение 1-2 недель [2, 4]. Уровень убедительности рекомендаций С (уровень достоверности доказательств 1+)
Комментарии: При этом виде терапии возможно появление поствоспалительной гиперпигментации.
4. Реабилитация
Не применяется.
5. Профилактика и диспансерное наблюдение
Профилактика вирусной и бактериальной инфекции у пациента.
При отсутствии эффекта от лечения: убедиться в полной элиминации экзогенных провоцирующих факторов. Возможен короткий курс системных глюкокортикостероидных препаратов: преднизолон 15-20 мг в сутки перорально до купирования основной клинической симптоматики [2-5].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1+)
Критерии оценки качества медицинской помощи
№ | Критерии качества | Уровень достоверности доказательств | Уровень убедительности доказательств |
1 | Выполнен общий (клинический) анализ крови развернутый | 4 | D |
2 | Проведена терапия лекарственными препаратами группы топические глюкокортикоиды и/или ультрафиолетовая средневолновая терапия (в зависимости от медицинских показний и при отсутствии медицинских противопоказаний) | 4 | D |
3 | Достигнуто уменьшение площади высыпаний или отсутствие высыпаний | 4 | D |
Список литературы
- Альтмайер П. Терапевтический справочник по дерматологии и аллергологии. – М.: ГЭОТАР-МЕД, 2003. – С. 1244
- Drago F., Rebora A. Treatments for Pityriasis Rosea. Skin Therapy Letter. 2009., 14(3):
- Кацамбас А.Д., Лотти Т.М. Европейское руководство по лечению дерматологических болезней. Москва, «Медпресс-информ», 2008, С.727.
- Stulberg DL, Wolfrey J. Pityriasis rosea. Am. Fam. Physician. 2004, Jan 1; 69(1):87-91.
- Фицпатрик Т. Дерматология атлас-справочник. – М.: ПРАКТИКА, 1999. – C. 1044 Европейское руководство по лечению дерматологических болезней.
Приложение А1. Состав рабочей группы
- Кубанова Анна Алексеевна – академик РАН, доктор медицинских наук, профессор, Президент Российского общества дерматовенерологов и косметологов. Конфликт интересов отсутствует.
- Кубанов Алексей Алексеевич – доктор медицинских наук, профессор, член Российского общества дерматовенерологов и косметологов. Конфликт интересов отсутствует.
- Хобейш Марианна Михайловна – кандидат медицинских наук, доцент кафедры дерматовенерологии с клиникой Первого Санкт-Петербургского государственного медицинского университета им. академика И.П. Павлова Минздрава России, член Российского общества дерматовенерологов и косметологов. Конфликт интересов отсутствует.
- Соколовский Евгений Владиславович – доктор медицинских наук, профессор кафедры дерматовенерологии с клиникой Первого Санкт-Петербургского государственного медицинского университета им. академика И.П. Павлова Минздрава России, член Российского общества дерматовенерологов и косметологов. Конфликт интересов отсутствует.
- Монахов Константин Николаевич – доктор медицинских наук, профессор кафедры дерматовенерологии с клиникой Первого Санкт-Петербургского государственного медицинского университета им. академика И.П. Павлова Минздрава России, член Российского общества дерматовенерологов и косметологов. Конфликт интересов отсутствует.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория клинических рекомендаций:
- Врачи-специалисты: дерматовенерологи.
- Ординаторы и слушатели циклов повышения квалификации по указанной специальности.
Таблица П1- Уровни достоверности доказательств
Уровни достоверности доказательств | Описание |
1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
3 | Неаналитические исследования (например, описания случаев, серий случаев) |
4 | Мнение экспертов |
Таблица П2 – Уровни убедительности рекомендаций
Уровень убедительности доказательств | Характеристика показателя |
А | По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++, напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов или группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов |
В | Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных как 1++ или 1+ |
С | Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов; или экстраполированные доказательства из исследований, оцененных как 2++ |
D | Доказательства уровня 3 или 4; или экстраполированные доказательства из исследований, оцененных как 2+ |
Порядок обновления клинических рекомендаций
Рекомендации в предварительной версии рецензируются независимыми экспертами. Комментарии, полученные от экспертов, систематизируются и обсуждаются членами рабочей группы. Вносимые в результате этого изменения в рекомендации или причины отказа от внесения изменений регистрируются.
Предварительная версия рекомендаций выставляется для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Для окончательной редакции и контроля качества рекомендации повторно анализируются членами рабочей группы.
Приложение А3. Связанные документы
Данные клинические рекомендации разработаны с учётом следующих нормативно-правовых документов:
Порядок оказания медицинской помощи по профилю «дерматовенерология», утвержденный Приказом Министерства здравоохранения Российской Федерации № 924н от 15 ноября 2012 г.
Приложение Б. Алгоритмы ведения пациента
Приложение В. Информация для пациентов
- Не рекомендуется избыточное раздражение кожи физическими факторами (механическими, термическими, лучевыми), лечение антисептиками или противогрибковыми средствами, так как это может спровоцировать ухудшение течения заболевания и зуд.
- Заболевание, как правило, не рецидивирует. Спонтанное выздоровление обычно происходит на 4-5 неделе.
Целесообразна профилактика вирусной и бактериальной инфекции у пациента с данным дерматозом.
Источник