Цветной лишай сроки лечения
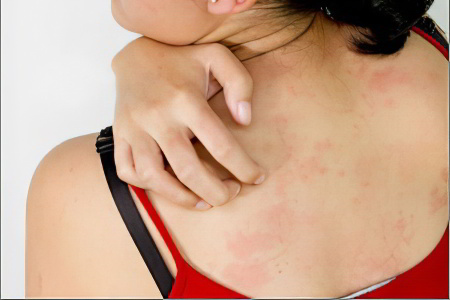
Цветной лишай – это кожное заболевание, которое чаще всего поражает людей, проживающих в странах с жарким и влажным климатом. Дерматологические проявления болезни чаще всего возникают после того, как человек длительное время провел на солнце. В России от цветного лишая страдает не более 10% населения. Также можно встретить такие названия цветного лишая, как «лишай отрубевидный» или даже «солнечный грибок». Однако обозначать они будут единую проблему.
Цветной лишай имеет волнообразное течение, с периодами обострения и затишья. В группе риска по развитию заболевания находятся люди, которые склонны к возникновению различных дерматомикозов. Рецидивы патологии чаще всего приходятся на теплое время года. Признаки воспалительной реакции на коже во время обострения заболевания отсутствуют.
Цветной лишай нельзя назвать опасным заболеванием, так как оно не представляет угрозы для здоровья. Терапия, как правило, не сложная и высокоэффективная. Однако наличие пятен на коже может вызывать чувство психологического дискомфорта, связанного с дефектом внешности.
Содержание:
- Причины цветного лишая
- Симптомы цветного лишая
- Диагностика цветного лишая
- Лечение цветного лишая
Причины цветного лишая
Цветной лишай вызывают грибки под названием Malassezia furfur и Pityrpsporum orbiculare. Они паразитируют в верхнем слое эпидермиса. Поэтому для обнаружения микотического микроорганизма достаточно обычного исследования частичек кожи под микроскопом. Грибки собираются в грозди, которые выглядят как изогнутые нити.
Липофильные дрожжеподобные грибы Malassezia furfur имеют уникальные свойства. Они способны проявлять свою патогенную активность в зависимости от изменений окружающей среды, а также в зависимости от иммунитета хозяина. Кроме того, это единственный грибок из микрофлоры человека, который нуждается в жирах для своего существования. Это качество носит название облигатной липофильности.
Malassezia furfur и Pityrpsporum orbiculare способны существовать как в аэробных, так и анаэробных условиях. Кроме того, что эти микроорганизмы могут вызывать разноцветный лишай, в ряде случаев они становятся причиной системной патологии. Это происходит когда у зараженного наблюдается выраженная иммунная недостаточность. Например, есть данные о том, что гриб этого вида и рода приводил к сепсису недоношенных новорожденных и к сепсису ВИЧ-инфицированных людей.
Большинство людей имеет твердое убеждение, что цветным лишаем заразиться невозможно. На самом деле, грибок может передаваться от одного человека к другому. Однако клинические симптомы заболевания проявляются далеко не у каждого больного. Поэтому возбудителей цветного лишая дерматологи относят к условно-патогенной флоре.
Это означает, что он может существовать на коже, но проявлять себя никак не будет. Итак, патогенными грибками заражены многие люди, но вот симптомы болезни развиваются лишь при условии ослабления защитных сил организма. Установлено, что возбудитель цветного лишая выделяется у 10-12% населения, в 2 раза чаще он обнаруживается у мужчин. Развивается болезнь у людей в возрасте 15-40 лет. Этот вид микоза обостряется в летнее время, также возможно спонтанное излечение. У некоторых людей цветной лишай приобретает рецидивирующее хроническое течение.
Грибок передается следующими путями:
Во время личного контакта с человеком. Поэтому патоген чаще всего обнаруживается у всех членов семьи.
Через использование предметов личной гигиены. Это могут быть элементы одежды, полотенце, мочалка и пр.
Во время пользования общественными раздевалками, либо примерочными кабинками в магазинах.
Иногда грибок может существовать на коже долгое годы, а человек не будет знать об этом. Однако если появляются провоцирующие факторы, которые способствуют его размножению, патогенная флора начнет активно увеличивать свою численность. Инкубационный период приравнивается к 2 неделям.
Причины (провоцирующие факторы), которые способны привести к развитию цветного лишая:
Усиленное потоотделение. В частности, опасность представляет гипергидроз, при котором пот меняет свой химический состав. Это способствует размножению микотических микроорганизмов.
Предрасположенность человека к различным кожным заболеваниям. Она может передаваться по наследству, либо являться особенностью конкретного организма. При этом наблюдается повышенный уровень кортизола в плазме крови.
Слишком жирная кожа. Так, у 15-летних больных с цветным лишаем липофильные грибы обнаруживаются в 93% случаев. В то время как у детей младше 5-7 лет эти микотические микроорганизмы на коже отсутствуют.
Нарушение обменных процессов в верхнем слое эпидермиса.
Ослабление защитных сил организма. Это может происходить вследствие множества причин: при воспалении миндалин хронического течения, на фоне кариеса, либо при пиелонефрите. Часто цветной лишай является спутником туберкулеза. Причем бацилла способна паразитировать не только в ткани легких, но и в почках, системе половых органов, в костях и пр. Зачастую туберкулез имеет скрытое течение и обнаруживается случайно. Поэтому всех больных с диагностированным цветным лишаем следует проверять на туберкулез.
Проживание в странах с повышенной влажностью. Высокая распространенность цветного лишая наблюдается в городах и населенных пунктах с тропическим и субтропическим климатом. Частота заболеваемости в них составляет 40%, в то время как у жителей стран с умеренным климатом она не превышает 5-10%.
Наличие себореи.
Цветной лишай может сопутствовать таким заболеваниям, как: СПИД, ревматизм и сахарный диабет. Если у больного имеется одна или несколько из перечисленных патологий, то вероятность возникновения у него цветного лишая приравнивается к 63%.
Вегето-сосудистая дистония. Кроме цветного лишая, человек будет страдать от слабости, частых головокружений, панических атак и пр.
Патологии органов пищеварительной и гепатобилиарной системы всегда отражаются на состоянии кожных покровов. Нарушения в их работе могут проявляться цветным лишаем.
В группе риска находятся люди среднего возраста. Цветной лишай крайне редко диагностируется у детей младше 7 лет, лишь при условии наличия у ребенка серьезного заболевания.
Заболевания дыхательной системы способны спровоцировать развитие цветного лишая. В данном случае речь идет об астме, пневмонии или бронхите хронического течения.
Синдром Иценко-Кушинга и ожирение.
Длительное местное или системное лечение кортикостероидами.
Гормональный дисбаланс– еще один фактор, способствующий возникновению симптомов дерматомикоза. Как правило, это случается у беременных женщин, а также у людей, страдающих патологиями надпочечников и яичников.
Следующим фактором риска развития цветного лишая становится использование гелей для душа, обладающими антибактериальным эффектом. Конечно, после однократного применения такого средства болезнь не разовьется. Однако если человек будет пользоваться ими на регулярной основе, то вероятность возникновения данного дерматомикоза значительно повышается.
Химиотерапия, которую проходят онкологические больные, способна спровоцировать развитие стойкой формы цветного лишая. После завершения лечения чаще всего наблюдается спонтанное самовыздоровление.
Симптомы цветного лишая

В тех местах, где наблюдаются кожные проявления болезни, количество корнеоцитов превышено в три раза. Изменение кожной окраски человека, зараженного цветным лишаем, также объясняется тем, что грибы колонизируются на коже неравномерно.
Первичным местом возникновения цветного лишая становятся устья сально-волосяных фолликул. Здесь грибки, под действием провоцирующих факторов, начинают размножаться, формируя колонии. Жирный секрет, который продуцируют сальные железы, они используют для собственного питания. В нем содержатся все необходимые для грибков жирные кислоты.
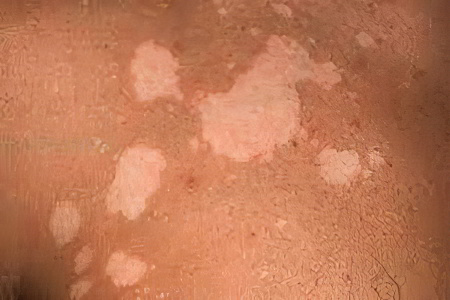
Дебютирует заболевание с появления на коже желтоватых точек, которые располагаются рядом с устьями волосяных фолликул. Затем вокруг этих точек образуются пятна розовато-желтого цвета. По мере прогрессирования заболевания они темнеют, становясь коричневым. На их поверхности появляются отрубевидные чешуйки. Если просто смотреть на пятно, то шелушение практически незаметно. Однако стоит поскоблить его и чешуйки моментально отходят. Этот признак носит название симптома Бенье.
Итак, на цветной лишай будут указывать следующие симптомы:
Пятна, которые возникают на коже, могут иметь различный окрас: желтый, розовый, коричневый. По мере прогрессирования патологии, они сливаются воедино, формируя крупные очаги с неровными контурами. Начальный размер пятна приравнивается к 3-5 см в диаметре.
Пятна могут вызывать у человека зуд. Он редко бывает интенсивным.
Если человек длительное время пребывал на солнце и получил загар, то цвет пятен будет изменяться. Они становятся светлее, а значит, более заметными. Зимой пятна, напротив, темнеют. Эта особенность течения заболевания также является одной из причин, почему данный дерматомикоз называют именно цветным лишаем.
Излюбленным местом локализации грибка являются плечи, спина, живот. Реже пятна возникают на шее и на волосистой части головы. При этом волосы на голове человек не теряет. Они могут выпадать только на теле.
Хотя патология неплохо поддается коррекции, иногда она может беспокоить человека годами, то затихая, то обостряясь вновь.
Как правило, на какие-либо субъективные симптомы человек не указывает. Ощущение жжения и боли в пораженной области может стать сигналом присоединения вторичной инфекции.
В зависимости от того, насколько глубоко поражена дерма и где именно располагаются пятна, различают следующие виды цветного лишая:
Эритематосквамозная форма. Пятна располагаются в верхней части туловища, симптомы воспаления отсутствуют.
Фолликулярная форма. Пятна сопровождаются появлением папул и гнойничков, которые имеют средний размер в 2-3 см. Эта форма болезни характерна для людей, страдающих от тяжелых сопутствующих нарушений.
Инвертная форма. Пятна располагаются в складках тела человека.
Независимо от формы болезни, ее лечение выполняют по однотипной схеме.
Важно провести аналогию симптомов цветного лишая с симптомами иных болезней:
Для лишая Жибера характерно появление розовых продолговатых пятен на коже. В центре этих очагов дерма шелушиться. Пятна при этом располагаются по линиям Лангера, сами они окружены воротничком из чешуек.
Для сифилитической розеолы характерны розоватые пятна на коже, которые при надавливании на них, обесцвечиваются. Шелушения дермы не наблюдается, пятна не сливаются и не растут.
Следует отличать цветной лишай от витилиго.
Иногда цветной лишай имеет атипичное течение. В этом случае пятна располагаются на коже подошв. Такая форма болезни трудно поддается лечению, а после устранения острой фазы, на ступнях остаются бурые пятна, имеющие неправильную форму. Они располагаются на пятках и на переходной складке от подошвы к пальцам.
У людей, больных СПИДом пятна цветного лишая достигают в размере 5 см, в то время как у человека с нормальной иммунной системы их диаметр редко превышает 1 см.
Диагностика цветного лишая
Опытному дерматологу достаточно внешнего осмотра пациента, чтобы заподозрить у него цветной лишай.
Однако для уточнения диагноза потребуется выполнение ряда проб, среди которых:
Микроскопическое исследование соскоба кожи с пятен. Под микроскопом врач изучает чешуйки дермы, которые предварительно обрабатывают 20% раствором КОН. Грибки, вызывающие цветной лишай, будут представлены длинными нитями, с расположенными на них округлыми наростами.
Тест с использованием йода. В ходе проведения исследования кожу обрабатывают 5%-ым раствором йода. Спустя несколько минут пятна цветного лишая становятся темно-коричневыми.
Использование лампы Вуда для проведения диагностики. В свете ее лучей пятна приобретают красновато-желтый оттенок, либо зеленовато-золотистый цвет.
Проверка симптома Бенье, при котором частицы кожи легко отшелушиваются, даже при незначительном поскабливании.
Это полный список диагностических методов, позволяющих определить цветной лишай. На практике, врачи чаще всего применяют только йодный тест и ламу Вуда.
Лечение цветного лишая

Самостоятельно лечить цветной лишай не следует. Для начала необходимо обратиться за консультацией к специалисту. Только доктор сможет выставить верный диагноз, для чего ему потребуется провести ряд диагностических процедур. Лечением цветного лишая занимается дерматолог. Оно начинается в выяснения причины развития дерматомикоза. Как показывает практика, цветной лишай часто является маркером СПИДа, туберкулеза, ревматизма и сахарного диабет. Поэтому больного нужно тщательно обследовать.
Общие рекомендации, которые нужно соблюдать во время лечения цветного лишая, выглядят следующим образом:
Летом следует больше находиться на солнце. Ультрафиолетовые лучи губительны для грибка. Хотя обесцвеченные пятна могут сохраняться на дерме еще на протяжении нескольких месяцев. Данный феномен носит название псевдолейкодермы.
На пораженные участки кожи необходимо наносить мази, крема и гели, обладающие противогрибковым эффектом. Это могут быть такие средства, как: Бифоназол, Клотримазол, Тербинафин, лосьон с салициловым спиртом и ромашкой, гель с салициловым компонентом. Лечение должно длиться на протяжении 2 недель.
При поражении волосистой кожи головы применяют лечебные шампуни: Низорал, Себазол, Кетоконазол.
Если цветной лишай сопровождается появлением сильного зуда, то следует мыться проточной водой без использования мыла. Температура воды должна быть комфортной, если она слишком горячая, то зуд будет усиливаться. После завершения гигиенических процедур необходимо наносить на кожу крема с увлажняющим компонентом.
Для уменьшения зуда возможно назначение антигистаминных препаратов: Супрастин, Зиртек, Эриус, Фенистил и пр.
Если заболевание охватывает большие участки тела и плохо поддается терапии, то возможен пероральный прием антимикотиков. Для этого больному назначают: Кетоконазол (Ороназол, Низорал, Микозорал, Фунгавис), Клотримазол, Итраконазол (Кандитрал, Итразол, Орунгал, Орунит, Румикоз, Ирунин), Флуконазол (Микосист, Флюкостат, Дифлюкан). Все перечисленные препараты выпускаются в таблетированной форме.
Чтобы не допустить повторного заражения, следует каждый день выполнять в помещении, где проживает больной, влажную уборку с применением дезинфицирующих растворов. Постельное белье ежедневно меняют и стирают при самых высоких температурах. Одежду нужно тщательно проглаживать. От мочалки, которую использовал человек до начала лечения, необходимо избавиться.
Таким образом, для медикаментозной коррекции заболевания используют препараты из нескольких групп:
Кератолитические средства.
Фунгицидные средства.
Препараты с цинком.
Комбинированные лекарственные средства.
После избавления от цветного лишая, человек должен подумать над тем, что именно стало причиной его возникновения. В дальнейшем следует избегать их, чтобы не допустить рецидива болезни.
Общие рекомендации по профилактике цветного лишая следующие:
Укреплять иммунитет.
Закаливаться.
Правильно питаться.
По назначению врача возможен повторный курс лечения антигрибковыми препаратами.
По мере возможности, необходимо избегать стрессов, а также отказаться от повышенных физических нагрузок, которые способствуют усилению потливости.
Обязательно нужно соблюдать достаточную гигиену.
Если соблюдать эти несложные рекомендации, то о таком заболевании, как цветной лишай можно будет забыть навсегда.
Автор статьи: Кузьмина Вера Валерьевна | Эндокринолог, диетолог
Образование:
Диплом РГМУ им. Н. И. Пирогова по специальности «Лечебное дело» (2004 г.). Ординатура в Московском государственном медико-стоматологическом университете, диплом по специальности «Эндокринология» (2006 г.).
Наши авторы
Источник

Версия: Клинические рекомендации РФ (Россия) 2013-2017
Категории МКБ:
Разноцветный лишай (B36.0)
Разделы медицины:
Дерматовенерология
Общая информация
Краткое описание
РОССИЙСКОЕ ОБЩЕСТВО ДЕРМАТОВЕНЕРОЛОГОВ И КОСМЕТОЛОГОВ
ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ БОЛЬНЫХ РАЗНОЦВЕТНЫМ ЛИШАЕМ
Москва – 2015
Шифр по Международной классификации болезней МКБ-10
В36.0
Определение
Разноцветный лишай (pityriasis versicolor, tinea versicolor) – поверхностное грибковое заболевание кожи, относящееся к группе кератомикозов.
Облачная МИС “МедЭлемент”
Облачная МИС “МедЭлемент”
Классификация
Этиология и патогенез
Заболевание распространено повсеместно, однако наиболее часто встречается в регионах с жарким и влажным климатом. Болеют в основном лица молодого и среднего возраста, крайне редко – дети и пожилые люди.
Возбудителями разноцветного лишая являются диморфные липофильные дрожжи рода Malassezia – представители типичной кожной микрофлоры. Наиболее часто обнаруживаются Malassezia globosa, M.sympodialis и M.furfur, реже – M.slooffiae, M.restricta и M.obtusa. Установлено, что около 90% здоровых людей являются носителями сапрофитной формы гриба. Под влиянием предрасполагающих факторов эндогенной и/или экзогенной природы, возбудитель трансформируется из непатогенной формы почкующейся бластоспоры в патогенную мицелиальную.
Контагиозность заболевания невысокая. Предрасполагающими факторами могут являться повышенная потливость, изменение химического состава пота, уменьшение физиологического шелушения эпидермиса. Разноцветный лишай чаще развивается у людей с сопутствующими заболеваниями: эндокринной патологией, хроническими болезнями легких и желудочнокишечного тракта, вегетативнососудистыми нарушениями, иммунодефицитами различной природы и др. Способствуют развитию заболевания алиментарная недостаточность, прием оральных контрацептивов, системных глюкокортикостероидных препаратов и иммунодепрессантов. Возможно, имеется генетическая (мультифакториальная) предрасположенность к развитию болезни. В патогенезе могут принимать участие иммунные факторы, однако их сложно интерпретировать. Больные разноцветным лишаем не имеют клеточноопосредованного иммунодефицита к мицелиальным антигенам Malassezia spp.
Клиническая картина
Cимптомы, течение
Высыпания чаще всего локализуются на коже туловища и верхних конечностей, может поражаться кожа волосистой части головы и полового члена. К атипичной локализации разноцветного лишая можно отнести: лицо, ушные раковины, заушные складки, кисти, голени, паховую и подмышечную области, сосок и периареолярную область. У детей заболевание нередко начинается с кожи волосистой части головы, но волосы не поражаются. Разноцветный лишай не наблюдается на ладонях, подошвах и слизистых оболочках. Отмечается тропизм возбудителя к участкам кожного покрова, имеющим большое количество сальных желез.
Заболевание первоначально характеризуется появлением мелких пятен без воспалительных явлений, нерезко очерченных, сначала розового, затем желтоваторозового, позже коричневого или красно-коричневого цвета; на их поверхности наблюдается мелкопластинчатое шелушение, похожее на отруби (отрубевидный лишай), легко определяемое при поскабливании. Пятна часто бывают множественными, могут сливаться, образуя крупные очаги с полициклическими очертаниями, размеры пятен варьируют от нескольких миллиметров до нескольких сантиметров. Иногда при осмотре крупных очагов в их центре можно определить легкую атрофию. В результате центральной инволюции очаги могут принимать кольцевидную форму. Субъективных ощущений обычно не бывает, но иногда может появляться легкий зуд. После загара в результате усиления шелушения в очагах поражения остаются депигментированные участки кожи.
Выделяют особую форму заболевания – tinea versicolor alba, или белый отрубевидный лишай. При этом может иметь место полная депигментация при отсутствии какого-либо шелушения. Депигментация в данном случае не связана напрямую с экранирующими свойствами колоний гриба и может возникать на участках кожного покрова, не подвергавшихся солнечному излучению.
Диагностика
Диагноз в большинстве случаев устанавливается на основании типичной клинической картины: характерных высыпаний на участках кожного покрова туловища и верхних конечностей.
При стертых формах и/или атипичной локализации диагноз устанавливается на основании результатов осмотра в лучах люминесцентной лампы Вуда по характерному желтому или золотисто-бурому свечению. Свечение в лучах лампы Вуда наблюдается в основном в тех случаях, когда этиологическим агентом выступает M. furfur (около 1/3 заболевших).
При микроскопическом исследовании чешуек, обработанных 10-20% раствором едкого калия (КОН) с 20-тиминутной экспозицией, обнаруживают элементы гриба (короткие изогнутые нити мицелия (гифы) от 2 до 4 мкм в диаметре и крупные круглые и овальные споры с двухконтурной оболочкой в виде скоплений, напоминающих гроздья винограда).
При постановке диагноза может быть использована проба Бальцера (йодная проба): при смазывании участков 5% настойкой йода пятна разноцветного лишая окрашиваются йодом более интенсивно за счет пропитывания отрубевидных чешуек.
При гистологическом исследовании пораженных участков кожи с помощью ШИК-реакции можно обнаружить мицелий и округлые споры гриба в роговом слое эпидермиса.
Дифференциальный диагноз
Дифференцировать заболевание в острой стадии следует с розовым лишаем Жибера, сифилитическими розеолами, себорейным дерматитом, экзематидами, эритразмой; при длительном течении – с пигментацией, наблюдающейся после разрешения различных дерматозов, невусом Беккера. При наличии депигментированных пятен – с сифилитической лейкодермой, сухой стрептодермией, витилиго, депигментированными экзематидами.
Онлайн-консультация врача
Посоветоваться с опытным специалистом, не выходя из дома!
Консультация по вопросам здоровья от 2500 тг / 430 руб
Интерпретация результатов анализов, исследований
Второе мнение относительно диагноза, лечения
Выбрать врача
Лечение
Цели лечения
– клиническое излечение;
– отрицательные результаты микроскопического исследования.
Общие замечания по терапии
Лечение отрубевидного лишая основано на применении противогрибковых препаратов местного и системного действия, а также кератолитических средств.
Показания к госпитализации
Отсутствуют.
Схемы терапии
Наружная терапия
При ограниченных формах заболевания:
– бифоназол, 1% крем или 1% раствор (В) 1 раз в сутки до разрешения клинических проявлений (в течение 2-3 недель) [1, 2]
или
– кетоконазол, крем (В) 1 раз в сутки до разрешения клинических проявлений (в течение 2-3 недель) [4]
или
– клотримазол, крем или раствор (B) 1-2 раза в сутки до разрешения клинических проявлений (в течение 1-3 недель) [5-6]
или
– миконазол, крем (А) 2 раза в сутки до разрешения клинических проявлений (в течение 3 недель) [7-8]
или
– тербинафин, крем и раствор (А) 1- 2 раза в сутки до разрешения клинических проявлений (в течение 3 недель) [3, 9-10]
или
– оксиконазол, крем (С) 1-2 раза в сутки до разрешения клинических проявлений (в течение 2 недель) [11].
При поражении кожи волосистой части головы:
– кетоконазол, шампунь (В) 1 раз в сутки (нанести на 5 минут, затем смыть) ежедневно в течение 5 дней [12].
Системная терапия
При распространенных и атипичных формах разноцветного лишая, а также неэффективности местной терапии при ограниченном поражении назначают системные антимикотические препараты:
– кетоконазол (А) 200 мг перорально 1 раз в сутки ежедневно в течение 3-5 недель [13-15]
или
– итраконазол (А) 200 мг перорально 1 раз в сутки ежедневно в течение 1 недели или 100 мг перорально 1 раз в сутки ежедневно после еды в течение 15 дней (при сохранении единичных высыпаний после 2-х недельного перерыва рекомендуют проведение повторного курса лечения в той же дозе) [16-17]
или
– флуконазол (А) 300 мг перорально 1 раз в неделю в течение 2 недель или 150 мг 1 раз в неделю перорально в течение 4 недель [14-18].
Требования к результатам лечения
– полное разрешение клинических проявлений;
– отрицательные результаты микроскопического исследования.
Тактика при отсутствии эффекта от лечения
– корригирующая патогенетическая терапия (иммуномодуляторы, средства, нормализующие эндокринную патологию и др.);
– замена антимикотического средства.
Профилактика
Во время лечения необходимо проводить дезинфекцию одежды больного, головных уборов, нательного и постельного белья кипячением в 1% мыльно-содовом растворе и 5-кратным проглаживанием горячим утюгом во влажном виде с двух сторон. Следует также рекомендовать лечение членам семьи, если у них выявлено заболевание.
В целях профилактики разноцветного лишая у лиц, предрасположенных к рецидивам заболевания, целесообразен прием кетоконазола в дозе 400 мг в месяц или 200 мг три дня подряд в течение месяца (В) [19] или итраконазола 400 мг один раз в месяц в течение 6 месяцев (В) [20].
Информация
Источники и литература
- Клинические рекомендации Российского общества дерматовенерологов и косметологов
- 1. Soyinka F. Bifonazole in the treatment of fungal skin infections in the tropics: a clinical and mycological study. Curr Med Res Opin 1987;10:390-6.
2. Hernandez-Perez E. A comparison between one and two weeks’ treatment with bifonazole in pityriasis versicolor. J Am Acad Dermatol 1986;14:561-4.
3. Aste N, Pau M, Pinna AL, Colombo MD, Biggio P. Clinical efficacy and tolerability of ter-binafine in patients with pityriasis versicolor. Mycoses 1991;34: 353–7.
4. Savin RC, Horwitz SN. Double-blind comparison of 2% ketoconazole cream and placebo in the treatment of tinea versicolor. J Am Acad Dermatol 1986;15: 500–3.
5. Alchorne MMA, Paschoalick RC, Foraz MH. Comparative study of tioconazole and clotri-mazole in the treatment of tinea versicolor. Clin Ther 1987;9:360–7.
6. Gip L. The topical therapy of pityriasis versicolor with clotrimazole. Postgrad Med 1974;50(Suppl 1):59–60.
7. Tanenbaum L, Anderson C, Rosenberg MJ, Akers W. 1% sulconazole cream versus 2% mi-conazole cream in the treatment of tinea versicolor: a double-blind, multicenter study. Arch Dermatol 1984; 120:216–9.
8. Fredriksson T. Treatment of dermatomycoses with topical tioconazole and miconazole. Der-matologica 1983;166:14–9.
9. Faergemann J, Hersle K, Nordin P. Pityriasis versicolor: clinical experience with Lamisil cream and Lamisil DermGel. Dermatology 1997;194(suppl 1): 19–21.
10. Vermeer BJ, Staats CCG. The efficacy of a topical application of terbinafine 1% solution in subjects with pityriasis versicolor: a placebo-controlled study. Dermatology 1997;194(suppl 1):22– 4.
11. Jegasothy BV, Pakes GE. Oxiconazole nitrate: pharmacology, efficacy, and safety of a new imidazole antifungal agent. Clin Ther 1991; 13: 126-41
12. Lange DS, Richards HM, Guarnieri J et al. Ketoconazole 2% shampoo in the treatment of tinea versicolor: A multicenter, randomized, double-blind, placebo-controlled trial. JAAD 1998; 39: 6, 944-50.
13. Hay RJ, Adriaans B, Midgley G, English JS, Zachary CB. A single application of bifonazole 1% lotion in pityriasis versicolor [letter]. Clin Exp Dermatol 1987; 12:315.
14. Farshchian M, Yaghoobi R, Samadi K. Fluconazole versus ketoconazole in the treatment of tinea versicolor. J Dermatol Treat 2002;13:73–6.
15. Savin RC. Systemic ketoconazole in tinea versicolor: a double-blind evaluation and 1-year follow-up. J Am Acad Dermatol 1984;10:824– 30.
16. Faergemann J. Treatment of pityriasis versicolor with itraconazole: a double-blind, placebo-controlled study. Mycoses 1988;31:377–9.
17. Hickman JG. A double-blind, randomized, placebocontrolled evaluation of short-term treat-ment with oral itraconazole in patients with tinea versicolor. J Am Acad Dermatol 1996;34:785– 7.
18. Amer MA, et al. Fluconazole in the treatment of tinea versicolor. Int J Dermatol 1997;36:938–46.
19. Faergemann J, Djarv L. Tinea versicolor: treatment and prophylaxis with ketoconazole. Cutis 1982; 30: 542-50.
20. Faergemann J, Gupta A K, Al Mofadi A et al. Efficacy of Itraconazole in the Prophylactic Treatment of Pityriasis (Tinea) Versicolor Arch Dermatol. 2002;138(1):69-73.
- 1. Soyinka F. Bifonazole in the treatment of fungal skin infections in the tropics: a clinical and mycological study. Curr Med Res Opin 1987;10:390-6.
Информация
Персональный состав рабочей группы по подготовке федеральных клинических рекомендаций по профилю “Дерматовенерология”, раздел «Разноцветный лишай»:
Утц Сергей Рудольфович – заведующий кафедрой кожных и венерических болезней ГБОУ ВПО «Саратовский государственный медицинский университет им. В.И. Разумовского» Минздрава России, профессор, доктор медицинских наук, г. Саратов
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
| Сила | Описание |
| А | По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++ , напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов или группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов |
| В | Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных как 1++ или 1+ |
| С | Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов; или экстраполированные доказательства из исследований, оцененных как 2++ |
| D | Доказательства уровня 3 или 4; или экстраполированные доказательства из исследований, оцененных как 2+ |
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не были внесены, то зарегистрированы причины отказа от внесения изменений.
Консультация и экспертная оценка:
Предварительная версия была выставлена для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.
Прикреплённые файлы
Мобильное приложение “MedElement
