Белые пятна при псориазе
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Пятна при псориазе – папулосквамозном кожном заболевании – могут варьироваться по своей морфологии, распределению и степени тяжести. Но при любой разновидности этого хронически протекающего дерматоза его первые признаки проявляются высыпаниями в виде пятен.
[1], [2], [3], [4], [5], [6]
Причины пятен при псориазе
Притом что ключевые причины образования пятен при псориазе окончательно не установлены, в современной дерматологии придерживаются наиболее убедительной версии – аутоиммунной природы гиперпролиферации и аномальной дифференцировки кератиновых клеток кожи. Это подтверждается не только наличием псориаза в семейных анамнезах, но и выявленными связями нарушений при данной патологии с аберрациями генетических локусов PSORS на 12-ти хромосомах.
Так, наиболее сильная корреляция установлена для локуса PSORS-1 на коротком плече хромосомы 6 в области 6p21.3, где сосредоточены гены, кодирующие белки, которые контролируют реакцию клеток иммунной системы на инородные гены и обеспечивают функции лейкоцитарного антигена человека (HLA).
Важнейшая функция кожи человека – иммунная, поэтому в результате генетических факторов развивается гипертрофированная реакция местного иммунитета, которая проявляется в виде образования пятен при псориазе. Локальная защитная реакция начинается с синтеза Т- и В-лимфоцитами, макрофагами, тучными клетками, нейтрофилами, гистиоцитами, базофилами комплекса цитокинов – медиаторов воспаления: простагландинов (Е1, Е2, Т2а); интерлейкинов IL-5, IL-6, IL-8; лейкотриенов; фактора некроза опухоли альфа (TNFα), который стимулирует образование воспалительного очага; трансформирующего фактора роста альфа (TGFα) и др.
Кроме того, сами кератиноциты, включаясь в активированный цитокинами внутриклеточный аутоиммунный процесс, начинают синтезировать инициирующие усиленный рост клеток интерлейкины (IL-1α и IL-1β); повышающий скорость белкового синтеза эпидермальный фактор роста (EGF); способствующий пролиферации клеток фактор роста нервов (NGF).
В итоге все это многократно повышает экспрессию базальных кератиноцитов и скорость их миграции в верхние слои эпидермиса, что и нарушает физиологический процесс кератинизации (ороговения) на отдельных участках кожных покровов. Именно таким на сегодняшний день представляется патогенез появления пятен при псориазе – локализованных утолщений рогового слоя кожи. Его пластинчатое отслоение (дескватамация) на поверхности высыпаний обусловлено ускоренным ороговением кератиноцитов. А в результате активизации окончаний чувствительных нервных С-волокон кожи повышается выработка нейропептидов, субстанции Р и сосудорасширяющего кальцитонинового полипептида CGRP, которые вызывают стойкую гиперемию высыпаний – красные пятна при псориазе.
[7], [8]
Симптомы
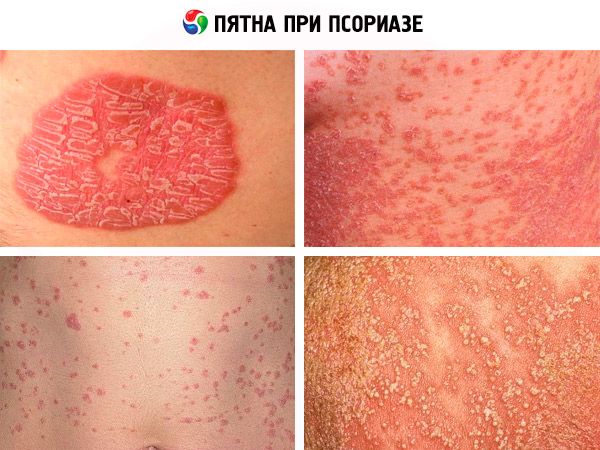
Пятна при псориазе имеют несколько модификаций и соответствующие им симптомы. При самом распространенном вульгарном псориазе пятна имеют вид бляшек, которые сначала появляются в виде плоских четко отграниченных эритематозных макул – округло-овальных, диаметром менее 1 см – или плотных красных папул, которые чуть возвышаются над здоровой кожей. Обычно они появляются на локтях, коленях, нижней части спины и на голове (на волосистой части), а затем и на любых других участках тела, но почти всегда симметрично.
Увеличиваясь в размере на прогрессирующей стадии заболевания, эти красные пятна при псориазе могут сливаться с образованием бляшек до нескольких сантиметров в диаметре. Некоторые красные пятна окаймлены «гало» бледной кожи (кольцом Воронова). Этиологию данного симптома дерматологи усматривают в выбросе в кровь веществ, ингибирующих повышение уровня простагландинов, расширяющих капилляры кожи. Однако когда болезнь прогрессирует, окружающие папулы кольца имеют розовую окраску и являются границей зоны воспалительного процесса.
Довольно быстро пятна становятся более плотными и рельефными, а их верх покрывается серебристо-белыми чешуйками (ороговевшими клетками кожи, по виду схожими со стружками стеарина). И такая бляшка – стеариновое пятно при псориазе – характерный признак заболевания. В прочем, как и следующий симптом, который заключается в усилении десквамации после попытки соскоблить чешуйки ногтем. Мало того, под соскобленными ороговевшими клетками кожи пациент видит влажную блестящую пограничную (терминальную) пленку интенсивно розового цвета – видоизмененный по структуре эпидермис. И здесь же проявляется еще один симптом пятен при псориазе – симптом Ауспица в виде выступающих мелких капель крови.
Вид пятен изменяется в зависимости от стадии псориаза, и в период регрессии заболевания, бляшки уменьшаются, бледнеют, становятся плоскими и перестают шелушиться. На данной стадии на том месте, где были рассосавшиеся бляшки, появляются либо обесцвеченные, почти белые пятна после псориаза (из-за отсутствия пигмента меланина в поврежденном аутоиммунным процессом эпидермисе), либо более темные пигментные пятна после псориаза. В последнем случае причина может быть связана с более активным состоянием меланоцитов (клеток кожи, вырабатывающих пигмент) у отдельных пациентов, а также с более высоким уровнем гипофизарного меланокортина (MSH) и адренокортикотропного гормона (АКТГ).
Диагностика пятен при псориазе
Кроме типичных пятен при псориазе, высыпания могут иметь другие морфологические подтипы:
- очень мелкие гиперемированные папулы, характерные для точечного псориаза;
- сыпь в форме мелких (2-10 мм) узелков при каплевидной форме заболевания (наиболее характерной для детей);
- пятна в виде колец с неповрежденной кожей внутри них (кольцеобразный псориаз, в большинстве случаев встречается в педиатрической практике);
- красно-оранжевые пятна, покрытые не чешуйками, а уплотненными многослойными корками грязно-желтого цвета, под которыми обнажается мокнущая кожа, бывают при так называемом экссудативном псориазе;
- конусообразные пятна-бляшки 2-5 см на руках и ногах (в зоне отека кожи возле суставов) с сильно выраженным гиперкератозом, напоминающие раковины устриц, могут называть рупиоидным псориазом;
- если на красном псориатическом пятне, локализованном на ладонях рук или подошвах ступней, возникают мелкие пустулы, которые усыхают до гнойных корок; кожа болезненна, и воспаленное место вызывает сильное жжение, то специалисты диагностируют пустулезную форму псориаза. А при расширении зоны поражения и лихорадке речь может идти о генерализованном пустулезном псориазе.
[9], [10], [11], [12], [13]
Дифференциальная диагностика
Как проводится диагностика псориаза, и для чего необходима дифференциальная диагностика – подробнее читайте в публикации Вульгарный псориаз
[14], [15], [16], [17], [18], [19]
Лечение пятен при псориазе
Поскольку системная терапия псориаза в настоящее время ограничивается длительным приемом всего нескольких препаратов, имеющих серьезные побочные эффекты (о них речь пойдет ниже), то лечение пятен при псориазе средствами наружного применения, то есть симптоматическое лечение псориаза – наиболее применяемая тактика ведения пациентов с данным диагнозом.
Предлагаем подробную публикацию – Псориаз, в которой вы найдете описание лечебных методик, в том числе физиотерапевтическое лечение псориаза.
Что нужно и можно применять наружно для уменьшения пятен при псориазе, подробно изложено в статьях – Кремы от псориаза и Негормональные мази от псориаза
А если местное лечение не улучшает состояния кожи, то в арсенале дерматологов есть такие лекарства, как Метотрексат, Циклоспорин и Ацитретин.
Метотрексат является подавляющим иммунную систему антиметаболиком, который может быть назначен (перорально или путем инъекции один раз в неделю) – взрослым с тяжелыми формами псориаза или псориатического артрита. Данный препарат помогает уменьшить симптомы псориаза через пять-шесть недель с начала применения, но некоторым приходится принимать Метотрексат в течение полугода. Среди побочных действий этого средства отмечают тошноту, усталость, головные боли, повышенную чувствительность к солнечному свету. Кроме того, существует значительный риск повреждения печени у пациентов, принимающих Метотрексат, и примерно у одного пациента из двухсот развивается цирроз печени.
Циклоспорин относится к препаратам-иммунодепрессантам и тормозит активность иммунных клеток, замедляя пролиферацию кератиноцитов. Как правило, препарат обеспечивает некоторое облегчение в течение нескольких недель и достигает стабильного уровня контроля высыпаний в течение трех-четырех месяцев. Однако применение Циклоспорина может увеличить риск развития почечной дисфункции, рака кожи и других тяжелых патологий.
А лекарство Ацитретин (др. торговое название Неотигазон) – это ретиноид, производное витамина А, которое принимается внутрь по одной капсуле ежедневно в течение двух-четырех месяцев. Возможные побочные действия выражаются в виде гипервитаминоза A (повышенной ломкости ногтей, выпадения волос, шелушение кожи на всем теле, мышечных и суставных болей, увеличения содержания кальция в крови и др.).
В качестве альтернативы рекомендуются другие ретиноидные препараты – Изотретиноин (Аккутан, Роаккутан) или Этретинат (Тигазон). Стандартная суточная доза – по 0,1 мг на каждый кг массы тела; максимальная длительность приема составляет 4 месяца (с двухмесячным перерывам перед следующим курсом лечения). Ретиноиды, как и остальные системные препараты, используемые в лечении псориаза, абсолютно противопоказаны при беременности и лактации.
Если вас интересует народное лечение пятен при псориазе, читайте материал – Лечение псориаза в домашних условиях
А также узнайте о том, какой может быть Профилактика псориаза
Источник
Псориаз (чешуйчатый лишай) – хроническое неинфекционное аутоиммунное заболевание кожи неустановленного происхождения. Наиболее частые его проявления – шелушение кожных покровов (включая волосистую часть головы) и наличие высыпаний. Псориаз способен вызывать патологические изменения в других органах: чаще всего страдают ногти, позвоночник, суставы и почки.
Заболевание вызывает у пациента сильный психологический дискомфорт, человеку из-за наличия дефектов внешности становится сложно адаптироваться в коллективе и общаться с людьми. Тяжелые формы псориаза способны привести к инвалидности. Вылечить патологию полностью невозможно. Однако правильное лечение позволяет добиться стойкой ремиссии и вернуть прежнее качество жизни. Врачи Поликлиники Отрадное имеют большой опыт диагностики и лечения псориаза. Запишитесь на прием в удобное для вас время, пройдите необходимые исследования и получите индивидуальный план терапии.
Что такое псориаз
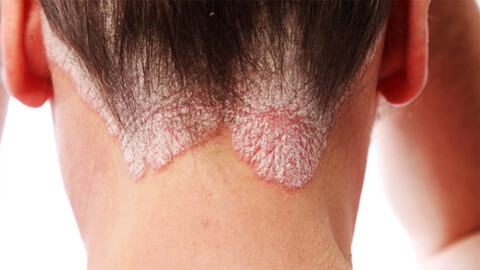
Основными признаками заболевания является наличие псориатических бляшек – шелушащихся розоватых пятен разного размера, которые сопровождаются зудом. Чаще всего они располагаются на волосистой части головы (также могут присутствовать по линии роста волос, за ушами), локтях, коленях, также могут возникнуть на гениталиях, ягодицах, пояснице и других частях тела. Иногда бляшки возникают на застарелых шрамах. Розовый цвет высыпаний обусловлен тем, что сосуды в местах поражений расширяются.
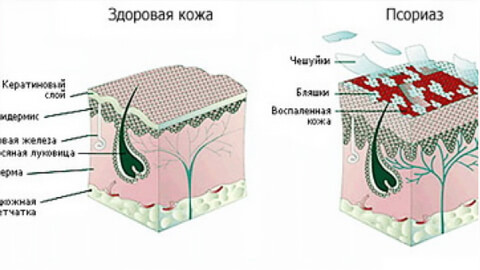
Псориаз развивается из-за сбоя иммунной системы. В каждом слое эпидермиса (всего их 5 – базальный, шиповидный, зернистый, блестящий и роговой) есть клетки кератиноциты (во всем эпидермисе их около 90%). В зависимости от того, в каком слое они находятся, кератиноциты выполняют разные функции (регенерация, синтез кератина или других белков, предотвращение обезвоживания кожи, защита нижних слоев кожи).
Кератиноциты постоянно обновляются. Их синтез осуществляется в базальном слое. Затем они продвигаются выше, где каждый раз выполняют новую функцию. Достигнув рогового слоя, они лишаются ядра и превращаются в корнеоциты (своеобразные мешочки, содержащие кератин). Теперь их функция – барьерная. Отжив свой срок, корнеоциты отшелушиваются с поверхности кожи. Кератиноциты живут около 2-4 недель, затем сменяются новыми.
При псориазе под влиянием сбоя иммунной системы кератиноциты начинают делиться гораздо быстрее, а срок их жизни сокращается. Возникают шелушения, сопровождающиеся воспалением эпидермиса и дермы.
Псориаз может развиться у человека любого возраста (всего им страдают около 4% мирового населения). Однако все же чаще заболевание возникает у людей младше 20 и старше 55 лет. Светлокожие люди болеют псориазом достаточно часто, у представителей негроидной расы патология выявляется гораздо реже.
Причины псориаза
Точные причины псориаза до сих пор не выявлены. Однако наиболее распространенными являются 2 теории происхождения этой болезни:
- Наследственное заболевание – считается, что склонность к развитию псориаза передается генетически.
- Следствие нарушений иммунитета, причиной которых являются инфекции, неправильный образ жизни, особенности климата, вредные привычки.
Справка! У 40% пациентов, страдающих этой патологией, родственники тоже болели псориазом. Также нередко у близких родных пациентов наблюдалась скрытая форма псориаза, проявляющаяся изменением структуры капилляров.
Чаще всего «толчком» к запуску процесса развития псориаза служат эмоциональные перегрузки (в 50% случаев), очаговые инфекции, нарушение обменных процессов, сахарный диабет, заболевания печени, прием некоторых медикаментов (чаще всего глюкокортикостероидов, бета-адреноблокаторов, солей лития).
Существуют и другие факторы, «запускающие» заболевание или провоцирующие его обострение:
- Травмы, переломы.
- Обморожения.
- Солнечные ожоги.
- Табакокурение.
- Злоупотребление спиртным.
- Ожирение.
- Поражение кожных покровов химическими веществами.
- Пищевые аллергии.
- Паразитарные инвазии.
- Беременность и роды.
- Другие кожные заболевания – экзема, дерматит.
Справка! Совершенно точно известно, что псориаз не является заразным. Развитие патологии у людей, близкие родственники которых страдают этим заболеванием, объясняется генетической предрасположенностью. От человека к человеку псориаз не передается.
Разновидности и стадии псориаза
Существует множество форм псориаза, но некоторые являются наиболее распространенными:
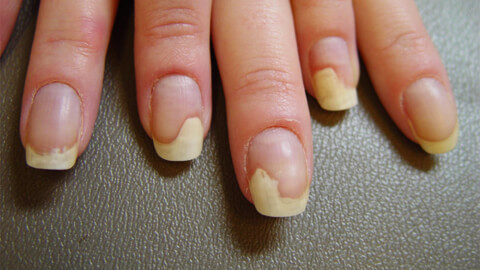
- Обычный псориаз развивается чаще всего. Для него характерно наличие на кожных покровах зудящих бляшек с чешуйчатой поверхностью. Также при этой форме нередко наблюдается обесцвечивание ногтей и появление на них небольших белых пятен. В ряде случаев (при запущенных стадиях) ногти отходят от ногтевого ложа.
- Каплевидный псориаз проявляется мелкой сыпью, локализующейся преимущественно на груди и спине. Высыпания сопровождаются зудом в местах поражения кожи. Обычно симптомы заболевания проходят через 4-6 месяцев и больше не проявляются. Однако впоследствии у пациента может развиться иная форма псориаза. Это происходит примерно в половине случаев. Каплевидный псориаз обычно наблюдается у детей и подростков. Нередко он развивается вследствие инфекции, чаще всего после бактериального поражения горла.
- Обратимый псориаз хорошо поддается лечению, иногда удается добиться стойкой ремиссии без рецидивов. Красные мокнущие бляшки возникают лишь на некоторых участках тела, в складках, и не распространяются дальше. Обычно высыпания появляются в области паха или под молочными железами, также в подмышечных впадинах. Обратимый псориаз чаще всего развивается у пожилых пациентов.
- Пустулезный псориаз является тяжелой и опасной формой. В некоторых случаях развивается стремительно и внезапно. Характеризуется появлением на подошвах и ладонях пузырьков с гнойным содержимым, затем пораженные кожные покровы утолщаются и начинают активно шелушиться. Позднее сыпь распространяется на большие участки. В запущенных случаях может быть поражена кожа всего тела. Пустулезный псориаз способен угрожать жизни пациента. Поражает преимущественно взрослых людей.
Псориаз развивается в 3 стадии:
- Прогрессирующая.
- Стационарная.
- Регрессирующая.
Прогрессирующая стадия характеризуется возникновением множественных узелковых высыпаний и их распространением на новые участки тела. Бляшки постепенно увеличиваются в размере.
При стационарной стадии появление высыпаний приостанавливается. Имеющиеся бляшки перестают увеличиваться в размере, однако начинается активное шелушение по всей пораженной поверхности.
В регрессирующей стадии бляшки уплотняются, их элементы рассасываются, шелушение уменьшается. Затем на месте высыпаний остаются пятна, лишенные пигмента.
Справка! Псориаз также можно классифицировать по сезонности: выделяют летнюю и зимнюю формы, по развитию обострений. Чаще всего рецидивы все же возникают чаще в осенне-зимний, нежели в весенне-летний период.
Симптомы псориаза
Симптомами псориаза являются:
- Розовые высыпания или белые пятна, покрытые чешуйками.
- Зуд в местах поражения.
- Сосудистые изменения.
- Признаки воспалений в пораженных тканях.
- Ухудшение внешнего вида и состояния ногтей.
Справка! Примерно у 1 из 10 пациентов вследствие псориаза развивается артрит. Поэтому начинать лечение необходимо как можно раньше, чтобы не допустить развития осложнения.
Диагностика
Псориаз имеет очень характерную клиническую картину, поэтому диагностика обычно не связана с трудностями. Если поскоблить папулы (бляшки), то наблюдаются 3 главных феномена:
- Стеаринового пятна – при незначительном поскабливании шелушение усиливается, а высыпания становятся похожими на растертую каплю стеарина.
- Терминальной пленки – если удалить чешуйки с поверхности бляшки, то она имеет блестящую влажную поверхность.
- Кровавой росы – если поскоблить терминальную пленку, на ней проступают точечные капельки крови.
В некоторых случаях для дифференциальной диагностики на анализ берут кусочек отмершей кожи.
Лечение псориаза

Главной целью медицинских мероприятий является не излечение пациента (поскольку это невозможно), а достижение стойкой ремиссии. Проводится комплексное лечение, план которого разрабатывается в соответствии с течением болезни у конкретного человека. Оно включает в себя:
- Местную медикаментозную терапию – мази, кремы, шампуни, аэрозоли, лосьоны.
- Общую лекарственную терапию – инъекции антигистаминных препаратов, седативных средств, витаминов, лечение иммунодепрессантами, цитостатиками, ретиноидами, кортикостероидными гормонами.
- Поддерживающую терапию – пациенту назначают ультрафиолетовое облучение совместно с приемом метоксалена.
- Применение методов детоксикации – назначение иммуномодуляторов, процедур, очищающих кровь.
- В некоторых случаях – прием нестероидных противовоспалительных препаратов.
Если диагностированы сопутствующие заболевания, то проводится также их лечение.
Образ жизни при псориазе
Пациент должен учитывать, что лечение заболевания будет длиться на протяжении всей жизни. Во многом длительность ремиссий зависит и от него. Важно отказаться от вредных привычек (курения, употребления спиртного) и придерживаться диеты. Также необходимо соблюдать диету. Из рациона исключают цитрусовые, цельное молоко, шоколад, мед, яйца, продукты, содержащие красный пигмент (клубнику, арбузы) и прочие продукты, способные спровоцировать развитие аллергических реакций. Также желательно отказаться от острых, жирных, жареных, копченых блюд, насыщенных мясных и рыбных бульонов. Исключаются приправы: кетчуп, майонез, горчица и т.п. Следует ограничить потребление сахара и соли. Уделять внимание следует продуктам, содержащим клетчатку, Омега-кислоты, витамины А, Е, С, группы B, а также цинк и кальций.
Облегчить состояние помогут следующие несложные меры:
- Отказ от длительного нахождения в воде – следует реже плавать и принимать ванну, рекомендуется принимать кратковременный душ.
- Жесткие мочалки нужно заменить мягкой губкой или хлопчатобумажной тканью, а обычное мыло – pH-нейтральным средством.
- После душа следует не вытирать, а промокать кожу полотенцем – это позволит избежать повреждения бляшек и усиления зуда.
- После водных процедур кожу нужно обязательно увлажнять кремом.
- Необходимо отдавать предпочтение просторной, легкой одежде из мягких натуральных тканей, так как давление предметов гардероба на кожу способно спровоцировать развитие новых высыпаний.
- Зуд часто вынуждает пациента чесаться, что чревато травмированием кожи – во избежание возникновения новых повреждений лучше коротко стричь ногти.
- Следует избегать пересушивания кожи, поэтому отказ от кондиционеров пойдет на пользу, как и увлажнение воздуха внутри помещений.
- Несмотря на то, что солнечные ванны могут быть полезными при псориазе, излишнее воздействие ультрафиолета способно усугубить течение заболевания – по поводу режима пребывания на солнце следует проконсультироваться с лечащим врачом.
- Нужно избегать любого риска раздражения кожных покровов.
- Порезы и раны способны спровоцировать появление новых высыпаний, поэтому необходимо беречь себя от них.
- Стресс является распространенным пусковым механизмом обострения заболевания, поэтому необходимо по возможности избегать травмирующих ситуаций.
- Необходимо избегать гиподинамии (малоподвижности) – умеренная физическая активность пойдет на пользу состоянию всего организма.
При ухудшении самочувствия следует незамедлительно обращаться к врачу, чтобы не допустить развития перетекания заболевания в более тяжелую стадию или возникновения осложнений.
Источник
